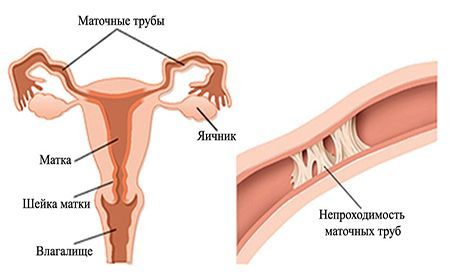
Как проверяют проходимость маточных труб? современные методы диагностики
Содержание:
- Как проводится процедура
- Лечение непроходимости маточных труб
- Зачем мы просим эти анализы?
- Каким образом исследование выполняется?
- Проведение УЗИ маточных труб на проходимость
- Стоимость гистеросальпингографии
- Диагностика проходимости маточных труб
- Как подготовиться к процедуре?
- Лапароскопия яичников
- Требуется ли удаление маточных труб в случае их непроходимости?
- Подготовка к соногистерографии маточных труб
- Виды неврином по локализации и соответствующие им симптомы
- Подготовка и ход процедуры
- Методы определения проходимости маточных труб
- Когда необходима проверка проходимости маточных труб
- Показания и противопоказания
- Виды и причины непроходимости маточных труб
- Результаты гистеросальпингографии
- — А почему возникает непроходимость маточных труб? В чем причина?
- Показания и противопоказания к гистеросальпингографии
- Как проводится процедура
- Особенности восстановительного периода
Как проводится процедура
Если пациентка здорова, процедура проходит комфортно. При наличии спаечного процесса в трубах возможны неприятные ощущения, сравнимые по силе с тянущими болями во время менструации.
1. Пациентка располагается в гинекологическом кресле.
2. Врач вводит в полость матки тонкий катетер, через который начинает медленно подавать стерильный физиологический раствор, подогретый до 37 ̊С.
3. Врач наблюдает процесс заполнения раствором полости матки и маточных труб при помощи ультразвука.
4. По окончании исследования катетер извлекается из матки, снимаются датчики. Как правило, весь процесс занимает 20-30 минут.
После проведения исследования проходимости маточных труб в течение дня могут наблюдаться незначительные кровянистые выделения из половых путей. При появлении кровотечения или болезненных ощущений необходимо сразу обратиться к врачу.
Лечение непроходимости маточных труб
Лечебная тактика определяется в зависимости от выявленных причин, спровоцировавших маточную непроходимость.
Лекарственная терапия устраняет функциональные причины непроходимости — воспаления, сосудистые или гормональные нарушения, заболевания, передающиеся половым путем и некоторые другие патологии. Пациентке могут назначить следующие препараты:
- противовоспалительные лекарства;
- гормональные препараты;
- антибактериальные средства;
- витамины;
- седативные медикаменты.
Консервативную терапию часто дополняют физиопроцедурами, которые ускоряют результаты лечения:
- электростимуляция матки и придатков;
- бальнеотерапия;
- электрофорез с применением лекарственных препаратов;
- гинекологический массаж.
В случае механического закрытия просвета трубы придется пройти хирургическое лечение, которое проводится для устранения преграды или причины сдавливания. В этом случае врач выбирает подходящую методику оперативного вмешательства — лапароскопию, лапаротомию или реконструктивную хирургию. Во многих случаях эти методики в ходе операции взаимозаменяются из-за возникновения новых данных о причине непроходимости труб. Хирургическое вмешательство позволяет устранить новообразование, спайку или другую механическую преграду, остановить прогрессирующий перитонит или искусственно расширить просвет маточной трубы.
Зачем мы просим эти анализы?
Мазок нам необходим, чтобы исключить наличие инфекции во влагалище, ведь при проведении внутриматочного вмешательства мы можем занести эту инфекцию внутрь полости матки, что впоследствии может привести к очень серьезным проблемам — формированию хронического эндометрита, синехий в полости матки, которые будут мешать росту слизистой и процессу имплантации. В мазке не должно быть патологической флоры и более, чем 12–14 лейкоцитов в поле зрения, в противном случае нужна санация и контроль перед проведением процедуры.
Общий анализ крови также исключает воспалительный процесс и анемию, которая может усилиться на фоне оперативного вмешательства. Основная задача врача не навредить, поэтому он должен быть уверен, что Вы здоровы, и диагностическая процедура будет для Вас безопасной
Гемостазиограмма — кровь на свертываемость. Если там есть нарушения — нам нельзя проводить инвазивные процедуры, они могут привести к опасным кровотечениям.
ЭКГ необходимо для анестезиолога, чтобы исключить риски для Вашей сердечно-сосудистой системы при назначении Вам препаратов для седации.
Анализ мочи исключает воспалительный процесс в почках.
По результатам обследования женщина консультируется у гинеколога, если нет противопоказаний — направляется на процедуру.
При выявлении острых воспалительных процессов и инфекций, передающихся половым путем — гистероскопия противопоказана.
Каким образом исследование выполняется?
Методика проведения данного обследования следующая:
- пациентка ложится на специальное гинекологическое кресло с заранее опущенной спинкой;
- врач вводит во влагалище зеркала, и выполняет тщательную обработку влагалища и шейки матки женщины;
- через канал шейки матки врач производит ввод тонкого одноразового катетера, который имеет на кончике специальный раздувающий баллон, предназначенный для фиксации с помощью вагинального датчика;
- выполняется УЗИ, чтобы удостовериться, что катетер расположен правильно;
- врач по катетеру вводит физиологический раствор или специальный стерильный гель, который, осуществляя продвижение по маточным трубам, дает возможность рассмотреть наличие в них спаек, а также их внутреннюю структуру.
Примерный объем нужной жидкости может составлять от 20-40 миллилитров до 100-110 миллилитров. Время проведения всей манипуляции составляет не больше 10-30 минут.
Проведение УЗИ маточных труб на проходимость
Процедура состоит из нескольких этапов:
- Предварительное ультразвуковой мониторинг состояния органов малого таза с целью исключения беременности женщины и наличия воспалений.
- Пациентке вводится катетер интравагинально в шейку матки. Через него поступает в полость органа контрастное вещество. Раствор заполняет матку и поднимается по фаллопиевым трубам. Затем контрастное вещество перемещается в брюшную полость.
- Свободная жидкость, локализующаяся в малом тазу, указывает на удовлетворительную проходимость. Значительно хуже, если вещество не проникает в брюшину. Жидкость, не покинувшая пределы труб, ясно свидетельствует о непроходимости каналов.
Стоимость гистеросальпингографии
| Название | Цена |
| Исследование проходимости маточных труб (гистеросальпингография, без стоимости контраста) | 17304 руб. |
Указаны цены на самые востребованные услуги со скидкой 30%, которая действует при оплате наличными или банковской картой. Вы можете обслуживаться по полису ДМС, оплачивать отдельно каждый визит, заключить договор на программу ЭКО или внести депозит. Услуги оказываются на основании заключенного договора.
Принимаются к оплате пластиковые карты MasterCard, VISA, Maestro, МИР. Также доступна бесконтактная оплата картами Apple Pay, Google Pay и Android Pay.

Работаем круглосуточно 24/7
Для Вашего удобства мы работаем 24 часа 7 дней в неделю
Индивидуальный подход ко всем пациентам
Мы учитываем особенности каждого пациента и каждой супружеской пары.
Западные стандарты лечения
Все решения находятся в рамках протоколов доказательной медицины.
Сотрудничество с ведущими клиниками
Наши врачи плотно сотрудничают с коллегами из Европы, США и Израиля.
Диагностика проходимости маточных труб
Золотым стандартом диагностики проходимости маточных труб является хирургическая лапароскопия, когда трубы можно осмотреть непосредственно и увидеть, как проходит и изливается из них диагностическая жидкость. Но лапароскопия – это оперативное вмешательство, требующее проведения наркоза, перебывания в стационаре. К тому же, это достаточно дорогостоящая операция. Рекомендовать именно такой метод диагностики проходимости маточных труб более целесообразно при необходимости решения других необходимых задач, если таковые имеются, (удаление кист на яичниках, опухолей матки – фибромиом, рассечение спаек и т.д.).
Наиболее информативной, безопасной, безболезненной процедурой является ультразвуковая гистеросальпингоскопия или гидротубация. Стоимость гидротубации невысока по сравнению с лапароскопией в связи с тем, что процедура амбулаторная (не трубующая перебывания в больнице), проводится без наркоза.
Методика ее проведения следующая: через цервикальный канал в шейке матки вводится одноразовый стерильный тонкий катетер со специальным раздувающимся баллоном (для фиксации). Затем по этому катетеру вводится специальный раствор (Эховист, физиологический раствор или комбинированное их применение), который, проходя по полости матки и маточным трубам, позволяет сделать видимыми внутренние структуры.
При введении катетера для гидротубации пациентка может испытывать определенный дискомфорт, подобный менструальным болям. Количество расствора, используемого для гидротубации не превосходит 13 мл.
При гистеросальпингоскопии сначала оценивается полость матки на предмет наличия сращений, подслизистых узлов, полипов (все эти структуры препятствуют развитию беременности), далее жидкость начинает поступать в маточные трубы, проходит все их отделы (если трубы проходимы), изливается вокруг яичников и позади матки.
Метод позволяет оценить, в каком конкретно отделе трубы блок, от этого зависит тактика ведения пациентки.
При ультразвуковой гистеросальпингоскопии (гидротубации) нет влияния ионизирующего облучения (как при рентгенографии), что позволяет планировать беременность в том же цикле.
Наступление беременности становиться более очевидным в том же цикле, т.к. жидкость способна смыть дериват, закупоривающий маточные трубы, активизировать бахромки для более эффективного захвата и продвижения яйцеклетки, рассоединить негрубые тонкие сращения.
Нет необходимости переносить наркоз и делать проколы в передней брюшной стенке (как при лапароскопии).
Как подготовиться к процедуре?
Обязательным условием проведения обследования является отсутствие у женщины беременности. Поэтому выполняется процедура в цикле с контрацепцией. Обусловлено это тем, что в процессе диагностики легко можно вымыть плодное яйцо используемым раствором.
Обследование назначают в первой фазе менструального цикла, обычно на 7-12 день
Важно отследить, чтобы все кровянистые выделения полностью завершились, но овуляция при этом не наступила
Если планируется рентгеновское исследование, перед ним соблюдают половой покой (от начала цикла).
Перед любым обследованием пациентка сдает:
- Мазок на чистоту влагалища
- Анализ крови на гепатиты, сифилис и ВИЧ
Лапароскопия яичников
Эта процедура проводится не только для удаления кист. В то же время это самый эффективный метод лечения кисты яичников разного характера. Она также может быть эффективным способом лечения эндометриоза — заболевания, при котором клетки внутреннего слоя стенки матки разрастаются за пределами этого слоя. При этом может образоваться эндометриоидная киста.
Лапароскопия яичников позволяет удалить кисту и спайки, вернуть женщине возможность иметь детей. Буквально через пару дней после того, как была проведена лапароскопия кисты яичника, он возвращается в свои нормальные границы и полностью восстанавливает свои функции.
Боли после лапароскопии наблюдаются очень редко, швы обычно заживают быстро, не доставляя дискомфорта, — обезболивающие таблетки принимают в крайних случаях, по назначению врача.
Лапароскопия кисты яичника — непростая операция. Выберите хорошего врача, потому что часто именно от аккуратности выполнения операции зависит появление кист в дальнейшем, а также возможность беременности.
Требуется ли удаление маточных труб в случае их непроходимости?
- Консервативное лечение (без операций)используется в случаях, когда непроходимость вызвана воспалительными процессами. При этом назначают противовоспалительные препараты, физиолечение, но в случае образования спаек такое лечение малоэффективно.
- Оперативное лечение — хирургическое вмешательство. Обычно оперативное лечение проводится методом лапароскопии — она практически не дает осложнений. Но 100% вероятности излечения бесплодия, связанного с нарушением проходимости маточных труб, дать не может никто. Удаление маточных труб — крайняя мера, и применяется в исключительных случаях.
Подготовка к соногистерографии маточных труб
Процедура требует от пациентки правильной подготовки. Так, она должна сдать следующие анализы:
- Крови и урины;
- Мазок на флору;
- Цитологический мазок;
- На выявление таких заболеваний, как хламидиоз, микоплазмоз.
Перед проведением процедуры нужно обязательно выполнить все гигиенические процедуры. По рекомендации врача возможен приём спазмолитиков за сорок минут до проведения. В случае, если процедура проводится трансабдоминально (т. е. не предусматривает введение датчика во влагалище), нужно выпить достаточное количество жидкости для того, чтобы наполнить мочевой пузырь.
Виды неврином по локализации и соответствующие им симптомы
Рассмотрим основные виды патологии и то, какими признаками они сопровождаются.
Невринома позвоночника (шейная, грудного отдела)
Чаще всего поражает грудной и шейный отдел позвоночника. В соответствии с общепринятой классификацией относится к внемозговому типу. Развивается на спинномозговых корешках и сдавливает снаружи спинной мозг.
Возникающие при этом симптомы:
- Корешковый синдром. Характеризуется болью по ходу спинного мозга, может наблюдаться вялый паралич, нарушение чувствительности в пораженном участке.
- Вегетативные нарушения. Симптоматика зависит от того, какой нерв вегетативной системы был поражен опухолью. Могут нарушаться функции органов малого таза (задержка либо недержание мочи, стула), органов ЖКТ (боль в животе, трудности при глотании), сердца (изменение ритма, брадикардия, стенокардия).
- Синдром Броун Секара, когда сдавливается спинной мозг. Ниже уровня расположения опухоли возникает спастический парез, вялый паралич на уровне шванномы, выпадение чувствительности на стороне поражения, утрата ощущения температуры и боли с противоположной стороны.
- Дискомфорт между лопаток, боли, утрата чувствительности.
Признаки патологии могут то появляться, то проходить. По мере роста новообразования симптоматика становится сильной и постоянной. Боли обычно усиливаются в положении лежа.
Невринома головного мозга
Шваннома черепно-мозговых нервов – это опухоль, растущая в пределах черепа. Чаще всего развивается на тройничном и слуховом нервах. В 90% случаев – односторонняя. Симптомы обычно включают:
- внутричерепную гипертензию;
- проявления сдавления окружающего мозгового вещества;
- признаки поражения нервного волокна;
- психические расстройства;
- судороги;
- атаксию;
- нарушения интеллекта;
- гипотонию мышц ног и рук;
- нарушение функции сердца и дыхания;
- изменение зрительных полей.
Невринома тройничного нерва
Это около 35% от всех внутричерепных шванном, вторая по частоте диагностирования шваннома головного мозга. Симптомы зависят от размера новообразования:
- сначала нарушается чувствительность на той половине головы, где есть опухоль;
- позднее поражаются жевательные мышцы, наступает их слабость;
- при росте образования далее появляется тошнота, рвота, распирающая головная боль, сдавливается кора височной доли;
- на запущенных стадиях добавляются обонятельные и вкусовые галлюцинации.
Невринома слухового нерва (акустическая шваннома)
Из-за расположения в мозжечково-мостовом углу опухоль быстро сдавливает окружающие участки головного мозга и нервы. Симптомы делятся на три вида:
- поражение улиткового участка нерва – звон и шум в ухе на стороне поражения;
- ухудшение слуха – постепенно, с высоких тонов;
- при размере опухоли 2-3 см появляется похожая на зубную боль, атрофируются жевательные мышцы;
- когда опухоль достигает 4-5 см поражается отводящий и лицевой нерв, в связи с чем теряется вкус на языке, неправильно работают слюнные железы, нарушается чувствительность лица на стороне поражения, возникает косоглазие с двоением в глазах;
- вестибулярные нарушения (размер образования 5-6 см) – головокружения, обмороки.
Шваннома лицевого нерва
Последствия такой невриномы – нарушение вкуса на первой половине языка, онемение и асимметрия лица, гипотония мимических мышц, нарушение процесса слюноотделения. Возможно разрушение костных структур.
Невринома Мортона (стопы)
Представляет собой доброкачественное разрастание фиброзной ткани в зоне подошвенного нерва. В основном развивается между 3-м и 4-м пальцами. Симптомы – это боль в стопе, ощущение инородного тела, усиление дискомфорта при ношении узкой обуви и нагрузке.
Невринома конского хвоста
Локализуется в самом нижнем отделе позвоночного канала. Сначала проявляется односторонним корешковым синдромом, затем – двухсторонним. Возникает вялый парез ног, нарушения чувствительности мозаичного типа, затруднения при дефекации и мочеиспускании.
Подготовка и ход процедуры
Важно исключить противопоказания для проведения процедуры. Поэтому врач сначала направит на лабораторные исследования — общие анализы крови и мочи, мазок на микрофлору влагалища
За двое суток до манипуляции нужно отказаться от употребления продуктов, вызывающий вздутие живота (бобовые, клетчатка, острые блюда), чтобы избежать влияния кишечных газов на качество снимка. В день проведения процедуры показана клизма, а сама процедура проводится после опорожнения мочевого пузыря.
Обследование не вызывает неприятных ощущений, поэтому обезболивание не требуется. Для наибольшего комфорта могут использоваться местные анестетики в области шейки матки.
Женщина располагается на краю кресла, во влагалище вводятся ложкообразные зеркала. Чтобы сделать ГСГ, врач может использовать разные водорастворимые контрастные препараты. Они вводятся в полость матки с помощью баллона-катетера, это нужно для расправления стенок органа и улучшения визуализации и четкости снимка.
Перед введением выполняется обзорный снимок, а когда трубы заполняются веществом, врач выполняет еще 2−3 снимка. Поэтому предпочтительнее проходить такую процедуру с применением современного оборудования с наименьшей дозой облучения, это позволит сделать множество снимков.
Длительность процедуры — не более 30–40 минут. Большую часть времени занимает введение контрастного вещества. После завершения процедуры введенный раствор удаляют из полости матки и фаллопиевых труб.
Для профилактики кровотечения важно еще 20 минут после обследования находиться в горизонтальном положении. В течение нескольких дней после процедуры могут наблюдаться выделения из половых путей
Рекомендуется тщательно предохраняться от беременности в течение этого менструального цикла.
Методы определения проходимости маточных труб
Кроме эхогистеросальпингоскопии для проверки проходимости маточных труб в амбулаторных условиях используются рентгенологический метод — Гистеросальпингография (ГСГ) и эндоскопический метод — трансвагинальная гидролапароскопия. Оба метода имеют свои достоинства и недостатки.
Гистеросальпингография (ГСГ) – рентгенологический метод проверки проходимости маточных труб.
Недостатки гистеросальпингографии очевидны. Помимо облучения матки и яичников, в маточные трубы вводится токсичное и химически агрессивное рентгеноконтрастное средство — урографин (Urografin). Урографин вызвает реактирное воспаление слизистой маточных труб, которое может привести к нарушению их проходимости. Возникает абсурдная ситуация, когда метод исследования проходимости маточных труб приводит к их непроходимости.
Достоинством гистеросальпингографии считается высокй процент достоверности результатов исследования. По перечисленным выше причинам, как метод первого выбора, в своей практики я его не использую.
Трансвагинальная гидролапароскопия — амбулаторный эндоскопический метод проверки проходимости маточных труб. Выполняется в комплеке с диагностической гистероскопией — трансвагинальная эндоскопия (Фертилоскопия). Неоспоримое достоинство Фертилоскопии — информативность. Она позволяет оценить проходимость маточных труб, анатомическое строение матки, яичников, выявить спаечный процесс, малые формы эндометриоза и т.д. Другими словами фертилоскопия позволяет оценить состояние всего полового тракта и сориентироваться в ситуации.
Недостатком считается риск ранения кишечника. Так же к недостаткам можно отнести малую доступность процедуры из-за высокой стоимости оборудования и крайне малого количества врачей владеющих техникой трансвагинальной эндоскопии. Единственное показание к фертилоскопии — бесплодие неясного генеза.
Когда необходима проверка проходимости маточных труб
Непроходимость маточных труб — это одна из самых частых причин бесплодия. У более чем 25% женщин, которые сталкивались с этой проблемой, беременность не наступала из-за трубно-перитонеального фактора.
Основными причинами являются:
- спаечные процессы;
- уменьшенный просвет маточных труб в следствии инфекционных заболеваний;
- аборты;
- операции на органах малого таза или брюшной полости.
Хромотубация предоставляет врачу точную и достоверную информацию о состоянии маточных труб и их проходимости. Это «золотой стандарт» в вопросе диагностики проходимости, также позволяющий оценить общее состояние органов малого таза и брюшной полости.
Показания и противопоказания
Основными показаниями к проведению исследования на проходимость фаллопиевых труб считаются:
- диагностика бесплодия;
- внематочные беременности в анамнезе;
- патологии развития репродуктивной системы женщины;
- наличие спаек в матке.
Диагностика проходимости маточных труб является эффективной и в некоторых случаях необходимой задачей при планировании беременности. Но не всегда возможно провести такое исследование, так как оно имеет ряд противопоказаний:
- беременность;
- маточные кровотечения;
- инфекционные и венерические заболевания;
- воспалительные процессы во влагалище и органах малого таза;
- аллергия на используемые контрастные вещества;
- дисбактериоз влагалища.
Существуют и некоторые специфические противопоказания у каждого вида обследования. Поэтому необходима консультация лечащего врача перед назначением таких методик для выбора оптимального варианта.
Оценка проходимости маточных труб с помощью ультразвука (ультрасоносальпингоскопия) и с помощью рентгеновского аппарата (метросальпингография) сопровождаются незначительными болевыми ощущениями, для уменьшения которых врач должен использовать местную анестезию. Фертилоскопия и диагностическая лапароскопия подразумевают более сильные болевые ощущения, поэтому проводится качественное обезболивание.
После проведения фертилоскопии и лапароскопии могут возникать незначительные болезненные ощущения в первые сутки после операции. Для снятия болевого синдрома лечащий врач назначает прием обезболивающих препаратов. Поскольку процедуры являются малоинвазивными, процесс восстановления протекает быстро.
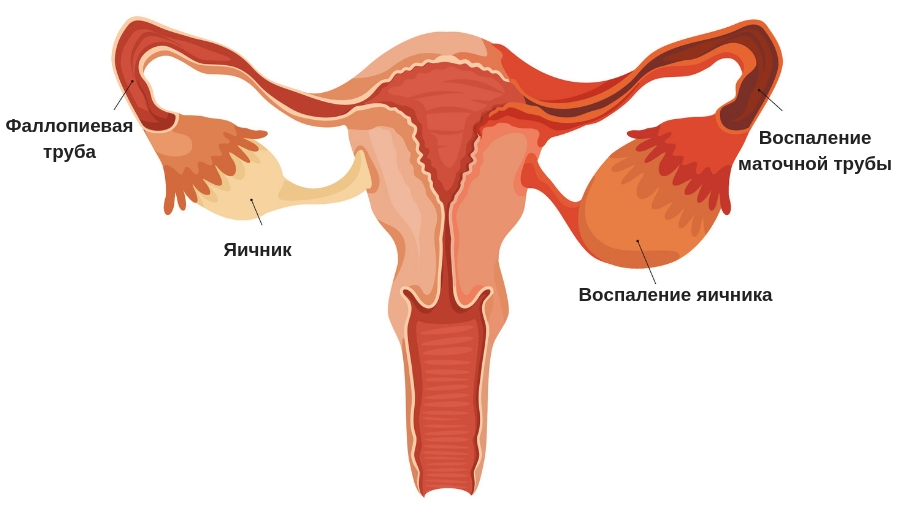
Виды и причины непроходимости маточных труб
Фаллопиевы трубы – парный орган, который соединяет яичники и матку. По ним передвигается яйцеклетка, там же происходит оплодотворение. И если проходимость этого органа нарушена, то наступление беременности практически невозможно или крайне затруднено. В зависимости от причин возникновения такой проблемы выделяют такие виды непроходимости маточных труб:
- Функциональная. Связана с тем, что работа ворсинок, расположенных внутри маточной трубы (которые передвигают яйцеклетку) по какой-то причине нарушена.
- Органическая. Она связана со спайками внутри органа или за его пределами, суживающие его просвет, с аномалиями развития маточной трубы.
Любые отклонения в функциональности или строении этого органа напрямую влияют на его репродуктивную функцию
И вне зависимости от причин, вызвавших нарушение проходимости труб, важно пройти обследование для определения последующего адекватного лечения
Результаты гистеросальпингографии
ГСГ позволяет обнаружить патологию в короткие сроки. Оценивая результаты обследования, врач может обнаружить следующие заболевания:
- опухоли матки и труб;
- синехии или сращения, спаечную болезнь;
- аномалии строения внутренних половых органов, инфантилизм и др.;
- измененные участки эпителия;
- деформации, перегибы фаллопиевых труб.
Пройти гистеросальпингографию маточных труб в Москве вы можете на базе клиники «Семейный доктор». Опытные врачи ответят на все интересующие вопросы, расскажут об особенностях подготовки, проведут процедуру с помощью современного оборудования. Результаты оценки проходимости маточных труб вы получите на руки в этот же день. Также у нас вы сможете получить разъяснения по результатам диагностики и грамотные назначения по показаниям.
Записаться на прием вы можете по телефону единого контакт-центра клиники +7 (495)775 75 66, через специальную форму на сайте или лично в регистратуре.
— А почему возникает непроходимость маточных труб? В чем причина?
Причин много. Чаще всего, непроходимость маточных труб связана с воспалительными процессами. К ним приводят аборты, заболевания, передающиеся половым путем.
Гинекологи со мной согласятся, когда мы убеждаем женщину не делать аборт, подумать о будущем своей семьи, о планировании ребенка, нас не слушают, а потом уже поздно: функция труб нарушена, на маточных трубах рубцы. То же самое касается и инфекционных заболеваний.
Не зря мы просим женщин вести себе за правило посещать гинеколога хотя бы раз в полгода. Иногда воспалительный процесс проходит настолько незаметно, что пациентка ничего не чувствует. К примеру, бессимптомно протекает хламидиоз. Пока суть да дело. а микробы уже заполнили маточные трубы, развиваются. Организм, конечно, борется. Но, спустя несколько лет, когда женщины задумывается о планировании ребенка, выясняется «скрытые инфекции» уже оставили свой след в виде непроходимых маточных труб, рубцов. Если бы женщина взяла себе за правило регулярно посещать гинеколога, ущерб, нанесенный организму, можно было бы минимизировать.
Оперативные вмешательства на органах малого таза тоже могут стать причиной непроходимости маточных труб – удаление трубы после внематочной беременности, миомы матки, удаление кист яичников (но это мы можем помочь и предложить альтернативный вариант), даже кесарево сечение и аппендицит.
Непроходимость маточных труб — в чем причина:
-
инфекции передаваемые половым путём (хламидиоз, уреаплазмоз, микоплазмоз, генетальный герпес, вирус папилломы человека, сифилис, гонорея, трихомониаз)
-
полипы матки
-
механические повреждения слизистой матки и маточных труб (при абортах, операциях на маточных трубах)
-
воспаление соседних органов
-
сдавливание трубы извне
-
функциональные расстройства
-
хирургическая перевязка маточных труб
- врожденные дефекты
— Зависит ли непроходимость маточных труб от возраста?
Конечно, нет. У нас есть пациентки, которым в детстве вырезали аппендицит, в 12 лет вместе с трубами, есть те, у которых в 20 лет убрали кисту, есть те, у кого трубы непроходимыми стали после одного аборта, а есть у кого только после 5-6 абортов. Непроходимость маточных труб не зависит от возраста, скорее от образа жизни. Не даром гласит народная мудрость: «Блюсти себя надо смолоду».
— А что делать? Есть симптомы, можно выяснить это заболевание самостоятельно?
Непроходимость маточных труб может проявляться:
-
бесплодием,
-
синдромом тазовых болей
-
альгоменореей (болезненные менструации)
-
белями или
- развитием внематочной беременности
Непроходимость маточных труб выявляют, когда пациенты обращаются за помощью к врачу-репродуктологу и проходят обследование на бесплодие, либо устанавливается внематочная беременность. Диагностировать заболевание можно разными способами – с помощью УЗИ, рентгена или лапароскопии. В МЦРМ «Меркурий» мы выбрали самую щадящую и безболезненную процедуру ЭГСС.
Непроходимость маточных труб, как лечить
-
при функциональных нарушениях прибегают к консервативному лечению, в процессе которого снимается нервное напряжение и восстанавливается гормональный фон
-
частичная непроходимость может быть вылечена операцией лапароскопией
- при полной непроходимости маточных труб единственным эффективным способом познать радость материнства-является экстракорпоральное оплодотворение (ЭКО)
— Посоветуйте, есть ли простые правила для того, чтобы избежать непроходимости маточных труб?
-
Для того, чтобы избежать неприятностей, лучше обязательно после лечения воспаления и инфекций пройти обследование на проходимость маточных труб.
-
Прерывание беременности и гинекологические операции следует делать только при отсутствии какого-либо воспалительного процесса половых органов.
-
При отсутствии постоянного полового партнера методом выбора контрацепции являются презервативы, так как они защищают не только от нежелательной беременности, но и от инфекций.
-
Количество абортов должно быть сведено к минимуму, в крайнем случае, лучше вовремя использовать экстренную контрацепцию.
-
Раз в полгода приходите на прием к гинекологу.
Прописная истина гласит «Лучше предотвратить. Чем лечить!» . Будьте здоровы!
Непроходимые трубы в Тюмени, Ишиме, Тобольске, Сургуте, Нижневартовске, Надыме, Увате, Ханты-Мансийске, Нефтеюганске, Салехарде
Показания и противопоказания к гистеросальпингографии
Сделать ГСГ можно в клинике, предварительно получив направление от гинеколога. Обычно обследование назначается для диагностики причин бесплодия. Выполняют процедуру, если при отсутствии предохранения женщина в возрасте до 35 лет в течение года или старше 35 лет в течение полугода не может забеременеть.
Также диагностика необходима при подозрении на:
- нарушения анатомического строения матки и придатков
- миому
- спайки
- полипы и другие патологии
Показания к ГСГ маточных труб выявляются врачом в рамках проведенного опроса и осмотра пациентки, а также после других обследований.
В некоторых случаях диагностика не проводится.
Отложить процедуру следует при:
- Беременности. Необходимо ограничить сексуальные контакты или пользоваться средствами контрацепции на протяжении месяца до процедуры
- Аллергии на контрастные препараты. Во время диагностики используются йодсодержащие вещества. Они могут спровоцировать острую реакцию со стороны организма женщины
- Бактериальных и инфекционных заболеваниях
- Воспалительных процессах (особенно в стадии обострения)
Также от диагностики отказываются при маточных кровотечениях, тромбофлебите и некоторых других патологиях.
Важно! Окончательное решение о целесообразности ГСГ маточных труб принимает врач. Это позволяет обеспечить максимально возможную безопасность процедуры
Как проводится процедура
Если пациентка здорова, процедура проходит комфортно. При наличии спаечного процесса в трубах возможны неприятные ощущения, сравнимые по силе с тянущими болями во время менструации.
1. Пациентка располагается в гинекологическом кресле.
2. Врач вводит в полость матки тонкий катетер, через который начинает медленно подавать стерильный физиологический раствор, подогретый до 37 ̊С.
3. Врач наблюдает процесс заполнения раствором полости матки и маточных труб при помощи ультразвука.
4. По окончании исследования катетер извлекается из матки, снимаются датчики. Как правило, весь процесс занимает 20-30 минут.
После проведения исследования проходимости маточных труб в течение дня могут наблюдаться незначительные кровянистые выделения из половых путей. При появлении кровотечения или болезненных ощущений необходимо сразу обратиться к врачу.
Особенности восстановительного периода
 В работу онкогинекологического отделения УКБ 4 внедрены элементы ускоренной реабилитации. Одним из аспектов «fact track» хирургии является ранняя активизация пациентки, которая при подобной операции проводится через 5-6 часов после завершения операции. Пациентке разрешают садиться, вставать (первый раз под контролем медицинского персонала) и при хорошем самочувствии ходить.
В работу онкогинекологического отделения УКБ 4 внедрены элементы ускоренной реабилитации. Одним из аспектов «fact track» хирургии является ранняя активизация пациентки, которая при подобной операции проводится через 5-6 часов после завершения операции. Пациентке разрешают садиться, вставать (первый раз под контролем медицинского персонала) и при хорошем самочувствии ходить.
С целью снижения интенсивности и купирования болевого синдрома применяются внутримышечные инъекции нестероидных противовоспалительных препаратов, которые также способствуют ускоренной реабилитации. Поскольку, лапароскопические операции в сравнении с хирургическими вмешательствами, проводимыми путем чревосечения, сопровождаются менее выраженным болевым синдромом, в большинстве случаев, применение наркотических анальгетиков не требуется.
Данные мероприятия позволяют снизить риск послеоперационных тромбоэмболических и воспалительных осложнений, а также риск формирования спаечного процесса.
Кроме того, всем пациенткам для профилактики тромбоза вен нижних конечностей назначается их эластическая компрессия (ношение компрессионных чулок или эластичных бинтов). В зависимости от степени риска тромбоэмболических осложнений в послеоперационном периоде могут быть назначены низкомолекулярные гепарины или антиагреганты, которые позволяют снизить свертываемость крови.
В рамках реабилитационной терапии применяются антибактериальные препараты, а также средства нормализующие перистальтику кишечника и устраняющие тошноту (приее возникновении).
Важным моментом является соблюдение правильного режима питания: в день операции есть не разрешается (можно пить негазированную воду), следующие 2-3 дня назначают щадящую диету до восстановления функции кишечника.
В этот период не разрешены следующие продукты:
- -сырые овощи и фрукты;
- -сладости;
- -хлебо-булочные изделия;
- -соки, сладкие напитки, кофе, газированные напитки;
- -сладкие кисло-молочные продукты.
В случае, если оперативное лечение не связано с внематочной беременностью и не сопровождается вмешательством на яичниках (например, удалением кисты), менструация наступает в положенный срок (согласно календарю).
Однако, 1-2 дня после хромосальпингоскопии могут быть небольшие выделения, связанные с выходом контрастного вещества.
В стационаре пациентка проводит несколько дней (4-6 дней), после чего ее выписывают домой (при отсутствии осложнений).
В течение 21 дня после лапароскопии рекомендуется ограничить усиленные физические нагрузки. Срок полового покоя устанавливает лечащий врач, зависит от вида и объема оперативного вмешательства.
Кроме того, не рекомендуют сидячие ванны, бани, сауны, бассейн, купание в море примерно в течение 2 недель, но срок может меняться в зависимости от объема операции и заживления швов.
Швы снимают на 5-7 сутки после лапароскопии (день операции в расчете не учитывается). После этого можно принимать душ полностью, в том числе мочить послеоперационные рубцы.
Сначала рубцы имеют розовый цвет, затем постепенно бледнеют и становятся практически незаметны.
Соблюдение всех предписаний врача во время восстановительного периода после лапароскопии способствует снижению вероятности осложнений и успешной реабилитации.