Спасает ли от вирусной или атипичной пневмонии прививка от пневмококка
Содержание:
- Побочные эффекты и осложнения
- Роль пневмококка в развитии коронавирусной и атипичной пневмонии
- Реакция организма после укола
- Риск возникновения
- Виды противопневмококковых вакцин
- ФСМЕ-Иммун Джуниор / FSME-IMMUN JUNIOR
- Противопоказания и осложнения
- Как эффективно защититься от коронавируса
- Возможные побочные эффекты
- В каком возрасте проводится вакцинопрофилактика
- Что такое пневмония, воспаление легких?
- Особенности прививок от пневмонии
- Названия вакцин и их особенности
- Симптомы и признаки воспаления легких
- Побочные эффекты
- Эффективность иммунопрофилактики
- Надо ли прививаться от гемофильной инфекции и чем?
Побочные эффекты и осложнения
У большинства людей, получающих пневмококковую вакцину, серьезных проблем не наблюдается. Однако, как и у любого медицинского биологически активного средства, существует вероятность развития побочных эффектов. Они обычно мягкие и проходят самостоятельно в течение нескольких дней, но возможны и более серьезные последствия.
Конъюгированная вакцина (включающая белковые компоненты)
Беспокойства, связанные с его введением, включают:
Покраснение, отек в области укола;
Припухлость;
Болезненность, высокая чувствительность;
Потеря аппетита;
Раздражительность;
Чувство усталости;
Головная боль;
Озноб.
У маленьких детей, получающих вакцинопрофилактику, иногда наблюдаются судорожный синдром в ответ на лихорадку.
Полисахаридная вакцина (не включающая белковые компоненты)
Проблемы включают:
Покраснение, отек в области укола;
Болезненность;
Высокая температура;
Боль в мышцах.
Подобная симптоматика исчезает спустя несколько дней без формирования остаточных явлений.
Важно! Любая вакцина, являясь чрезвычайно активным биологическим веществом, способна вызывать аллергические реакции, приводить к серьезным неврологическим нарушениям, инвалидности или смерти. Поэтому следует ответственно подходить к проведению данной процедуры: сообщить лечащему врачу или вызвать скорую при появлении головокружения, потери сознания, изменения зрения и звона в ушах
Роль пневмококка в развитии коронавирусной и атипичной пневмонии
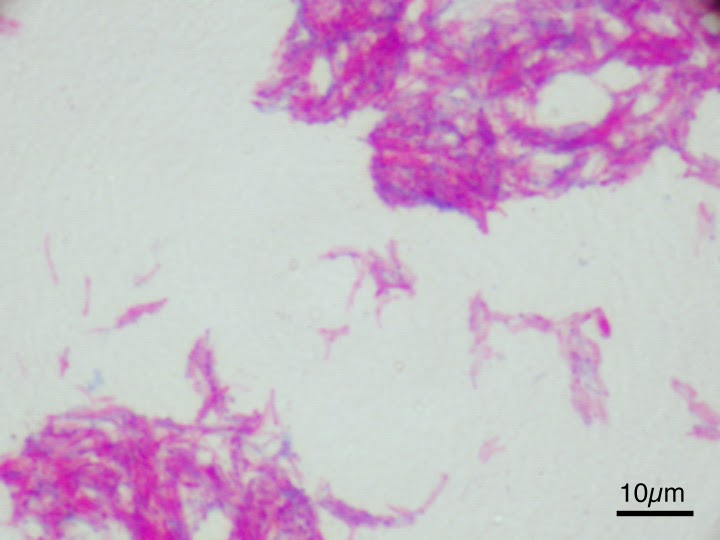
Большая часть инфекционных вирусных заболеваний верхних дыхательных путей сопровождается присоединением бактериальной флоры. Это явление получило название ко-инфекции. Согласно наиболее распространенной гипотезе, стрептококковая флора (наиболее часто – пневмококк) присоединяется после возникновений COVID-19\SARS-инфекции.
Интересно! В 50% случаев вирусных бронхопневмоний у детей обнаруживается пневмококк (Streptococcus Pneumoniae). Похожая картина обнаруживается у пожилых и людей с хронической легочной патологией. В обоих случаях присоединение флоры значительно утяжеляет течение заболевания, повышая риск возникновения осложнений и смерти.
Предполагается, что вирус-опосредованная активация воспалительных молекул привлекает в дыхательные пути и паренхиму большое количество иммунных клеток: нейтрофилов и макрофагов. Их поступление усиливает иммунологический ответ, вызывая воспалительное повреждение легких, сосудов, что препятствует высвобождению путей от бактерий. Размножающиеся микроорганизмы дополнительно стимулируют иммунитет и способствуют большему повреждению паренхимы легких. Возникает лихорадка, одышка, возможен отек и кровохарканье. Поэтому прививание от стрептококка способно защитить от возникновения тяжелого бактериального воспаления легких и прогрессирования жизнеугрожающих состояний.
Реакция организма после укола
После вакцинации взрослый должен отдыхать, не быть физически активным и ограничиваться прогулками в общественных местах. Медсестра должна следить за самочувствием пациента, а в случае появления различных тревожных симптомов срочно вызывать врача. Ваш врач определит ваше состояние, и вам может потребоваться введение антигистаминных препаратов. Вакцинация в большинстве случаев проходит хорошо, аллергические реакции возникают редко.
Также существует риск серьезных последствий вакцинации, которые наступают, если не учитывать противопоказания, хронические заболевания. Если перед вакцинацией не будет обнаружена непереносимость отдельных компонентов вещества, может возникнуть серьезная аллергическая реакция или повышение температуры, которые невозможно подавить специальными жаропонижающими средствами. В этом случае необходимо вызвать врача на дом с дальнейшей госпитализацией.
Риск возникновения
Клещевой энцефалит возникает не только у любителей собирать грибы в лесу и проводить время на дачном участке. Многие паразиты прячутся в городских парках, газонах и парковых зонах. Ребенок может зацепить клеща даже во время прогулки во дворе дома. Риск передачи инфекции зависит от длительности присасывания кровососа. Самцы питаются кровью в течение 20-30 минут, а самки остаются в месте укуса в течение 5-7 суток, после чего покидают тело хозяина и откладывают яйца
Важно учитывать, что во многих регионах каждый второй клещ является заразным
Другие способы заражения:
- Раздавливание паразита на коже. Даже при наличии небольшой ссадины вирус может попасть в кровоток и спровоцировать развитие энцефалита.
- Неправильное удаление клеща с поверхности кожи. При этом паразит с большей вероятностью заражает человека.
- Употребление продуктов, полученных из молока зараженного животного. Только тщательная термическая обработка позволяет уничтожить вирус в молоке.
Инфекции в большей степени подвержены дети, пожилые люди и пациенты, страдающие от нарушения иммунитета. Клещи наиболее активны с апреля до конца сентября.
Виды противопневмококковых вакцин
В Российской Федерации используются две разновидности противопневмококковых вакцин – прививки Превенар и Пневмо-23. Их эффективность доказана специалистами тех стран, где иммунизация детей от пневмококка проводится уже несколько лет (включена в стандартный план иммунизации). Вакцинация позволяет добиться уменьшения заболеваемости и смертности от инфекций, вызванных пневмококком. Благодаря иммунизации удается уменьшить процент носительства пневмококков среди населения, поэтому снижается заболеваемость и среди непривитых детей.
Пневмо-23
Препарат Пневмо-23 поставляется Францией и применяется для иммунизации взрослых и детей от двух лет. Насчитывается более 90 разновидностей пневмококков, которые отличаются друг от друга набором антигенов и факторов патогенности. Поэтому при создании прививки Пневмо-23 были использованы 23 наиболее опасных и распространенных варианта возбудителя. Это достаточно эффективная вакцина. Единственным ее недостатком является то, что она предназначена лишь для детей после двух лет. В силу особенностей иммунологического статуса у детей младшего возраста Пневмо-23 не вызывает формирования иммунитета. Таким образом, наиболее уязвимый контингент – дети до 2 лет, которые остаются незащищенными от инфекции. Тем не менее, это не мешает использовать вакцину для успешной профилактической иммунизации взрослых, находящихся в группе риска, и детей от двух лет.
Превенар 13
Прививка Превенар была разработана для создания иммунитета у детей, начиная с возраста 2-х месяцев жизни и до 5 лет. Вакцинальный препарат представляет собой полисахаридные остатки клеточной капсулы пневмококка, конъюгированные с нетоксичным дифтерийным протеином. Прививка Превенар выпускается в США. Она содержит антигены семи разновидностей пневмококка, которые наиболее часто встречаются в педиатрической практике.
Преимуществами данной вакцины является не только возможность иммунизации детей с 2-х месяцев, но и достаточно длительное сохранение поствакцинального иммунитета (до 3-5 лет). Кроме того, вакцина способствует созданию местной иммунной защиты дыхательных путей.
Если вашему ребенку ранее не делали прививку от пневмококковой инфекции, то вы можете пройти вакцинацию в клинике ПреАмбула. Перед процедурой ребенка осмотрит педиатр, чтобы исключить наличие противопоказаний к иммунизации.
ФСМЕ-Иммун Джуниор / FSME-IMMUN JUNIOR
(Культуральная инактивированная очищенная вакцина для профилактики клещевого энцефалита с 12 месяцев до 16 лет).
Производитель: «Бакстер АГ» (Австрия)
Состав: 1 доза (0.25 мл) «ФСМЕ-Иммун Джуниор» содержит: инактивированный антиген вируса клещевого энцефалита, размноженного в культуре клеток куриного эмбриона 1.19 мкг, вспомогательные вещества.
Форма выпуска: беловатая непрозрачная суспензия для в/м введения в шприце 0.25 мл.
Показана к применению: для активной профилактики клещевого энцефалита у лиц, постоянно проживающих или временно находящихся на территориях, эндемичных по клещевому энцефалиту.
Схема вакцинации: Первичная вакцинация состоит из двух прививок с интервалом 1-3 месяца. Обычно вакцинация проводится до начала сезона активности клещей (не позднее 14 дней до начала периода активности клещей). Первую и вторую прививку предпочтительно проводить в зимние или весенние месяцы (стандартная вакцинация). Допускается проведение вакцинации в летнее время. При необходимости, интервал между прививками может быть сокращен до 2 недель (экстренная вакцинация). Экстренная схема вакцинации предназначена для максимально быстрой выработки иммунитета, если сроки стандартной вакцинации были упущены.
Третья прививка проводится через 9-12 месяцев после второй.
Стандартная вакцинация: – 1 прививка – 1 доза в назначенный день, – 2 прививка – 1 доза через 1-3 месяца после первой, – 3 прививка – 1 доза через 9-12 месяцев после второй прививки.
Экстренная вакцинация: – 1 прививка – 1 доза в назначенный день, – 2 прививка – 1 доза через 14 дней после первой, – 3 прививка – 1 доза через 9-12 месяцев после второй прививки.
Ревакцинация после курса первичной вакцинации проводится через каждые 3 года в виде одной дозы вакцины.
Противопоказания: – острые лихорадочные состояния любой этиологии и обострение хронических инфекционных заболеваний (вакцинация проводится не ранее, чем через 2 недели после выздоровления); – индивидуальная непереносимость (в т.ч. гиперчувствительность в анамнезе) компонентов вакцины. – в случае известного или подозреваемого аутоиммунного заболевания, необходимо оценить степень риска возможного заражения клещевым энцефалитом по сравнению с неблагоприятным влиянием вакцинации на аутоиммунное заболевание.
Преимущества: – высокая степень защиты от многих штаммов клещевого энцефалита; – защитный иммунологический эффект продолжается около 3-х лет после завершения полного курса первичной вакцинации; – отличается высокой степенью очистки – не содержит консервантов, антибиотиков и балластных в-в; – обладает отличной переносимостью; – готова к использованию; – выпускается в индивидуальной упаковке; – может вводиться в один день с другими вакцинами, – не имеет ограничений на применение в сезон клещевого энцефалита.
Опыт применения: Уровень сероконверсии и степень защиты достигается у 97-100% вакцинированных после полного курса первичной иммунизации. Опыт применения показывает, что защитный иммунологический эффект вакцины продолжается в течение более трех лет после завершения полного курса первичной вакцинации. В России с 1993 года зарегистрирована «ФСМЕ-Иммун Инжект» для детей и взрослых. В 2007 году была зарегистрирована «ФСМЕ-Иммун Джуниор» – вакцина в индивидуальной детской упаковке.
Противопоказания и осложнения
Основными противопоказаниями для использования вакцин являются аллергическая реакция на препарат после первого внутримышечного введения, а также беременность пациентки. Хотя информация о воздействии препаратов против ВПЧ на плод отсутствует, медики рекомендуют не проводить вакцинацию в период беременности.
Как и для всех остальных видов вакцин противопоказано введение препаратов против папилломавирусной инфекции в период обострения хронических заболеваний или наличии иных инфекционных болезней. При наличии хронических заболеваний вакцинация против папилломавируса проводится в период ремиссии, а при инфекционных болезнях — после их полного излечения.
Как и любой вид вакцины, профилактические препараты против вируса папилломы человека могут вызывать следующие осложнения в процессе и после вакцинопрофилактики:
- естественная реакция иммунной системы организма на введение белка ВПЧ, которая проявляется гиперемией кожи, воспалением в месте укола;
- место укола болит, чешется, уплотнено;
- общее недомогание;
- повышение температуры;
- слабость вплоть до обморочного состояния.
Симптоматика естественной ответной иммунной реакции организма обычно длится не более 2-3 дней и легко переносится без применения лекарственных средств. При значительном повышении температуры (свыше 38 градусов) можно принять жаропонижающие медикаменты для снятия дискомфортного состояния.
У пациентов, подверженных аллергиям перед вакцинацией проводится профилактика антигистаминными препаратами.
Часто при вакцинации любыми препаратами проявляются аллергические реакции, которые у пациента никогда ранее не наблюдались. Тяжелые осложнения типа анафилактического шока или отека Квинке обычно возникают в процессе или непосредственно после введения препарата. Для их устранения в манипуляционном кабинете должны находиться соответствующие средства.
Как эффективно защититься от коронавируса
В связи с тем, что в настоящий момент не существует вакцинопрофилактики COVID-19, лучший способ предотвратить заражение – избегать контакта с вирусом. Считается, что вирус распространяется в основном от человека к человеку на расстоянии до 2 метров во время кашля, чихания или разговора. Последние исследования показали, что распространение осуществляется и при отсутствии симптоматики.
Необходимо тщательно и часто мыть руки с мылом в течение 20 секунд, особенно после пребывания в общественном месте, после высмаркивания, кашля или чихания. При отсутствии мыла использовать дезинфицирующее средство для рук, содержащее не менее 60% спирта. Избегать соприкосновения немытых рук с глазами, носом или ртом.
Важно защищать рот и нос с помощью медицинской маски каждый раз при выходе на улицу, походе в продуктовый магазин и т.д. Маски не рекомендуется носить детям младше двух лет, лицам с заболеваниями респираторной системы и тем, кто не может снять маску без посторонней помощи
Она не заменяет социальную дистанцию, поэтому следует сохранять расстояние от людей в 2 метра.
Интересно! В настоящее время Китай, Великобритания и США дальше всего продвинулись в разработке противокоронавирусного препарата, состоящей из 3 фаз. В первой фазе оценивается безопасность и предполагаемая доза на испытуемых, однако требуется проведение еще 2-х этапов, которые займут не менее 1 года.
Возможные побочные эффекты
Вакцинация проводится специалистом и только в условиях стационара. В целом взрослые нормально переносят вакцинацию, и осложнения возникают очень редко. Однако вы можете отслеживать некоторые незначительные побочные эффекты:
- боль и небольшая припухлость в руке или плече после инъекции;
- небольшое повышение температуры;
- сонливость, нервозность или равнодушие.
Врачи считают, что эти побочные эффекты — нормальная реакция организма на вакцину.
Вакцинация от пневмонии вызывает осложнения только тогда, когда проводится при наличии противопоказаний. Также возможны следующие побочные эффекты:
- Ощущение зуда, кожная сыпь (покраснение и утолщение в месте укола);
- Повышенная температура тела (до 40 ° С);
- временное состояние, при котором у пациента затруднено дыхание илиастматический приступ;
- увеличены лимфатические узлы в месте укола;
- расстройства пищеварительного тракта;
- длительная (на несколько дней) потеря аппетита, слабость или наоборот, гиперактивность и повышенный аппетит.
В каком возрасте проводится вакцинопрофилактика
Часто возникает вопрос, до какого возраста ставится прививка от ВПЧ. Врачи-вакцинологи НИАРМЕДИК рекомендуют проводить вакцинопрофилактику папилломавирусной инфекции до начала половой жизни. В странах, где признаны методики и рекомендации ВОЗ, профилактика против ВПЧ проводится с 10-13 лет у детей обоего пола. Верхним пределом возраста для вакцинопрофилактики от ВПЧ для мужчин и женщин считается 26 лет.
Ранее считалось, что вакцинация уже инфицированных пациентов не результативна. Но российскими вакцинологами доказано, что использование вакцины против ВПЧ обеспечивает более эффективное излечение женщин от папилломавирусной инфекции в возрасте до 35 лет.
Если пациент на момент вакцинопрофилактики уже имеет половые контакты, в лаборатории НИАРМЕДИК проводится диагностика на наличие папилломавирусной инфекции, а в случае положительного результата — выявление типа ВПЧ. Для этого в лаборатории применяются самые современные методики:
- ПЦР, или полимеразная цепная реакция, в процессе которой выявляется наличие и тип вируса, степень поражения организма, время инфицирования;
- цитология мазков, или ПАП-тест.
При необходимости может быть проведена биопсия с последующим цитологическим и микроскопическим исследованием биоптата, а также эндоскопическое обследование состояния шейки матки методом кольпоскопии.
После высокоточной диагностики назначается лечение папилломавирусной инфекции, индивидуальное для каждого пациента, которое может включать противовирусную терапию, малоинвазивные методы удаления половых папиллом лазером, радионожом, жидким азотом, иммуноукрепляющая терапия и т.д.
После лечения или в процессе терапии проводится вакцинопрофилактика против возбудителя папилломавирусной инфекции.
Что такое пневмония, воспаление легких?
Пневмония (или воспаление легких) — воспалительное заболевание с поражением легких. Тяжелая пневмония является наиболее распространенным диагнозом тяжелой формы COVID-19.
Существует несколько разновидностей пневмонии:
- Бактериальная пневмония — причиной чаще всего являются бактерии стрептококка;
- Вирусная пневмония, спровоцированная вирусной инфекцией, короновирусом, например, или вирусом гриппа;
- Аспирационная пневмония — связанная с попаданием инородного тела в легкие, например кусочка пищи, который приводит к воспалению;
- Грибковая пневмония, вызванная поражением легких грибком, например Coccidioides.
Вне зависимости от типа симптомы имеют схожий характер.
Особенности прививок от пневмонии
Микроорганизмы, вызывающие воспаление легких, обладают серотипами разной степени патогенности (порядка 100 видов). Постоянно передается человеку примерно четверть из них. В составе препаратов имеются антигены бактерий, наиболее часто встречающихся серотипов.
Наиболее известные вакцины от пневмонии
Превенар (США) — полисахаридно-белковая пневмококковая вакцина, обеспечивает невосприимчивость к 13-ти основным типам возбудителей, рекомендуется к применению у младенцев с двухмесячного возраста. Вакцина оказывает профилактическое действие и предупреждает развитие целого ряда заболеваний.
Пневмо-23 (Франция) — вакцина защищает от пневмококков 23 серотипов, разрешена детям старше двух лет. Стойкий иммунитет на 5 лет достигается уже при введении всего одной дозы.
В составе Синфлорикс (разработка бельгийских ученых) десять наиболее распространенных антигенов бактерий. Эти типы стрептококка являются причиной от 50 до 95% случаев заболеваний пневмококком у детей до 5-ти летнего возраста. Помимо стрептококка, вакцина против пневмонии формирует иммунитет к гемофильной палочке) и усиливает выработку иммунитета на введение дифтерийных и столбнячных анатоксинов.
Вакцины вводятся внутримышечно и подкожно. Иммунизацию против пневмококков можно совмещать с плановыми прививками.
Схема вакцинации
В соответствии с Национальным календарем прививок вакцинация от пневмонии проводится в 2, 4, 5 и 15 месяцев. Если до двух лет ребенку не сделали прививку, можно вакцинировать и в 5-6 лет
Это особенно важно для часто болеющих малышей
Местом введения вакцины для детей до 2-х лет служит переднебоковая поверхность бедра. Более старшим инъекция выполняется в верхнюю треть плеча.
Вакцинация от пневмонии взрослых проводится один раз, ревакцинация при этом не требуется. Врачи НИАРМЕДИК рекомендуют взрослым из группы риска делать прививки регулярно, каждые 5 лет.
Возможные побочные реакции
Современные препараты редко дают побочные эффекты. Как правило, это покраснение и болезненность в месте укола, возможен небольшой отек. Иногда может повыситься незначительно температура, снизиться аппетит. В подавляющем большинстве случаев эти проявления быстро проходят.
Противопоказания
- Индивидуальная непереносимость препарата;
- Аллергия на компоненты вакцины;
- Повышенная температура;
- Заболевания в острой форме;
- Хронические прогрессирующие заболевания.
Три последних показания не относятся к абсолютным — вакцинация переносится на более поздний срок, когда ребенок выздоравливает или вступает в стадию ремиссии при хронических заболеваниях.
Пройдите вакцинацию в НИАРМЕДИК!
Сделайте прививку качественными вакцинами в наших клиниках. Процедура безопасна, способствует формированию иммунитета.
Названия вакцин и их особенности
Есть только три типа вакцины против пневмонии. Каждый из них имеет свои преимущества и известен своей эффективностью.
- Превенар — самый популярный. Его проводят, если ребенку еще нет 2 месяцев. Противопоказанием является комбинация с противотуберкулезной вакциной. Вакцина укрепляет иммунитет, эффективна против пневмококков. В том случае, если ребенок за это время заболеет, болезнь пройдет быстро, без последствий и осложнений.
- Пневмо-23 выполняется с 2-х летнего возраста. Защищает организм 5 лет. Его также можно использовать в качестве профилактики, если пневмония уже произошла. Рецидив пневмококковой пневмонии исключен. Этот препарат часто используют из-за простоты применения. В упаковке находится одноразовый шприц, а доза одинакова для всех возрастов — 0,5 мл.
- ACT-Hib — применяется после 3-х месячного возраста ребенка. Он борется не только с пневмококками, но и с другими инфекциями.
Есть конкретный график вакцинациидля детей и зависит от возраста:
- До 6 месяцев — 3 прививки с интервалом 1-2 месяца. Последняя вакцинация делается через год после третьей.
- До 1 года — требуется 2 прививки с интервалом в один месяц. Последняя вакцинация будет через 1,5 месяца.
- В возрасте от 1 года до 5 лет для постоянного иммунитета следует делать только одну вакцину.
Полной защиты от пневмонии добиться сложно. Однако ранняя вакцинация значительно снижает риск заражения. Если пневмококки попадают в организм, вакцина облегчает течение болезни.
Симптомы и признаки воспаления легких
Симптомы пневмонии у взрослых нарастают постепенно, поэтому ранняя диагностика бывает очень редко. Рассматриваемое острое инфекционное заболевание всегда начинается с внезапного повышения температуры и озноба. При этом ярко выражены симптомы общей интоксикации организма:
- слабость во всем теле;
- снижение (в некоторых случаях – потеря) работоспособности;
- снижение аппетита, вплоть до полного отказа от пищи;
- повышенное потоотделение – чаще всего этот симптом проявляется в ночное время;
- болевой синдром в мышцах и суставах – «крутит, ломает»;
- головная боль неинтенсивного, но постоянного характера
Затем начинаются легочные проявления заболевания
- сильный кашель – первые несколько дней он имеет сухой характер, а затем становится влажным;
- одышка – в начале заболевания имеется только при физических усилиях (например, после пешей прогулки или подъема по лестнице), затем отмечается и в полном покое;
- боль в области груди – симптом не обязательно проявляется при каждом случае пневмонии, он больше характерен для заболевания, когда воспаление происходит и в плевре.
Кроме вышеописанных симптомов, в некоторых случаях могут быть и другие симптомы воспаления легких:
- расстройства желудочно-кишечного тракта (понос, тошнота и рвота, кишечная колика) – присущи только пневмонии, возбудителем которой является кишечная палочка;
- герпес на стороне поражения – характерен для пневмонии вирусной этиологии.
Методы диагностики пневмонии
Исключительно по симптомам рассматриваемое острое инфекционное заболевание диагностировать практически невозможно – они могут свидетельствовать и о других заболеваниях дыхательных путей. Врач, после осмотра и опроса больного, обычно проводит следующие диагностические мероприятия:
· лабораторное исследование крови – общий и биохимический анализы;
· анализ мокроты;
·рентгенологическое исследованиегрудной клетки – врач определяет поражено воспалительным процессом одно или оба легких и в каких конкретно частях парного органа имеются патологические изменения;
· фибробронхоскопия – исследование легких и других органов дыхательной системы с помощью специального оптического прибора. Проводится данная процедура только при диагностированной пневмонии, которая не поддается стандартному лечению;
·компьютерная томография органов грудной клетки– проводится только по решению врача;
· посев крови – позволяет выявить конкретного возбудителя
Побочные эффекты
К сожалению, получение любой вакцины может вызвать негативную реакцию в организме. Родители должны знать, что нельзя забирать ребенка домой сразу после вакцинации. Вам следует оставаться в клинике не менее 15 минут, чтобы убедиться в отсутствии аллергических или других побочных реакций.
Вакцина может иметь побочные эффекты:
- Иногда повышается температура до 38 ° C. Если температура выше, можно использовать жаропонижающие препараты.
- Место инъекции может стать красным и твердым. Давление на этот участок вызывает сильную боль. Естественно, ребенок реагирует плачем.
- Вы можете испытывать сонливость и потерю аппетита в течение нескольких дней. Ребенок становится беспокойным и вялым.
- Рвота и сильный понос случаются крайне редко. В случае появления этих симптомов немедленно обратитесь за медицинской помощью. Они могут обезвоживать организм.
- Иногда появляются симптомы лихорадки: озноб, за которым следует лихорадка и мышечная слабость.
Симптомы поствакцинальных осложнений, при которых следует срочно проконсультироваться с врачом:
- Жаропонижающие препараты не «понижают» температуру.
- У ребенка появляются судороги или обмороки.
- Ее ребенок отказывается есть и даже пить.
- На месте укола появился гнойный нарыв.
Медицинская помощь также необходима, если поствакцинальные реакции продолжаются более 3 дней.
Эффективность иммунопрофилактики
Исследования кафедры инфекционных болезней Северного государственного медицинского университета доказали эффективность вакцины против тяжелых форм пневмококковой инфекции. Практика показала, что по сравнению с непривитыми детьми среди вакцинированных детей частота возникновения тяжелых форм болезни:
- менингита, сепсиса – на 80% меньше;
- отита, пневмонии – на 30% меньше.
По данным ВОЗ, массовая иммунопрофилактика снижает частоту менингитов, отитов у детей, носителей пневмококков становится меньше. Кроме того, все реже болезнь настигает и невакцинированных взрослых и детей.
Организация здравоохранения прогнозирует, что использование во всем мире вакцины от бактерии пневмококка поможет предотвратить смерть 5,4-7,7 миллионов детей к 2030 году.
Эффект действия вакцин от пневмококка опровергался в СМИ, приводились случаи смерти от прививок. Однако средства массовой информации редко приводит статистику смерти детей, не выдержавших инфекционный напор, хотя такие данные есть.
Надо ли прививаться от гемофильной инфекции и чем?
Остается еще вопрос с HIB, Haemophilus influenza, которая еще недавно считалась необходимой только для малышей, подверженных повышенному риску заболевания. К сожалению, сейчас это уже не так. В текущей ситуации для ребенка, родители которого следуют Национальному календарю, оптимальной является иммунизация при помощи Пентаксима или Инфанрикса Гекса. Это позволяет одновременно защитить его от нескольких болезней и при этом отделаться только одним уколом. По Нацкалендарю первая доза вводится в возрасте 3 месяцев, последующие – в 4,5 месяца и в 6 месяцев. Еще одна инъекция, закрепляющая эффект, делается в 18 месяцев (полутора лет).
Если маленькому пациенту ранее уже были поставлены АКДС или АДС-М от столбняка и дифтерии, необходимо проконсультироваться с вашим педиатром. Дело в том, что, в отличие от импортных Инфанрикса Гекса и Пентаксима, они не содержат антигенов, защищающих от HIB. Возможно, оптимальным будет включение в индивидуальный график Хиберикса или другого его аналога, который борется непосредственно с гемофильной палочкой.
Взрослым пациентам рекомендуется вакцинация против HIB, если у них есть патология, сопровождающаяся сильным снижением естественной защиты организма: например, удалена селезенка, им необходимо пройти химиотерапию, есть ВИЧ. Так или иначе, рекомендацию вам может дать лечащий терапевт, исходя из преимуществ иммунизации именно для вас.