В чем разница между рентгенографией легких и флюорографией
Содержание:
- Одышка, лихорадка, интоксикация
- Симптоматика патологии
- Что такое флюорография
- Эффективность рентгена легких при коронавирусе
- Вовлечение паренхимы легкого: что это?
- Торакальная хирургия легких. Торакальная хирургия в Москве: что это такое и какие услуги предоставляют торакальные отделения
- 2.Причины
- Текст подготовил
- Причины пневмофиброза
- Как на рентгене выглядит пневмония?
- А воспаление ли?
- БАКТЕРИИ ПРЕОБЛАДАЮТ
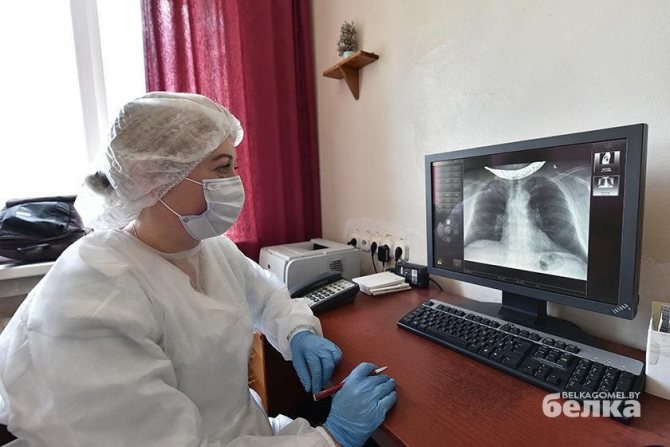
- Особенности рентгенографического исследования
- Иммунитет — это не навсегда
- Что лучше – флюорография, рентген или КТ?
Одышка, лихорадка, интоксикация
– Почему заболевшим советуют больше лежать на животе?
– При тяжелом ковид-19 наблюдается отек альвеол, где происходит газообмен. Из-за этого отека легкие больного не могут получить необходимого объема воздуха, нарушается поглощение кислорода и удаление углекислого газа.
Чтобы уменьшить такой отек, сделать его более равномерным, больных иногда укладывают на живот, чтобы жидкость стекла от задней поверхности легкого (а именно там чаще всего и бывает поражение) к передней. называется это пронпозиция. Она назначается только врачами.
– Когда человеку следует настаивать на обследовании на КТ, при каких признаках надо действовать, чтобы не случилось обширного поражения легких?
– Важно понимать, что если нет одышки, температуры, интоксикации, то не следует сразу бежать на КТ. Она ничего не даст
Тем более не стоит записываться на КТ чуть ли не на месяц вперед – вроде как на всякий случай.
Симптоматика патологии
Сопутствующая симптоматика будет разной в зависимости от того, что именно стало причиной одышки. Так, например, признаки заболеваний дыхательной системы очень сильно отличаются от сердечно-сосудистых заболеваний и нервных напряжений. Затрудненное дыхание и нехватка воздуха: причины и симптомы.
Бронхиальная астма
Такая болезнь является самой частой причиной затрудненного дыхания. Вызывает ее реакция иммунной системы на аллерген или инфекцию. После попадания раздражителя в бронхи эпителий раздражается, что приводит к сужению просветов. Это и становится причиной удушья.
Симптомы бронхиальной астмы меняются в зависимости от тяжести болезни. Так, больного может беспокоить и легкая одышка, и острое удушье. Признаками патологии являются:
- одышка;
- сухой кашель;
- хрипы при выдохе воздуха;
- вздутие грудной клетки;
- характерное положение больного — сидя с упором на руки.
Справка
Для бронхиальной астмы характерно затрудненное дыхание в момент выдоха.
Новообразования в легких
Еще одной распространенной причиной возникновения ощущения нехватки кислорода являются опухолевые образования в легкий. Больше всего этой патологии подвержены любители табакокурения, а также люди, которые вынуждены дышать сигаретным дымом.
Признаками новообразований дыхательной системы на поздней стадии развития являются:
- постоянная нехватка воздуха, которая по мере развития болезни переходит в удушье;
- внезапное снижение веса;
- быстрая утомляемость;
- частая слабость;
- кашель, который сопровождается отхождением кровавой мокроты.
О чем свидетельствует боль в грудной клетке справаЛюди все чаще обращаются в медицинские учреждения с болями в грудной клетке. Такие симптомы не всегда характеризуются…
Бронхоэктаз и эмфизема
Обе патологии приводят к увеличению диаметра бронхов за счет образования пузырьков. При бронхоэктазе пустоты наполняются гноем или жидкость, образуя затем рубцы и выводя из работы пораженные участки. А при эмфиземе пузырьки лопаются. В обоих случаях больному тяжело дышать.
Заболевания сердечно-сосудистой системы
Болезни сердца и сосудов приводят к образованию замкнутого круга: пораженное сердце не в состоянии в полном объеме доставлять кровь к легким, которые, в свою очередь, не могут насытить орган кислородом. Это приводит к повышению артериального давления и учащению сердцебиения, в результате чего больной испытывает одышку. Отличить сердечно-сосудистое заболевание от болезней легких легко — для него не характерно появление мокрого кашля.
Жировые отложения создают дополнительную нагрузку на системы и органы. В первую очередь от них страдают именно бронхи и сердце. А низкая физическая активность приводит к нарушению в функциональности мускулатуры легких. Что и становится причиной затрудненного дыхания.
Тромбоэмболия легких
Развитие этой болезни связано с образованием тромбов в крупных венах конечностей, которые, отрываясь, попадают в артерию легкого. Это приводит к развитию инфаркта органа. Для тромбоэмболии характерно состояние, в котором человек не может сделать вдох из-за резкого приступообразного кашля, который сопровождается отхождением кровавой мокроты.
Нервные расстройства
Нередко причиной нехватки воздуха становятся и нервные расстройства. Связано это с тем, что при сильных стрессах больной дышит глубоко носом, но часто. Из-за этого кислород не успевает дойти до легких и до других органов — появляется одышка. Кислородное голодание приводит к развитию панических атак.
Для устранения атак рекомендуется принять транквилизаторы, в течение нескольких минут медленно дышать в бумажный пакет или на протяжении некоторого времени делать по очереди два вдоха — это позволит нормализовать дыхание.
Что такое флюорография
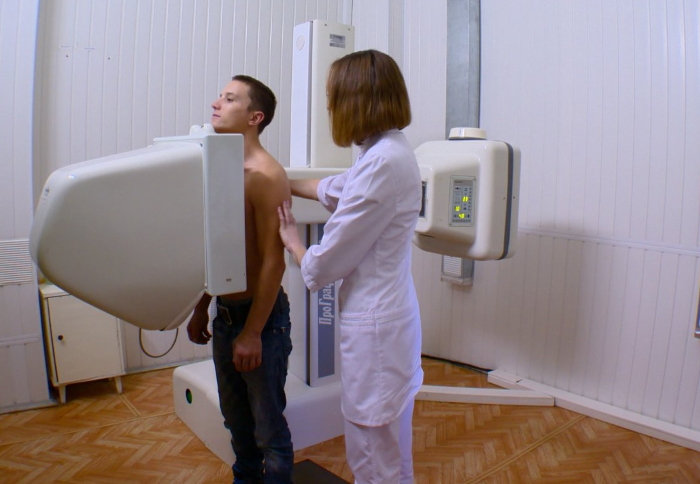
Это рентгенологический метод исследования органов, находящихся в полости грудной клетки. Помимо легких, с помощью данного способа можно определить состояние сердца. Результатом процедуры становится снимок, получаемый с помощью рентгеновских лучей. Они проходят сквозь человеческое тело, после чего отражаются от специального экрана, создавая картину состояния внутренних органов за счет их разной проницаемости.
Этот метод практикуется во всех государственных медучреждениях. Он не требует больших затрат и вполне способен показать очаги поражения в тканях легких. С другой стороны, считается, что это устаревшая и менее результативная методика по сравнению с компьютерной томографией.
Эффективность рентгена легких при коронавирусе
Специалисты информируют людям, столкнувшихся с таким серьезным заболеванием, как COVID-19, что показывает рентген легких при коронавирусе, его эффективность, информативен или нет — даже при поражении легких средней тяжести рентгенография показывает изменения. Когда очагов воспаления немного, результат может быть ложноотрицательным. В среднем эффективность рентгенографии составляет 70 %.
Недавно стала возможной обработка снимков при помощи искусственного интеллекта. Это позволило повысить эффективность диагностики пневмонии при помощи рентгенографии. Новый метод особенно актуален для медицинских учреждений, где отсутствуют специалисты узкого профиля.
Вовлечение паренхимы легкого: что это?
Паренхима легких — это ткань дыхательного органа, похожая на пористую губку. Она пронизана тонкой сетью сосудов и капилляров, покрыта плевральной оболочкой, содержит эластичный внеклеточный матрикс, который состоит из соединительной ткани и поддерживает форму легких. Между легкими расположены другие органы: бронхиальное дерево, артерии, средостение. Суть компьютерной томографии заключается в составлении карт плотности легочной ткани.
На посрезовых томограммах легких паренхима занимает наибольшую площадь изображения. В норме она представляет собой ткань, окрашенную однородным темным цветом, без светлых участков уплотнения, а именно:
- Инфильтратов по типу «матовых стекол»;
- Интерстициального компонента (воспаления интерстициальных перегородок);
- Изолированных воспалительных очагов, окруженных уплотнениями округлой формы (симптом «обратного гало» или «ободка»);
- Сетчатого рисунка (симптома «булыжной мостовой», «сотового легкого»).
Наличие этих признаков на КТ легких говорит о патологическом процессе и поражении дыхательного органа.
Формулировка «вовлечение паренхимы легкого» (15, 25, 50%…) означает, какой процент ткани дыхательного органа подвержен этим патологическим изменениям и в связи с этим не может полноценно функционировать.
При этом в заключении важен не только процент вовлечения паренхимы легких, то есть процент поражения легких, а все обнаруженные специфические признаки воспаления. Если по количеству «матовых стекол» можно сделать вывод о проценте инфильтрации альвеол жидкостью, то о тяжести заболевания и хроническом характере осложнений после перенесенного коронавируса в большей степени скажут признаки консолидации, утолщения межальвеолярных перегородок и фиброза.
Например, если у одного пациента выявлено поражение легких по типу «матового стекла» с вовлечением паренхимы легких 30%, а у другого — 15%, но также присутствуют интерстициальный компонент и признаки фиброза легких на нескольких участках, то в первом случае пациент может вовсе не испытывать трудностей с дыханием, а во втором случае симптомы острого респираторного заболевания могут быть выраженными даже с небольшим процентом поражения. Это значит, что сам по себе процент вовлечения паренхимы легких в воспалительный процесс изолированно от других клинически значимых данных, описанных в заключении, не говорит о тяжести заболевания.
Торакальная хирургия легких. Торакальная хирургия в Москве: что это такое и какие услуги предоставляют торакальные отделения
Что такое торакальная хирургия и чем занимаются торакальные хирурги?
Торакальный хирург – грудной хирург. Деятельность этих врачей распространяется на органы грудной клетки и грудную стенку.
Оперативное вмешательство проводится на легких, трахее, бронхах, плевре и на органах средостения. Средостение – это сердце с перикардиальной сумкой, крупными сосудами и пищеводом. К этим сосудам относятся аорта с дугой, легочные вены, артерии, грудной лимфатический проток и стволы полых вен. Также в средостении находится большое количество нервных сплетений и лимфатических узлов. Из — за множества анатомических образований и сложности проведения операций, из этой отрасли медицины вышли такие узкие специализации как кардиохирурги, хирурги молочной железы и сосудистые хирурги.
Травмы грудной клетки, например:
- гемоторакс (накопление крови в плевральной полости)
- хилоторакс (лимфа в плевральной полости)
- пневмоторакс (проникновение в полость плевры воздуха)
Эти патологии требуют срочного хирургического вмешательства, так как ставят под вопрос процесс дыхания и нормальную работу легких.Лечат также аномалии развития груди, например килевидную или воронкообразные груди.
Специфика оперативных вмешательств этой области заключается в том, что оперативный доступ обеспечивается торакотомией – вскрытием грудной клетки, также сложность в проведении операций в непосредственной близости от сердца .
Клинические методы диагностики в торакальной хирургии
Для успешного проведения операции врач обязан провести полную диагностику. Начинается все со сбора анамнеза – опроса, и физического осмотра – перкутирования грудной клетки.
- Метод перкуссии – простукивание груди, позволяет по звуку определить вид и локализацию некоторых патологий легких и сердца.
- Рентгенологическое исследование – это классический метод обследования органов грудной клетки в торакохирургии. Метод позволяет с большой точностью диагностировать патологии легких, так как любое уплотнение в легочной ткани проявляется на рентгеновском снимке.
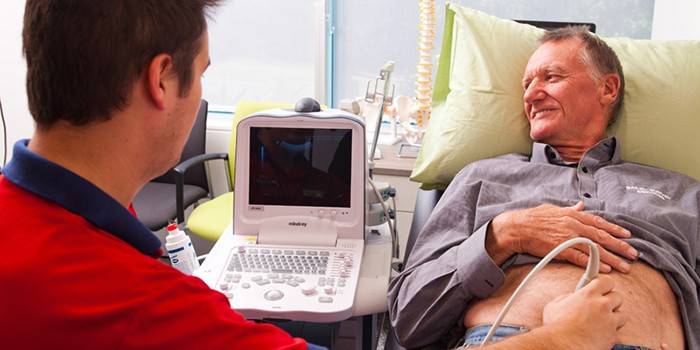
- Ультразвуковое исследование (УЗИ ) – особенно часто используется для диагностики патологий и опухолей в области плеврального мешка.
- Компьютерная томография грудной клетки – незаменима в торакальной хирургии, позволяет получить объемное изображение органа или области, давая врачу пространственную ориентацию, что позволяет более точно определить характер патологии и этапы операции.
- МРТ – в отличии от компьютерной томографии и рентгенологического исследования метод магнитно – резонансной томографии является абсолютно безопасным, исключая радиоактивное облучение пациента. Преимущество также в более качественной визуализации мягких тканей. Это дает возможность врачу максимально точно определить локализацию воспалительных процессов, опухолевых очагов и других патологий. Магнитно – резонансная томография применяется не только для диагностирования перед операцией, но и для постоперационного, последующего наблюдения.
- Торакоскопия – является эндоскопическим исследованием. используется лапароскоп – прибор в виде трубки с камерой и источником света, оснащенный устройством для аспирации и промывания. Прибор вводится непосредственно через грудную стенку в плевральную полость. Метод торакоскопии позволяет взять биопсию и оперировать в плевральной полости и на листках плевры, также на прилегающих к ребрам легочных поверхностях.
2.Причины
Предназначение и, соответственно, строение газообменной биосистемы, – которой и являются легкие, – требует высокой концентрации кровеносных и лимфатических сосудов. Циркуляция крови и лимфы в легких очень интенсивна и разветвлена, здесь много лимфатических узлов, рядом пищевод, крупная аортально-венозная сеть, сердце с системой коронарных артерий. Учитывая, что двумя основными путями миграции раковых клеток в организме являются гематогенный (с током крови) и лимфагенный (по лимфатическим протокам), легкие представляют собой ближайший и практически идеальный плацдарм для развития вторичных опухолевых процессов.
Текст подготовил
Котов Максим Анатольевич, главный врач центра КТ «Ами», кандидат медицинских наук, стаж 19 лет
Список источников
- Котов М.А. Опыт применения компьютерной томографии в диагностике заболеваний органов дыхания у детей / Материалы X Невского радиологического Форума (НРФ-2018). – СПб., 2018, Лучевая диагностика и терапия. 2018. № 1 (9). — С. 149.
- Панов А.А. Пневмония: классификация, этиология, клиника, диагностика, лечение, 2020.
- Бова А.А. Пневмонии: этиология, патогенез, клиника, диагностика, 2016.
- Chl Hong, M.M Aung , K. Kanagasabai , C.A. Lim , S. Liang , K.S Tan. The association between oral health status and respiratory pathogen colonization with pneumonia risk in institutionalized adults, 2018.
- Yang-Pei Chang, Chih-Jen Yang, Kai-Fang Hu, A-Ching Chao, Yu-Han Chang, Kun-Pin Hsieh, Jui-Hsiu Tsai, Pei-Shan Ho, Shen-Yang Lim. Risk factors for pneumonia among patients with Parkinson’s disease: a Taiwan nationwide population-based study, 2016.
- Клинические рекомендации по диагностике, лечению и профилактике тяжелой внебольничной пневмонии у взрослых. Министерство здравоохранения РФ, 2019.
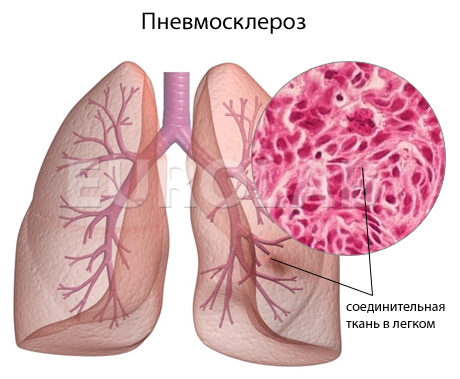
Причины пневмофиброза
Часто пневмофиброз возникает в результате гипоксии легочной ткани, которая приводит к активации фибробласты, вырабатывающие коллаген, что становится начальной стадией развития соединительной ткани.
Также можно выделить главные причины, провоцирующие патологические процессы в легких: нарушение процесса вентиляции легких, оттока секрета из бронхов и крово- и лимфооттока.
В норме ткань легких эластичная, что обеспечивает нормальную работу системы дыхания организма. Чем больше эластичность, тем больше организм прилагает усилий для растяжения ткани, что приводит к высокому внутрилегочному давлению. Давление внутри легких действует на внутреннюю стенку альвеолы и раскрывает её при вдыхании воздуха. При начавшемся пневмофиброзе, большая часть альвеол поражается, в результате эластичность в легких уменьшается, а организму требуется меньше силы для растяжения. В этом случае низкое внутрилегочное давление не раскрывает все альвеолы и часть из них выпадает из общей системы дыхания, из-за чего организм получает меньше кислорода, а процесс вентиляции легких нарушается.
Воспалительные процессы в бронхах нарушают отток секрета, который в них накапливается, что становится благоприятной средой для размножения патогенной микрофлоры.
Нарушение крово- и лимфооттока происходит из-за передавливания сосудов в легких, застойных процессов в прилегающих к легкому сосудах. Застой крови обычно происходит из-за воспалительных процессов, спазмов. В месте застоя начинает образовываться соединительная ткань, которая со временем замещает рядом расположенные альвеолы.
Другими словами, на развитие пневмофиброза влияет в первую очередь первичное заболевание в легких (очаг воспаления), которое и провоцирует замену легочной ткани на соединительную.
В каждом случае, в зависимости от фактора, спровоцировавшего патологический процесс, соединительная ткань развивается по-разному: при нарушении вентиляции легких появление соединительной ткани в легких становится первопричиной пневмофиброза, при застойных процессах – являются следствием.
При прогрессировании заболевания легочная ткань выпадает их системы дыхания, что приводит к развитию дыхательной недостаточности и нарушению газообменных процессов между сосудами, тканями, альвеолами.
Как на рентгене выглядит пневмония?
Как выглядит пневмония на снимке рентгена, зависит от стадии заболевания и его характера. Однако в любом случае признаки пневмонии на рентгене видны как нарушения структурности легкого
Врачи обращают внимание на особенности легочного рисунка, корни легкого, плевру и расположение инфильтративных очагов. Светлые участки на снимке трактуются как безвоздушные.
Крупозная
Крупозная пневмония на рентгене характеризуется усилением легочного рисунка и утолщением корня, незначительным уплотнением плевры, а также сниженной воздушностью легкого. Снижение воздушности напрямую зависит от стадии болезни. Выглядит данное заболевание как среднее по интенсивности затенение. Крупозная пневмония является одной из самых опасных.
Очаговая
Как и при крупозной пневмонии, при очаговой на рентгене видно усиление легочного рисунка и утолщение корня, а также уплотнение плевры. Такая пневмония характеризуется очаговыми тенями разных размеров с нечеткими контурами. Также отмечается деформация легочного рисунка, которая очень хорошо видна на рентгене. Симптомы очаговой пневмонии на рентгене выявить сложно, поэтому диагностировать данное заболевание может только опытный врач.
Вирусная
К вирусной пневмонии относят атипичную. При усилении легочного рисунка и уплотнении плевры в данном случае корни легких не изменяются. Появление на рентгене очаговых теней в нижних и средних отделах легких при двусторонней вирусной пневмонии подтверждает диагноз. О стремительном развитии и опасности данной формы заболевания осведомлен весь мир, и это еще один аргумент в пользу того, чтобы исследовать признаки пневмонии на рентгене.
А воспаление ли?
— Диагноз «воспаление лёгких» или «пневмония» ставят многим заболевшим новым коронавирусом. Что означает это воспаление?
— Воспаление лёгких или пневмония – это воспаление лёгочной ткани бактериального характера, в которое вовлекаются преимущественно альвеолы (пузырьковидные образования в лёгких, которые оплетены сетью капилляров и участвуют в акте дыхания. — Прим. «ОГ»). Пневмония бывает внебольничная и больничная, которая развивается у человека в стенах медицинского учреждения, куда он попал с каким-то другим заболеванием. Чаще всего любое воспаление лёгких возникает по причине пневмококковой инфекции. Но пневмонией обычно болеют в холодное время года, что связано с переохлаждением организма. У нас же в России и Свердловской области новый коронавирус особенно бушевал летом, и вдруг такое большое количество воспалений лёгких. Какая же это пневмония?! Лёгкие при COVID-19 поражаются вирусом SARS-CoV-2, а не бактериями. Поэтому термины «пневмония» и «воспаление лёгких» в отношении больных коронавирусом некорректны.
— То есть поражение лёгких при COVID-19 и обычная пневмония не имеют ничего общего?
— Это не идентичные понятия. То, что мы сейчас наблюдаем у больных коронавирусом, — не пневмония, а повышенная реакция лёгочной ткани на воздействие вируса. Правильно ставить диагноз «новая коронавирусная инфекция с или без поражения лёгочной ткани». А дальше к этому диагнозу могут добавиться осложнения, например дыхательная недостаточность. Само поражение лёгких — не осложнение COVID-19, а его проявление. По сути альвеолы и бронхи тоже поражаются при коронавирусе, но не настолько интенсивно, как при бактериальной пневмонии. Получается совсем другая картина. Обычную пневмонию легко определить при рентгенологическом исследовании, а при коронавирусе нужно делать именно компьютерную томографию, иначе изменения лёгочной ткани будет не видно. Очевидна и разница в лечении. Слово «пневмония» гипнотизирует врачей, и они сразу назначают антибиотики, а при вирусной инфекции антибиотики совершенно бесполезны.
— Почему у одних коронавирус поражает лёгкие, а у других — нет?
— На этот вопрос нет точного ответа. Чаще всего коронавирусная инфекция протекает бессимптомно или легко. Среднее течение по статистике встречается у одной пятой от общего числа всех заболевших, а тяжёлое ещё меньше. Но я наблюдал разных больных COVID-19 и знаю, что поражение лёгких может быть при любой степени тяжести заболевания и в любом возрасте. Есть случаи, когда вирус поражает лёгочную ткань у молодых, а у пациентов старше 65 лет — нет. Факторы риска на это, несомненно, влияют: хронические заболевания лёгких, сахарный диабет, ожирение, курение. Статистика говорит о том, что чем больший букет сопутствующих заболеваний и вредных привычек у человека, тем больше вероятность тяжёлого протекания коронавируса у него. Я не встречал пациентов с ожирением или сахарным диабетом, у которых бы COVID-19 протекал легко. При этом человек 70 лет без сопутствующих заболеваний и вредных привычек может перенести коронавирус без осложнений.
В тему
Как распознать одышку в домашних условиях?
Попросите находящегося рядом с вами человека посчитать ваши дыхательные движения за минуту. Одно дыхательное движение – вдох и выдох. Если вы совершаете 14–17 дыхательных движений – вы здоровы. Если больше 20-22, то это похоже на одышку, и требуется консультация врача.
БАКТЕРИИ ПРЕОБЛАДАЮТ
И тут же перевожу разговор на другую тему: как много в последнее время выявляется пневмоний? Оказывается, по-разному. В предыдущую смену, например, наличие заболевания Марина Лукьянова не выявила ни у одного из пациентов. А за день до этого установила сразу четыре случая.
Но, подчёркивает врач, в последующем к так называемым «ковидным» относятся лишь около двух процентов заболевших. У остальных пневмония имеет бактериальную этимологию. Что, однако, тоже крайне неприятно.
— Обычно с середины весны кривая заболеваемости воспалением лёгких идёт вниз. Но нынешняя, когда даже в мае приходилось утепляться, исключение. Холодный воздух в сочетании с перепадом суточных температур создаёт благоприятную среду для распространения болезнетворных вирусов и бактерий. Что на фоне разгула коронавируса достаточно опасно, — делает акцент Марина Лукьянова. — Если на протяжении четырёх дней человека лихорадит и болезненные симптомы не проходят даже после ударных доз парацетамола, есть повод немедленно обратиться к врачу.
Особенности рентгенографического исследования
Рентгенография — один из самых доступных и эффективных методов исследования патологических изменений в легких и других органах. Она основана на ионизирующем рентгеновском облучении. Диагностическая процедура может быть выполнена в прямой или задней проекции. В первом случае пациент находится в положении стоя и прижимается грудной клеткой к детектору. Во втором — аппарат прижимают к спине человека.
Рентгеновские лучи проходят через орган и попадают на пленку или другой носитель. При этом плотные структуры обозначены светлым, а полые — как затемнения. В современных больницах и поликлиниках установлены аппараты, позволяющие получать изображение на цифровой носитель. Это очень удобно, так как такие снимки можно обрабатывать, хранить в памяти компьютера.
Иммунитет — это не навсегда
Сколько длится иммунитет после того, как человек переболеет? И как узнать, что иммунитет исчерпан?
Леонид Дьяков: Стойкого иммунитета не формируется. Иммунитет понятие специфическое, человек приобретает его, но существуют многие разновидности вирусов, и они изменяются столь стремительно, что пожизненный иммунитет человек так и не приобретает. А узнать, что он исчерпан — просто: человек снова заболевает.
Люди, тяжело переболевшие COVID-19, рассказывают о поражении части легкого, иногда до 40 процентов. Восстанавливаются ли ткани? Или они замещаются соединительными и нефункциональными? Как жить, образно говоря, с половиной легкого? Чего надо остерегаться? Есть какие-то ограничения по профессиональной, спортивной деятельности?
Леонид Дьяков: На самом деле, легочная ткань хорошо компенсируется. Даже альвеолы восстанавливаются.
Ограничения после тяжелого течения болезни могут существовать для работ, связанных с изменением атмосферного давления — на глубине, на высоте. Ограничения могут сказаться и на спортивной карьере.
Нередки случаи, когда заболевали не только люди группы риска, но полные сил здоровые люди, регулярно занимавшиеся спортом. Когда им можно возвращаться к тренировкам?
Леонид Дьяков: В первые дни после выписки должна быть совсем небольшая нагрузка, нужно поберечься. Ходить немного и постоянно следить за своим состоянием.
Сколько может длиться период восстановления?
Леонид Дьяков: Реабилитация займет достаточно длительный период, особенно если пришлось прибегнуть к помощи ИВЛ. Очень хорошая старая советская система восстановления отводила на лечение обычной пневмонии три месяца, и этот период обязательно включал в себя санаторно-курортное лечение.
Это был крайне важный этап. Раньше, еще до революции, больные ездили «на воды» и дышать воздухом. Кое-где еще сохранились курортологические технологии, климатолечение. Целебен сухой морской, хвойный воздух. Это Крым, Геленджик.
Леонид Леонидович, сейчас есть какая-то программа реабилитации для людей, перенесших COVID-19?
Леонид Дьяков: Проблема коронавируса — новая. И программы такие только-только появились. Есть рекомендации различных сообществ реабилитологов. Есть рекомендации для реабилитации после внебольничных пневмоний.
В советские времена за человеком, перенесшим пневмонию, в течение трех месяцев пристально наблюдали, потом еще год контролировали
В этот период важно вовремя распознать начавшиеся осложнения, чтобы человек не стал инвалидом
После пневмонии в легких остается рубец, как после травмы или инфаркта, так называемый фиброз. Его можно минимизировать, чтобы орган максимально эффективно функционировал. Для этого необходима программа реабилитации, причем каждому конкретному больному индивидуальная. Кому-то достаточно дыхательной гимнастики, кому-то показано электролечение, массаж, кинезиотерапия, кинезиотейпирование, бальнеологические процедуры и т. д.
Сейчас в нашей стране сохранилось примерно 1700 санаториев, в некоторых проводят нужные процедуры. Существует ряд технологий, которые можно применять амбулаторно на уровне поликлинической помощи.
Специальность «реабилитолог» появилась совсем недавно. Их пока очень мало. И целая проблема выстроить эту цепочку после госпитальной помощи больным
Но делать это крайне важно и как можно быстрее, чтобы последствия коронавируса не откликнулись всем нам в ближайшем будущем
Что лучше – флюорография, рентген или КТ?
Компьютерная томография имеет гораздо более широкие функциональные возможности, позволяет определять любые изменения на ранних стадиях. Этот метод не заменить обычными рентгеновскими снимками, так как они не предоставят необходимых диагностических сведений медикам. Основная особенность томографии – точность, способность определять даже скрытые патологические случаи. Снимки выходят четкими и показывают детальные структурные изменения в легких.
Благодаря своей доступности флюорография может свободно использоваться для диагностики коронавируса, но все же она проигрывает по ряду параметров компьютерной томографии. Этот метод предполагает более низкую дозу излучения, но при этом снимки получаются менее информативными сравнении с КТ.
Читайте далее:
Что показывает анализ крови при коронавирусе
Как понять, что поражены легкие при коронавирусе

Что назначают при коронавирусе в домашнем лечении
Мне нравитсяНе нравится
Фильтр:
Все
Ждет ответа
СортировкаПросмотрыОтветовГолоса
Переносят ли комары коронавирус?
Фёдор Исаев 7 месяцев
28602 просм.
11 ответ.
1 голос.
Можно ли носить контактные линзы при коронавирусе?
Дмитрий 6 месяцев
28319 просм.
7 ответ.
-13 голос.
Можно ли заразиться через открытую рану?
Мария 7 месяцев
26836 просм.
9 ответ.
-1 голос.