Все секреты узи мочевого пузыря: обширные данные маленького исследования
Содержание:
- Какие существуют способы диагностики и лечения мочекаменной болезни?
- Занимаетесь ли вы онкологическими заболеваниями половых органов?
- 2.Как подготовиться и как проводится цистометрия?
- Показания для назначения УЗИ почек
- Подготовка к УЗИ почек
- Как проходит УЗИ почек?
- Лечение нейрогенной дисфункции мочевого пузыря
- Подготовка
- Эхогенность мочевого пузыря
- Как проводится удаление мочевого пузыря?
- Нижняя мочевыделительная система
- Может ли размер пузыря отклоняться от нормы и почему это происходит?
- Проявления атонии
- Виды лечения нейрогенного мочевого пузыря
Какие существуют способы диагностики и лечения мочекаменной болезни?
Мочекаменная болезнь это заболевание, при котором образуются камни в почках и в мочевых путях. Причины возникновения мочекаменной болезни очень разнообразны: это и наследственная предрасположенность, и особенности обмена веществ, и характер питания. Мочекаменная болезнь занимает лидирующую позицию среди всех урологических заболеваний у сибиряков.
Нередко мочекаменная болезнь имеет бессимптомное течение, и камни обнаруживаются случайно при УЗИ почек или рентгенологическом исследовании. Бессимптомное течение мочекаменной болезни зависит не от размера камня, а от его локализации если камень не нарушает оттока мочи, то никаких признаков болезни не будет. Основным симптомом мочекаменной болезни является боль. Боль может быть довольно терпимой, ноющей, а может проявляться почечной коликой в этом случае боль практически невыносима. Сильный болевой приступ сопровождается тошнотой, рвотой, беспокойством. Локализация боли зависит от расположения камня. Только применение специальных методов позволяет точно определить мочекаменную болезнь. Если камень располагается достаточно низко, боль отдает в ногу, головку полового члена, мошонку у мужчин, у женщин чаще всего болезненное мочеиспускание. После окончания болевого приступа иногда появляется кровь в моче.
Я называю это жизнью на пороховой бочке, ведь часто наличие камня в почке или мочеточнике сочетается с опасностью инфекционных осложнений, появлением почечной колики или развитием почечной недостаточности. На ранних стадиях развития болезни можно попробовать избавиться от камней в почках при помощи консервативной терапии, без операции. Существуют препараты для уменьшения камнеобразования.
В более сложных случаях не обойтись без операции. Мы помогаем избавиться от любых камней в мочевых путях, выполняя эндоскопические операции через мочеиспускательный канал или через сантиметровый разрез под нижним ребром. Разрушение камней производится немецким лазерным оборудованием, которому подвластны конкременты любой плотности. Избавление пациента от камней различной локализации в мочевой системе происходит достаточно быстро, малоинвазивно, что сокращает период пребывания больного в стационаре и период реабилитации. Я часто говорю, что, удаляя камень, мы не удаляем мочекаменную болезнь. К сожалению, примерно у трети пациентов мочекаменная болезнь имеет рецидивирующее течение, то есть после лечения камни образуются вновь. Поэтому огромное значение приобретает профилактика дальнейшего камнеобразования: выяснение вида и причин развития камней, индивидуальная диета, профилактические курсы лечения. Такой комплексный подход залог длительного здоровья.
Занимаетесь ли вы онкологическими заболеваниями половых органов?
Да, мы работаем совместно с онкологом. Онкологические заболевания в сфере урологии — при своевременном выявлении — весьма успешно лечатся. В клинике проводятся операции по удалению опухолей всех органов мочеполовой системы как у мужчин, так и у женщин.
Урологические онкозаболевания занимают достаточно большой процент всех случаев обращения пациента к врачу. Самые частые онколозаболевания это рак мочевого пузыря (чаще встречается у женщин), рак простаты, рак почки, рак полового члена, рак яичка.
Симптомы
- появление крови в моче,
- учащенное мочеиспускание,
- ложные позывы на мочеиспускание,
- затрудненное мочеиспускание,
- чувство неполного опорожнения мочевого пузыря,
- прерывистое мочеиспускание,
- изменение формы, увеличение, отек, опухоль, покраснение, изъязвление на половом члене или яичке.
Рост онкоурологических заболеваний велик, отмечается тенденция к увеличению числа пациентов с онкопатологией ежегодно. Поэтому мы еще раз повторяем: регулярные профилактические осмотры необходимы каждому! Если вы обнаружили у себя какие-то из вышеперечисленных симптомов, выявили малейшие признаки патологического процесса – незамедлительно обращайтесь к врачу, ведь выявление любого онкологического заболевания на ранних стадиях это и есть залог успешного лечения.
В нашей клинике имеется все необходимое оборудование для диагностики и лечения онкоурологической патологии: ультразвуковые аппараты экспертного класса, МРТ и КТ самого высокого разрешения, операционные клиники оснащены современным оборудованием, что позволяет выполнять малотравматичные операции, и гарантирует быструю реабилитацию пациента в короткий послеоперационный период, большое значение в клинике уделяется и послеоперационному ведению пациента до полного его выздоровления.
2.Как подготовиться и как проводится цистометрия?
Как подготовиться к цистометрии?
Перед измерением объёма мочевого пузыря расскажите своему доктору:
- О приёме всех медицинских препаратов;
- О возможной или подтверждённой беременности;
- О симптомах инфекции мочеиспускательной системы (боль и жжение во время мочеиспускания, зловонная или мутная моча, частая необходимость мочеиспускания).
Как измеряется объём мочевого пузыря?
Цистометрия, как правило, проводится урологом или гинекологом. Вам нужно будет снять всю одежду ниже пояса. Вам дадут специальную пелёнку, чтобы накрыться на время процедуры.
Перед началом теста вас попросят опустошить свой мочевой пузырь в специальный унитаз, к которому подсоединён урофлоуметр – прибор, который измеряет объём мочи и время мочеиспускания.
Затем вас попросят лечь на экзаменационный стол. После этого уретра тщательно очищается, и в неё вставляется тонкая гибкая смазанная трубка (катетер). После достижения катетером мочевого пузыря, оставшаяся после мочеиспускания моча откачивается и измеряется.
После этого с помощью катетера в мочевой пузырь закачивается стерильная вода комнатной температуры. К катетеру в это время прикреплён цистометр, который измеряет объём мочевого пузыря и внутрипузырного давления. Вас попросят сообщать обо всех ощущениях. Процедуру могут повторить. В некоторых случаях через катетер в мочевой пузырь закачивается газ, а не вода.
Пока катетер в мочевом пузыре могут проводиться дополнительные тесты, включая рентген с использованием контрастного материала.
Цистометрия длится 30-60 минут, в зависимости от количества дополнительных процедур.
После цистометрии необходимо весь следующий день следить за жидкостью, которую вы пьёте, и за количеством мочеиспускания. Жжение после катетеризации мочевого пузыря – распространённый побочный эффект.
Показания для назначения УЗИ почек
Перечислим основные симптомы, требующие проведения УЗИ почек:
отеки рук, ног, лица, живота;
изменение цвета мочи;
появление в моче крови;
острые или тянущие боли в области поясницы;
постоянная жажда, сухость во рту, потеря аппетита, слабость, высокая температура;
гипертония, сопровождающаяся головными болями.
УЗИ почек у детей
Ультразвуковая диагностика почек включена в программу обязательного обследования детей в один месяц. У детей постарше могут быть следующие показания для УЗИ почек:
плохие анализы мочи;
боли в области живота и поясницы;
проблемы с мочеиспусканием;
продолжительное повышение температуры по неясным причинам;
отеки;
травмы в области поясницы или живота;
генетическая предрасположенность к некоторым заболеваниям почек.
Также УЗИ почек рекомендовано проводить новорожденным детям, которые сразу после родов находились в реанимации.
УЗИ почек при беременности
Во время беременности по мере роста плода увеличивается давление и степень нагрузки на внутренние органы женщины, в том числе и на почки. В связи с этим часто возникает необходимость назначения в этот период УЗИ почек и мочевыводящих путей с целью предотвращения возможных осложнений при нарушении работы этих органов в период беременности.
Подготовка к УЗИ почек
В течение трех дней перед исследованием необходимо придерживаться особой диеты, помогающей уменьшить возникновение газов в кишечнике. Нельзя употреблять в пищу алкогольные и газированные напитки, сладкое, жирное, жареное, копченое, бобовые, капусту, молоко. Предпочтение следует отдавать нежирным видам мяса, сваренного или приготовленного на пару, кашам, отварной рыбе. Можно включить в рацион нежирный сыр. Помимо этого, между приемами пищи можно принимать энтеросорбенты (например, активированный уголь) или пеногасители (например, «Эспумизан»). Во время еды также рекомендовано выпивать таблетку «Мезима» или ему подобных ферментных препаратов.
Если больной страдает запорами, также рекомендуется накануне исследования принять слабительное или сделать очищающую клизму.
Нужно ли пить воду?
Примерно за час до диагностики нужно выпить несколько стаканов обычной воды или чая без сахара, мочиться после этого нельзя.
Как проходит УЗИ почек?
После проведенной подготовки в назначенный день пациент приходит в кабинет к узисту. Раздевается до пояса или просто поднимает одежду, чтобы оголить спину и брюшную стенку, затем ложится на кушетку. Врач наносит специальный гель на область исследования и приступает к изучению почек. Процедура занимает в среднем 15 минут.
УЗИ почек с контрастным веществом
УЗИ почек с контрастом, или урография, проводится чаще всего при подозрении на почечные колики, мочекаменную болезнь и при появлении в моче крови. Контрастное вещество вводится внутривенно непосредственно перед обследованием. Такая процедура длится около 40 минут. Помимо необходимости придерживаться диеты, как перед обычным УЗИ, перед урографией необходимо снять с себя все металлические предметы (заколки, очки, сережки и т.д.) и опустошить мочевой пузырь. Из-за состава контрастного вещества существует ряд противопоказаний для проведения данной процедуры:
беременность и кормление грудью;
почечная недостаточность;
аллергия на контрастное вещество;
тиреотоксикоз;
сахарный диабет, бронхиальная астма;
пониженная свертываемость крови.
Лечение нейрогенной дисфункции мочевого пузыря
Лечение гиперрефлекторного неадаптированного мочевого пузыря направлено на увеличение эффективного объема мочевого пузыря и купирование незаторможенных сокращений детрузора в фазу накопления. С этой целью применяются антихолинергические средства. При нестабильности детрузора наиболее эффективен «Дриптан» («Оксибутин»), который назначается детям старше 5 лет при индивидуальном подборе дозы. Применяются антагонисты мускариновых рецепторов, ингибиторы простагландинов. С целью улучшения функционального состояния ЦНС показаны «Пикамилон» по 0,02 2-3 раза в день, «Пантогам». Для усиления действия медикаментов рекомендуется физиотерапия: теплолечение на мочевой пузырь, электрофорез с холинолитиками и спазмолитиками.
Лечение гипорефлекторного мочевого пузыря заключается, прежде всего, в обеспечении регулярного и эффективного опорожнения мочевого пузыря (принудительные мочеиспускания не реже одного раза в 2-3 часа). Из медиментозных средств наиболее эффективны М-холиномиметики. При гипорефлекторном мочевом пузыре происходит гипоксия и метаболические изменения в стенке мочевого пузыря, поэтому в лечение включаются цитохром С, гипербарическая оксигенация, коферментные формы витаминов группы B. Параллельно проводят физиотерапию: СМТ, ДДТ в ритме синкопа по стимулирующей методике, лазер на область мочевого пузыря или спинальные центры мочеиспускания, рефлексотерапия. При отсутствии эффекта от консервативной терапии в течение длительного времени, низкого градиента пузырно-уретрального давления возможно проведение хирургического лечения, заключающиегося в восстановлении гладкомышечного сфинктера уретры и создании или укреплении наружного жома из поперечнополосатой мускулатуры.
Основные лекарственные препараты
Имеются противопоказания. Необходима консультация специалиста.
- Оксибутинина гидрохлорид (Дриптан) — препарат, снижающий тонус гладкой мускулатуры мочевыводящих путей. Режим дозирования: взрослым препарат назначают внутрь по 5 мг 2-3 раза/сут. Детям и лицам пожилого возраста рекомендованная доза составляет 5 мг 2 раза/сут.
- Пантогам (ноотропный препарат с противосудорожным действием). Режим дозирования: принимается перорально по 0,025 мг 4 раза в день на протяжении 2-3 месяцев.
- Дистигмина бромид (Убретид) — препарат, улучшающий нервно-мышечную передачу, повышает тонус мочевого пузыря. Режим дозирования: для приема внутрь — 5-10 мг 1 раз/сут.; в/м — 500 мкг 1 раз/сут. Длительность применения устанавливают индивидуально.
- Неостигмина метилсульфат (Прозерин) — препарат, улучшающий нервно-мышечную передачу, повышает тонус мочевого пузыря. Режим дозирования: внутрь взрослым — по 10-15 мг 2-3 раза/сут.; п/к — 1-2 мг 1-2 раза/сут. Внутрь детям до 10 лет — по 1 мг/сут. на 1 год жизни; для детей старше 10 лет максимальная доза составляет 10 мг. П/к доза рассчитывается по 50 мкг на 1 год жизни, но не более 375 мкг на одну инъекцию. Максимальные дозы: для взрослых при приеме внутрь разовая доза составляет 15 мг, суточная — 50 мг; при п/к введении разовая доза — 2 мг, суточная — 6 мг.
- Пикамилон (ноотропный препарат, снижает гипоксию детрузора). Режим дозирования: принимать внутрь из расчета 5 мг/кг 2-3 раза в сутки на протяжении 1 месяца.
Подготовка
УЗИ — безболезненный и безопасный метод исследования, поэтому тщательной подготовки не требуется
Однако важно прийти на диагностику с наполненным мочевым пузырем. Это необходимо и для лучшей визуализации органа, и для второго этапа — оценки объема мочи после опорожнения
Поэтому есть два способа подготовки:
- За 1−2 часа до исследования нужно выпить около 1-1,5 л жидкости — чистой воды без газа, чая, несладкого компота — и не мочиться.
- За 3−4 часа следует прекратить мочиться, при этом увеличивать объем выпиваемой жидкости не нужно.
- Если пациент не может удерживать мочу, то следует приехать в клинику заранее и продолжить прием жидкости у кабинета УЗИ.
За сутки до УЗИ важно придерживаться щадящей диеты — отказаться от блюд, продуктов и напитков, вызывающих повышенное газообразование, среди них черный хлеб, свежая капуста, бобовые, газировка, алкоголь, крепкий чай и кофе.
Эхогенность мочевого пузыря
Эхогенность зависит от акустической сопротивляемости тканей: чем плотнее образование, тем выше эхогенность. Здоровый орган имеет анэхогенную структуру, что отражено на мониторе тёмным цветом. Внутри орган полый.
Кисты имеют небольшую эхогенность на фоне анэхогенной здоровой ткани мочевого пузыря. Самую высокую эхогенность имеют камни, которые также перемещаются при смене положения корпуса пациента.
- Гиперэхогенность указывает на инородное тело (камни).
- Повышенная эхогенность без акустической тени указывает на хронический цистит, акустическая тень при гиперэхогенности говорит об образовании камней в мочевом пузыре.
- Повышенная эхогенность и неровные контуры указывают на возможные онкологическое новообразование.
Острый цистит характеризуется повышенной эхогенностью и утолщением стенки. На дне пузыря образуется эхопозитивный осадок из эритроцитов и лейкоцитов, а также солевых кристаллов. Осадок подвижен, он перемещается как только пациент поворачивается на другой бок.
Неравномерная эхогенность, сочетание гипер- и гипоэхогенности указывают на гнойно-воспалительный процесс в мочевом пузыре. Эндометриоз (разрастание слоя эндометрия внутри матки) в запущенных случаях приводит к заносу клеток эндометрия в мочевой пузырь. Это отображается на УЗИ утолщением стенки органа и эхогенными включениями.
Признаки эндометриоза схожи с симптомами рака мочевого пузыря, поэтому при подозрении на патологию требуется дополнительное исследование. А вот камни обладают высокой акустической плотностью. Они легко видны на фоне анэхогенной основы. Камни попадают из почек, заносимые потоком мочи. Песок и очень мелкие камни часто находятся в складках слизистой оболочки, поэтому для их определения более эффективным будет метод цитоскопии (эндоскопия мочевого пузыря).
Важные особенности. Рак сложно идентифицировать методом ультразвуковой диагностики. Однако любые опухоли хорошо видны на экране, но их природу следует уточнять другими методами (рентген, МРТ).
Как проводится удаление мочевого пузыря?
Удаление мочевого пузыря осуществляется через разрез в брюшной полости (открытый) пациент под общей анестезией (сочетание внутривенных препаратов и ингаляционных газов). Мочевой пузырь, нижний отдел мочеточников, расположенные близко к мочевому пузырю, тазовые лимфатические узлы и (часть) прилежащих половые органы удаляются. Теперь должен быть сформирован другой метод хранения и отведения мочи.
Стандартная методика на данный момент — открытая хирургия. Тем не менее, это может быть сделано менее инвазивно (лапароскопическая или роботизированная хирургия). В настоящее время в специализированных центрах, имеющих специальное оборудование и опытных специалистов, малоинвазивные операции считаются методом выбора для удаления мочевого пузыря.
Как подготовиться к процедуре?
При поступлении в стационар врач информирует вас о том, как нужно готовиться до и что делать после операции.
Часть вашей кишки будет использоваться для создания мочевого резервуара. Врач подробно объяснит, как подготовиться к данной процедуре.
Перед операцией врач подробно проинформирует вас о том, как подготовиться к анестезии. Если вы принимаете какие-либо лекарственные препараты, сообщите об этом своему врачу. Возможно, потребуется отмена некоторых препаратов за несколько дней до операции.
Что происходит после процедуры?
В течение первых нескольких дней вы находитесь под динамическим наблюдением. Врач подробно проинформирует вас о послеоперационном периоде.
Во время госпитализации вы узнаете, как обращаться с уростомой. После того, как вы научитесь использовать и опорожнять уростому, будет установлена дата выписки.
Химиотерапия перед удалением мочевого пузыря
Химиотерапию проводят перед удалением мочевого пузыря, чтобы потенциально уменьшить опухоль и убить опухолевые клетки, которые уже проникли в кровь или лимфатические узлы.
Химиотерапию перед операцией можно рекомендовать пациентам с мышечно-инвазивной формой. Это также необходимо, при опухолях большого размера (> 3 см) или если есть признаки распространения рака на лимфатические узлы (метастазы). Решение о проведении химиотерапии принимается врачебной комиссией (включая онколога, уролога и радиолога). Необходима адекватная функция почек.
Положительная реакция на химиотерапию улучшает выживаемость, но не исключает необходимость хирургического вмешательства.
Химиотерапия после удаления мочевого пузыря
Если опухоль большая (> 3 см), не может быть полностью удалена или распространяется на лимфатические узлы (определяется патологоанатомом), показана химиотерапия после удаления мочевого пузыря. Рак, который распространился на лимфатические узлы, указывает на системное заболевание и может потребоваться системное лечение (с химиотерапией) в определенных случаях.
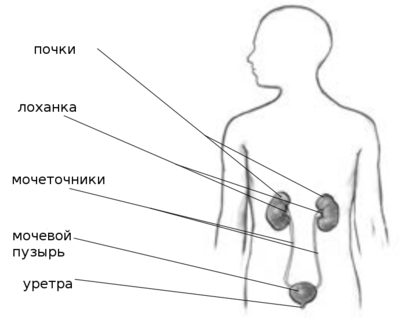
Нижняя мочевыделительная система
Мочевой пузырь
Мочевой пузырь — это полый мышечный орган, который служит резервуаром для мочи, находится сразу за лобковой костью. У мужчин к мочевому пузырю сзади прилежат семенные пузырьки, семявыносящие протоки, мочеточники и прямая кишка. У женщин между мочевым пузырем и прямой кишкой расположены матка и проксимальная часть влагалища.
Объем мочевого пузыря может значительно изменяться в зависимости от его наполнения. Физиологическая емкость мочевого пузыря в среднем составляет 250–350 мл, анатомическая — до 1000 мл.
Стенка мочевого пузыря представлена: слизистой, подслизистой основой, мышечной и наружной адвентициальной оболочкой. Серозная оболочка выстилает только дно мочевого пузыря.
Слизистая оболочка мочевого пузыря обладает способностью оставаться интактной при наличии в мочевом пузыре мочи – довольно агрессивной жидкости.
Мочевой пузырь состоит из верхушки, тела, дна и нижней узкой части – шейки. На дне мочевого пузыря находится треугольная область, известная как мочепузырный треугольник или треугольник Льето. Моча поступает в мочевой пузырь из мочеточников в самой верхней части треугольника и выходит из мочевого пузыря через уретру в самой нижней его части.
Шейка мочевого пузыря представляет собой воронкообразное расширение в нижней части мочевого пузыря, которое затем соединяется с уретрой. Она имеет длину 2-3 см и образует мышечную полосу вокруг уретры, известную как внутренний сфинктер. Сфинктер обычно плотно закрыт, и предотвращает утечку мочи из мочевого пузыря. Когда человек решает выпустить мочу, сфинктер расслабляется, и моча вытекает из мочевого пузыря в уретру.
Мужская уретра
У мужчин мочеиспускательный канал представляет собой трубку длиной 15–22 см, начинается от шейки мочевого пузыря и заканчивается наружным отверстием на головке полового члена (меатус). Уретра у мужчин несет функцию транспортировки мочи и выделения эякулята, который поступает через семявыносящие протоки.
Мужской мочевой канал состоит из нескольких отделов:
- Простатическая часть проходит через предстательную железу, его длина 3–4 см, на этом участке уретры расположен семенной бугорок, открываются семявыносящие протоки и протоки простаты.
- Мембранозная (перепончатая) часть уретры представляет собой участок от верхушки предстательной железы до луковицы полового члена, длина его составляет 1,5–2 см. Мембранозный отдел уретры окружен поперечнополосатыми мышечными пучками сфинктера.
- Губчатая или пенильная часть уретры проходит внутри губчатого тела полового члена, открывается на головке наружным отверстием, длина ее около 15 см.
В механизме удержания мочи участвуют два сфинктера: внутренний(1) и наружный(2). Внутренний сфинктер расположен на границе между шейкой мочевого пузыря и началом простатического отдела уретры, наружный сфинктер — перед семенным бугорком.
Женская уретра
Женская уретра намного короче мужской и составляет всего 4 см в длину. Моча выходит из организма через отверстие в мочеиспускательном канале, которое располагается над входом во влагалище.
Может ли размер пузыря отклоняться от нормы и почему это происходит?
Существует ряд неблагоприятных факторов, которые могут повлиять на изменение емкости органа.
Некоторые из этих факторов имеют обратимый характер, и, после устранения негативной причины, размеры мочевого пузыря постепенно приходят в норму.
Другие факторы, более серьезные, приводят к стойким изменениям размеров органа. В этом случае пациенту требуется своевременное лечение.
К числу таких причин относят:
- Оперативное лечение органов мочевыводящей системы;
- Заболевания органов, расположенных в непосредственной близости от мочевого пузыря (если эти заболевания приводят к изменениям размеров данных органов);
- Употребление некоторых лекарственных препаратов (в частности, мочегонных средств);
- Опухолевые образования (доброкачественной или злокачественной формы) поражающие мочевой пузырь;
- Неврологические патологии;
- Беременность (особенно на последних ее сроках, когда увеличившаяся в размерах матка сдавливает мочевой пузырь и другие органы, расположенные рядом);
- Эмоциональное перенапряжение, которое негативно сказывается на состоянии организма в целом.
Почему уменьшается?
Причины уменьшения емкости органа могут быть различными, связанными как с повреждением стенок органа, так и с заболеваниями других внутренних органов.
Ниже представлена таблица, показывающая какие факторы влияют на уменьшение и как:
Почему увеличивается?
- Патология, при которой мочевой пузырь не опорожняется даже в том случае, если он переполнен уриной (ишурия);
- Мочекаменная болезнь, когда камни образуются в самой полости мочевого пузыря, либо в мочевыводящих канальцах (во втором случае мочевой пузырь увеличивается в размерах более интенсивно, так как камень, перекрывающий мочевыводящие пути, приводит к более острому затруднению отхождения урины);
- Воспаление простаты у мужчин, ее гипертрофия доброкачественной формы течения;
- Злокачественные новообразования в области простаты и мочевого пузыря;
- Наличие полипов (доброкачественные новообразования, поражающие внутренние органы). Если размеры полипов незначительны, патология никак себя не проявляет.
Однако, новообразования склонны к интенсивному росту, могут приобретать злокачественную форму течения. В этом случае негативное влияние на мочевой пузырь очевидно: такая ситуация приводит к патологическому увеличению объема его полости.
Существует ряд факторов, которые второстепенным образом влияют на состояние мочевого пузыря, приводя к его увеличению:
- Воспаление мочевого пузыря (холецистит). При этом, в зависимости от распространенности очага воспаления, размеры мочевого пузыря могут увеличиваться, либо оставаться неизменными (незначительно увеличенными);
- Опухолевые образования в головном мозге, поражающие его отделы, отвечающие за процесс мочеиспускания;
- Неврологические нарушения;
- Возрастные изменения (наиболее часто патология встречается у мужчин в возрасте свыше 40 лет);
- Сахарный диабет, при котором развиваются нарушения функциональности вегетативной нервной системы, питательные процессы в органах и тканях;
- Воспаление придатков у женщин;
- Хирургические вмешательства, связанные с установкой катетера (когда эта процедура была осуществлена неправильно);
- Прием лекарственных препаратов (наркотические группы лекарств на основе опиума, седативные средства, анестетики).
Проявления атонии
Клиника атонии зависит от того, на каком уровне регуляции мочевыделения возникла проблема, и насколько она тяжелая. Вытекание мочи бывает постоянным, периодическим, иногда она выделяется маленькими капельками. Такое состояние характерно для поражения сфинктеров. При патологии стенок во время мочеиспускания человеку приходится напрячься.
Вот ряд симптомов, позволяющих судить об атонии и ее основных причинах:
- Позыв к мочеиспусканию отсутствуют. У ряда пациентов он возникает лишь тогда, когда пузырь наполнен критически и сдерживать его опорожнение практически невозможно.
- В пузыре после посещения туалета остается моча. У здоровых людей объем остаточной жидкости не должен составлять больше 50 мл, при атонии он может достигать 300 мл.
- Многих пациентов беспокоит постоянная тяжесть в нижней части живота, усиливающаяся при чрезмерной наполненности мочевого пузыря.
- Мочеиспускание невозможно контролировать при физических усилиях, кашле, чихании.
- Мочеиспускание характеризует прерывистая или слабая струя, иногда жидкость вытекает каплями.
Виды лечения нейрогенного мочевого пузыря
Медикаментозная терапия
Выбор лекарственных препаратов зависит от причин вызвавших заболевание, формы нейрогенной дисфункции мочевого пузыря, возраста пациента.
Основной группой лекарственных препаратов, назначаемых с целью лечения нейрогенного мочевого пузыря являются производные антихолинэргетиков: оксибутина гидрохлорид, толтеродинатартрат (детрузитол), троспия хлорид (спазмекс) и др. Они предназначены для снятия повышенного тонуса мочевого пузыря и регуляции сократительной активности мочевого сфинктера (детрузора). Из большого спектра антиходинергических препаратов, имеющих сходную эффективность, они различаются по частоте и выраженности побочных эффектов.
Бета-адреноблокаторы (теразозин, альфузосин, доксазозин и др) снижают частоту мочеиспусканий, улучшают опорожнение мочевого пузыря, уменьшают объем остаточной мочи.
Успокаивающие препараты применяются для стабилизации деятельности нервной системы. Назначаются лекарственные средства, в том числе растительного происхождения: валериана, пустырник и препараты группы диазепама и др.
Аминокислоты назначаются для улучшения регулирующего действия нервной системы на мочевой пузырь: глутаминовая кислота и глицин.
Лекарственные препараты назначаются курсами на 1- 2 месяца несколько раз в год. Медикаментозные препараты имеют побочные эффекты.
Немедикаментозная терапия
Среди методов немедикаментозного лечения используют: поведенческую терапию, биологическую обратную связь, физиотерапию, рефлексотерапию. Отдельного внимания заслуживают методы рефлексотерапии, в частности центротерапия.
Центротерапия
У детей с нейрогенным мочевым пузырем психогенного (невротического) происхождения высоким лечебным эффектом обладает центротерапия (в качестве монотерапии и в сочетании с другими методами).
Центротерапия немедикаментозный метод, разработан во Франции более 100 лет назад. Метод направлен на устранение нарушений в структурах управления органами и системами (подкорковых нервных центрах головного мозга).
В процессе лечения восстанавливается функция «центра мочевого пузыря»*. Устранение гиперреактивности «центра мочевого пузыря»* проявляется исчезновением частых позывов к мочеиспусканию днем и ночью. Кроме того, центротерапия устраняет психоэмоциональное напряжение путем воздействия на «центр тревоги»*. Благодаря этому восстанавливается межцентровое взаимовлияние с «центром мочевого пузыря»*. Восстановленная таким образом работа «центра мочевого пузыря»*, обеспечивает его нормальную функцию (тонус мочевого пузыря, сфинктеры). Многие родители после лечения отмечают, что дети становятся спокойнее, более уравновешенными, менее тревожными.
Как правило, требуется около 10 сеансов, частота – 2 раза в неделю. Метод безопасен, не имеет побочных эффектов. Процедура безболезненная, проводится детям с 5-6 лет.
https://youtube.com/watch?v=-qKyLDJYzNo
https://youtube.com/watch?v=GJJIHz22Pyg
Оперативное лечение
Оперативное лечение является вынужденной мерой, если другие методы лечения не помогли. Применяют следующие виды лечения: денервация мочевого пузыря, сфинктеротомия, расширяющая цистопластика.
Сфинктеротомия – удаление сфинктера мочевого пузыря. После операции отток мочи происходит постоянно и для ее сбора используют специальные приспособления – мочеприемники. Также выполняется крестцовая радиотомия, при этом моча отходит через искусственно сделанное отверстие на нижней части живота – уретростому.
При нарушении мочеиспускания очень важно обратиться к врачу как можно раньше. Своевременно начатое лечение поможет избежать осложнений и оперативного лечения
*терминология П. Бонье, основателя центротерапии