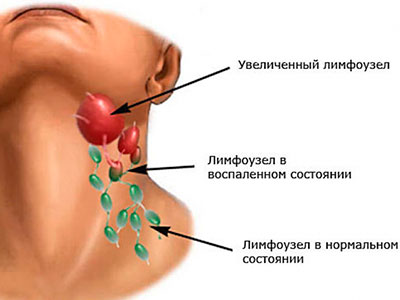
Увеличенные лимфатические узлы
Содержание:
Возможные осложнения
При раке лимфоузлов можно ожидать следующие виды осложнений:
- Сдавление опухолевыми массами внутренних органов с развитием соответствующей симптоматики. В ряде случаев оно может носить жизнеугрожающее состояние. Например, увеличенные медиастинальные лимфоузлы могут приводить к компрессии пищевода или крупных кровеносных сосудов данной области. Увеличенные внутрибрюшные и забрюшинные лимфоузлы могут сдавливать кишечник, мочеточники или желчевыводящие протоки с развитием таких серьезных осложнений как кишечная непроходимость, острая задержка мочи, механическая желтуха.
- Если опухоль прорастает стенки кишечника или желудка, может произойти перфорация органа с выходом его содержимого в брюшную полость. Это неизбежно приводит к развитию перитонита.
- Еще одним серьезным осложнением рака лимфоузлов является глубокий иммунодефицит, который приводит к развитию смертельно опасных инфекций.
- Агрессивные виды лимфом склонны к быстрому распространению с вовлечением в процесс костного мозга, головного и спинного мозга. Это приводит к нарушению кроветворения, которое провоцирует развитие тяжелых анемий и тромбоцитопений с кровотечениями. Помимо этого, еще больше усугубляется иммунодефицит. При вовлечении в процесс центральной нервной системы, могут отмечаться судороги, потеря сознания, парезы, параличи и другая неврологическая симптоматика.
Диагностика Лимфаденита:
Диагноз острого неспецифического лимфаденита ставят на основании клинической картины заболевания с учетом анамнестических сведений. Распознавание поверхностного лимфаденита не представляет затруднений. Диагностика лимфаденита, осложнившегося периаденитом, аденофлегмоной с вовлечением в воспалительный процесс межмышечной жировой ткани, клетчаточных пространств средостения, забрюшинного пространства сложна.
Лимфаденит следует дифференцировать с флегмоной, остеомиелитом. Для дифференциального диагноза имеет значение установление первичного гнойно-воспалительного очага.
Хронический неспецифический лимфаденит следует дифференцировать с увеличением лимфатических узлов при инфекционных и некоторых других заболеваниях (скарлатина, дифтерия, грипп, сифилис, туберкулез, лимфогранулематоз, злокачественные новообразования). Распознавание хронического лимфаденита должно основываться на оценке всего комплекса клинических признаков заболевания
В сомнительных случаях показана пункционная биопсия лимфатического узла или удаление его для гистологического исследования, что имеет особенно важное значение в дифференциальной диагностике хронического лимфаденита и метастазов злокачественных новообразований.
Диагноз специфического лимфаденита ставят на основании комплексного обследования больного с учетом наличия контакта с туберкулезными больными, результатов реакции на туберкулин, наличия туберкулезного поражения легких и других органов. Важную роль играют данные пункции пораженного лимфатического узла
В лимфатических узлах могут образовываться кальцинаты, выявляемые рентгенологически в виде плотных теней в мягких тканях шеи, подчелюстной области, подмышечной, паховой областях. Туберкулезный лимфаденит дифференцируют с неспецифическим гнойным лимфаденитом, лимфагранулематозом, метастазами злокачественных опухолей.
Классификация рака лимфоузлов
Лимфомы делятся на две большие группы — ходжкинские и неходжкинские. Отличить один вид от другого можно только с помощью специального лабораторного обследования.
Ходжкинская лимфома названа в честь врача, который впервые описал ее и предложил выделить это заболевание в отдельную группу. Основным диагностическим критерием для постановки такого диагноза служит обнаружение при морфологическом исследовании лимфоузла клеток Березовского-Штернберга.
Второй вид рака лимфоузлов — это неходжкинские лимфомы. Это очень обширная группа заболеваний, имеющая сложную классификацию. В зависимости от пораженного пула клеток, выделяют В-клеточные лимфомы, которые развиваются из В-лимфоцитов, и Т-клеточные лимфомы, которые развиваются из Т-лимфоцитов (лимфоцитов тимуса или вилочковой железы). Каждая из этих групп делится на подгруппы.
Также в зависимости от быстроты течения выделяют индолентные, агрессивные и высокоагрессивные формы. Индолентные формы рака лимфоузлов протекают медленно и относительно благоприятно. При отсутствии лечения, средняя продолжительность жизни составляет 7-10 лет. Однако радикального излечения в этом случае добиться сложно — опухоль склонна к многократному рецидивированию, даже после высокодозной химиотерапии и трансплантации стволовых клеток. Агрессивные и высокоагрессивные лимфомы при отсутствии лечения приводят к гибели больного в течение 1-2 лет. Однако при применении терапии, есть высокие шансы на полное выздоровление.
Кариес и другие заболевания
При кариесе, особенно запущенном, в ротовой полости активно размножаются кариесогенные микробы. Существует несколько их видов, многие из них опасны не только потому, что вызывают развитие кариозного процесса. Эти бактерии могут оказаться на миндалинах, попасть в лимфоузлы, в мягкие ткани, пульпу и пр. Кариес может осложниться пульпитом, периодонтитом, пародонтозом, менингитом и хроническим тонзиллитом.
Подобному стечению обстоятельств способствуют такие факторы, как слабый иммунитет и высокая восприимчивость к тем или иным патологиям. Так, например, люди с хроническим тонзиллитом, которые не лечат кариес, чаще болеют ангиной. Существуют и другие закономерности, которые обусловлены взаимосвязанностью всех процессов, происходящих в организме.
В ряде случаев, например, при сахарном диабете, сердечно-сосудистых болезнях и проблемах с пищеварительной системой лечения одного только кариеса недостаточно. Кариозное поражение и другие заболевания полости рта будут постоянно рецидивировать. По этой причине требуется комплексный подход к лечению. Конечно, осложнения кариес дает нечасто, но лучше максимально снизить вероятность их появления, чем потом заниматься терапией нескольких патологий.
Перейдем к следующему вопросу и узнаем, почему происходит воспаление лимфоузлов, какую роль в этом играют болезни зубов, в том числе кариес.
Лечение рака лимфатической системы
Лечение рака лимфоузлов будет зависеть от гистологического варианта опухоли, стадии заболевания, возраста больного и его общего состояния. Для каждого вида лимфом разработаны свои протоколы лечения с учетом перечисленных факторов. В целом используются следующие методы:
- Химиотерапия.
- Лучевая терапия.
- Хирургическое вмешательство.
- Таргетная терапия.
- Другие методы лечения.
Химиотерапия
Химиотерапия является основным методом лечения подавляющего большинства видов рака лимфатической системы. Лечение состоит из нескольких блоков, например, индукции ремиссии, консолидации ремиссии и поддерживающей терапии. В ряде случаев, когда опухоль очень агрессивна, или имеются рецидивы, применяется высокодозная полихимиотерапия с последующей трансплантацией стволовых клеток.
Химиопрепараты могут вводиться системно (перорально или внутривенно) или локально, в частности в спинномозговой канал. Это необходимо в случаях, когда есть высокий риск поражения оболочек головного и спинного мозга.
Лучевая терапия
Как самостоятельный метод лечения рака лимфатической системы, лучевая терапия применяется редко, например, при локализованных поражениях относительно доброкачественных лимфом.
Также лучевая терапия используется в качестве паллиативного лечения для уменьшения симптомов заболевания. Например, для купирования костных болей, уменьшения объема опухолевой массы при компрессии внутренних органов и др.
Хирургическое лечение
Хирургические вмешательства при раке лимфоузлов выполняются с паллиативной целью, для устранения жизнеугрожающих состояний. Например, при перфорации органов ЖКТ, при развитии механической желтухи и др. Как основной метод лечения, хирургия используется при изолированном поражении внутренних органов, например, желудочно-кишечного тракта, но в этом случае все равно необходимо назначение химиотерапии.
Другие методы лечения
В схемы лечения многих видов лимфом включено применение таргетных препаратов, иммунотерапии, моноклональных антител и др. Такие методы позволяют добиться ремиссии у большего количества пациентов, улучшают результаты лечения при развитии рецидивов и увеличивают общую продолжительность жизни.
Действующие вещества, относящиеся к кодам I87.2, I89.0
Ниже приведён список действующих веществ, относящихся
к кодам I87.2, I89.0 МКБ-10 (наименования фармакологических групп и
перечень торговых названий, связанных с этими кодами).
- Действующие вещества
-
Аденозина фосфат
Фармакологическая группа: Прочие метаболики
-
Бензидамин
Фармакологические группы: Прочие ненаркотические анальгетики, включая нестероидные и другие противовоспалительные средства, Стоматологические средства
-
Гепарин натрия + Бензокаин + Декспантенол + Троксерутин
Фармакологические группы: Антикоагулянты в комбинации с другими препаратами, Местные анестетики в комбинации с другими препаратами
-
Гепарин натрия + Декспантенол + Троксерутин
Фармакологическая группа: Антикоагулянты в комбинации с другими препаратами
-
Гепарин натрия + Декспантенол
Фармакологическая группа: Антикоагулянты в комбинации с другими препаратами
-
Гепарин натрия + Фосфолипиды + Эсцин
Фармакологическая группа: Антикоагулянты в комбинации с другими препаратами
-
Гепарин натрия + Эсцин
Фармакологическая группа: Антикоагулянты в комбинации с другими препаратами
-
Гесперидин
Фармакологическая группа: Ангиопротекторы и корректоры микроциркуляции
-
Гесперидин + Диосмин
Фармакологическая группа: Ангиопротекторы и корректоры микроциркуляции в комбинации с другими препаратами
-
Гидрохлоротиазид + Триамтерен
Фармакологическая группа: Диуретики в комбинации с другими препаратами
-
Гинкго двулопастного листьев экстракт + Гептаминол + Троксерутин
Фармакологическая группа: Ангиопротекторы и корректоры микроциркуляции в комбинации с другими препаратами
-
Депротеинизированный гемодериват
Фармакологические группы: Антигипоксанты и антиоксиданты, Ангиопротекторы и корректоры микроциркуляции, Регенеранты и репаранты
-
Дигидроэргокриптин + Кофеин
Фармакологические группы: Альфа-адреноблокаторы в комбинации с другими препаратами, Корректоры нарушений мозгового кровообращения в комбинации с другими препаратами
-
Диосмин
Фармакологическая группа: Ангиопротекторы и корректоры микроциркуляции
-
Донника травы экстракт + Каштана конского семян экстракт
Фармакологическая группа: Ангиопротекторы и корректоры микроциркуляции в комбинации с другими препаратами
-
Кальция добезилат
Фармакологические группы: Антиагреганты, Ангиопротекторы и корректоры микроциркуляции
-
Каштана конского семян экстракт
Фармакологическая группа: Ангиопротекторы и корректоры микроциркуляции
-
Конский каштан
Фармакологическая группа: Ангиопротекторы и корректоры микроциркуляции
-
Очищенная микронизированная флавоноидная фракция (Диосмин + Гесперидин)
Фармакологическая группа: Ангиопротекторы и корректоры микроциркуляции в комбинации с другими препаратами
-
Очищенная микронизированная флавоноидная фракция (Диосмин + Флавоноиды в пересчёте на гесперидин)
Фармакологические группы: Ангиопротекторы и корректоры микроциркуляции в комбинации с другими препаратами, Ангиопротекторы и корректоры микроциркуляции в комбинации с другими препаратами
-
Парнапарин натрия
Фармакологическая группа: Антикоагулянты
-
Рутозид
Фармакологические группы: Ангиопротекторы и корректоры микроциркуляции, Витамины и витаминоподобные средства, Ангиопротекторы и корректоры микроциркуляции, Витамины и витаминоподобные средства
-
Тиамин + Эсцин
Фармакологическая группа: Ангиопротекторы и корректоры микроциркуляции в комбинации с другими препаратами
-
Трибенозид
Фармакологическая группа: Ангиопротекторы и корректоры микроциркуляции
-
Троксерутин
Фармакологическая группа: Ангиопротекторы и корректоры микроциркуляции
-
Трометамол
Фармакологическая группа: Регуляторы водно-электролитного баланса и КЩС
-
Цилостазол
Фармакологическая группа: Антиагреганты
-
Эсцин
Фармакологическая группа: Ангиопротекторы и корректоры микроциркуляции
-
Эсцин + Эссенциальные фосфолипиды + Гепарин натрия
Фармакологическая группа: Антикоагулянты в комбинации с другими препаратами
-
Эсцина лизинат
Фармакологическая группа: Ангиопротекторы и корректоры микроциркуляции
Причины рака лимфоузов
До сих пор до конца не ясно, почему возникает рак лимфоузлов. На сегодняшний день известно, что у таких больных имеются определенные мутации, при которых начинается бесконтрольный рост и размножение лимфоцитов — клеток иммунной системы. Хотя есть множество людей, у которых такие мутации обнаружены, но у них никогда не развивается рак лимфоузлов. Очевидно, должны быть какие-то дополнительные причины.
Установлено, что риск развития лимфом увеличивается при наличии следующих факторов риска:
- Иммунодефицитные состояния, причем как врожденные, так и приобретенные. Из врожденных иммунодефицитов отмечают синдром Вискота-Олдрича, Луи-Бара и др. Приобретенные иммунодефициты возникают при СПИДе, лечение цитостатиками и высокими дозами глюкокортикостероидов. Искусственный иммунодефицит создается после трансплантации органов, чтобы не было реакции отторжения.
- Некоторые вирусные инфекции, например вирус Эпштейна-Барр, который вызывает такое распространенное среди детей заболевание как мононуклеоз, тот же ВИЧ, вирус гепатита С и Т-лимфотропный вирус.
- Воздействие промышленных и бытовых канцерогенов, в том числе гербициды, инсектициды и др.
- Некоторые аутоиммунные патологии. Например, ревматоидный артрит, системная красная волчанка и др.
- Воздействие ионизирующего излучения. Большое количество заболеваний раком лимфатической системы отмечалось у ликвидаторов последствий катастрофы на ЧАЭС и после бомбардировки Хиросимы и Нагасаки. В настоящее время одним из факторов риска является получение лучевой терапии по поводу других злокачественных новообразований.
Диагностика
Результаты лабораторных исследований
Классическим лабораторным признаком является поликлональная гипергаммаглобулинемия , также наблюдаются другие нарушения иммуноглобулина , включая гемолитическую анемию с холодовыми агглютининами , циркулирующими иммунными комплексами , антителами к гладкой мускулатуре и положительным ревматоидным фактором .
Лимфатический узел
Нормальная архитектура лимфатического узла частично стирается полиморфным инфильтратом, и обычно видны остаточные фолликулы. Полиморфный инфильтрат состоит из лимфоцитов умеренного размера с бледной / прозрачной цитоплазмой и более мелких реактивных лимфоцитов , эозинофилов , гистиоцитов , плазматических клеток и фолликулярных дендритных клеток . Кроме того, иногда видны бластоподобные B-клетки . Классическим морфологическим признаком является абортация и разрастание венул высокого эндотелия . Также можно увидеть гиперпластические зародышевые центры и клетки типа Рида-Штернберга .
Иммунофенотип
AITL обычно имеет фенотип смеси CD4 + и CD8 + Т-клеток с соотношением CD4: CD8 больше единицы. Также видны поликлональные плазматические клетки и фолликулярные дендритные клетки CD21 + .
Молекулярные находки
Перестройки генов клональных Т-клеточных рецепторов выявляются в 75% случаев, а перестройки генов иммуноглобина наблюдаются в 10% случаев, и эти случаи, как полагают, связаны с увеличением популяций В-клеток, управляемых ВЭБ . Точно так же последовательности, связанные с EBV, могут быть обнаружены в большинстве случаев, обычно в B-клетках, но иногда и в T-клетках . Трисомия 3, трисомия 5 и + X являются наиболее частыми хромосомными аномалиями, обнаруживаемыми в случаях AITL.
Симптомы опухолей слюнных желез
Доброкачественные опухоли
Из доброкачественных опухолей слюнной железы чаще всего встречается смешанная опухоль, или полиморфная аденома. В основном она располагается в околоушной железе, хотя может поразить и подъязычную, поднижнечелюстную и малые железы в щечной области. Растет опухоль очень медленно, несколько лет, и за долгий срок вполне может достигнуть значительных размеров, став причиной асимметрии лица. Боли при полиморфной аденоме не бывает, парез лицевого нерва отсутствует. В 6% случаев есть вероятность малингизации аденомы, а после удаления она иногда рецидивирует.
Еще одна доброкачественная опухоль – это мономорфная аденома, чаще всего локализующаяся не в самих слюнных железах, а в их выводных протоках. Клинически она протекает как полиморфная аденома.
Из эпителиальных опухолей еще встречаются аденолимфомы, поражающие обычно околоушную слюнную железу и непременно сопровождающиеся реактивным воспалением.
Иногда в слюнных железах развиваются не эпителиальные, а соединительнотканные опухоли, однако это случается намного реже. В детстве это в основном ангиомы: гемангиомы и лимфангиомы. В любом возрасте встречаются липомы и невриномы. Неврогенные опухоли обычно развиваются в околоушных слюнных железах, так как они исходят из ветвей лицевых нервов.
Опухоль слюнной железы
Если опухоль принадлежит к глоточному отростку околоушной железы, то возможен тризм, оталгия и дисфагия.
Промежуточные опухоли
Ацинозноклеточные, мукоэпителиальные (мукоэпидермоидные) опухоли и цилиндромы характеризуются местно-деструирующим инфильтративным ростом, так что их относят к промежуточным новообразованиям. Из них цилиндромы обычно поражают малые слюнные железы, а остальные – околоушные слюнные железы.
Обычно промежуточные опухоли развиваются не слишком быстро, однако при определенных обстоятельствах приобретают все черты злокачественных опухолей, в том числе ускоренный рост, склонность к частым рецидивам и метастазирование в кости и легкие.
Злокачественные опухоли
Такие опухоли могут возникать первично, а могут развиваться их промежуточных и доброкачественных опухолей слюнных желез.
Злокачественные опухоли слюнных желез представлены саркомами и карциномами. Для них характерно очень быстрое увеличение в размерах и инфильтрация в расположенные рядом мягкие ткани (мышцы, слизистую и кожу). Иногда кожа над пораженной железой изъязвляется или краснеет. Для злокачественных опухолей характерен парез лицевого нерва, боли, отдаленные метастазы, увеличенные регионарные лимфоузлы и контрактура жевательных мышц.
Причины
Первоначально считалось, что это предраковое состояние, называемое ангиоиммунобластной лимфаденопатией, и эта атипичная реактивная лимфаденопатия несла в себе риск трансформации в лимфому. В настоящее время постулируется, что клеткой, вызывающей это заболевание, является зрелая (посттимическая) CD4 + Т-клетка, которая возникает de novo , хотя некоторые исследователи утверждают, что существует предраковый подтип этого заболевания. Вирус Эпштейн-Барр (Э) наблюдаются в большинстве случаев, выявляется в реактивном (т.е. не злокачественные) В-клетка , которые составляют часть полиморфного инфильтрата этого заболевания. Эти EBV + B-клетки имеют многочисленные незлокачественные парализующие мутации , часто чрезмерно пролиферируют, а в некоторых случаях могут трансформироваться в EBV + B-клеточные лимфомы. Другие типы клеток в этих инфильтратах, включая злокачественные клетки T FH , являются EBV-отрицательными. Хотя Всемирная организация здравоохранения (2016) классифицировала эти связанные с EBV случаи как одно из лимфопролиферативных заболеваний, связанных с вирусом Эпштейна-Барра (см. , роль вируса в развитии и / или прогрессировании EBV + ангиоиммунобластных заболеваний). Т-клеточная лимфома неясна. При этом заболевании также наблюдается иммунодефицит, но он является следствием заболевания, а не предрасполагающим фактором.
Стадии рака лимфоузлов
Стадия рака лимфоузлов определяется исходя из клинической картины и распространенности опухолевого поражения. Для этого используется классификация Ann Arbor:
1 стадия — поражены лимфоузлы только одной лимфатической зоны.
2 стадия — поражены лимфоузлы 2 и более зон по одну сторону диафрагмы.
3 стадия — поражены лимфоузлы по обе стороны диафрагмы.
4 стадия — рак выходит за пределы лимфатической системы и поражает другие органы и ткани, например, печень, костный мозг.
Эта классификация дополняется модификацией Cotswold:
- А — В-симптомы отсутствуют.
- В — имеется хотя бы 1 В-симптом.
- Е — обнаруживаются очаги внеузлового поражения.
- S — имеется поражение селезенки.
- X — массивное раковое поражение тканей и внутренних органов.