Боль при месячных (дисменорея)
Содержание:
Диагностика боли при месячных
В большинстве случаев интенсивность боли при месячных такова, что женщины справляются с ней самостоятельно, дома. Однако, если вы испытываете очень выраженную боль, обратитесь к гинекологу.
Кроме того, посетить врача следует в тех случаях, если боль при месячных сопровождается следующими симптомами:
- лихорадка (повышение температуры);
- внезапная и сильная боль в животе;
- большое количество сгустков крови в менструальных выделениях (обильные месячные);
- густые и дурнопахнущие выделения из влагалища.
Прежде всего, врач расспросит о том, как появилась боль, о сопутствующих жалобах, а также об особенностях менструального цикла и половой жизни.
Постарайтесь не смущаться и подробно ответить на вопросы врача. Эта информация поможет ему определить причины менструальных болей и назначить подходящий курс лечения.
Осмотр у гинеколога
Во время осмотра гинеколог проведет вагинальное исследование. Для этого он оденет перчатки, смажет их лубрикантом и введет пальцы во влагалище, чтобы ощупать матку и яичники.
Лечение боли при месячных
Прежде всего необходимо вылечить состояния, при которых возникает боль. Если дисменорея носит первичный характер первые шаги направлены на нормализацию режима. Необходим полноценный сон, разумная двигательная нагрузка. Диета, содержащая мало жиров и много клетчатки. Полезно назначение витамина Е, цинка, витамина В1, омега 3 жирных кислот. Если болевой синдром очень интенсивен, можно применить за 24-48 часов перед началом месячных препараты группы нестероидных противовоспалительных средств. Заканчивать прием обезболивающих препаратов можно через 1-2 дня после начала месячных. Если прием этих лекарств неэффективен, для предотвращения появления боли при месячных применяют противозачаточные средства, которые уменьшают интенсивность тех процессов, которые способствуют появлению симптомов дисменореи. Довольно хорошие результаты может показать психотерапия и гипноз, так как в некоторых случаях боль может быть проявлением глубинных запретов и страхов. В случаях, когда интенсивность болевых ощущений перед и во время месячных очень высока, можно применить хирургическое лечение, которое заключается в пересечении чувствительных нервов, идущих от матки.
В заключение напомним, что какими бы очевидными не казались симптомы, возникающие при месячных, всегда следует относиться к ним настороженно. Если женщина страдает от боли перед месячными еще со времени полового созревания, это не значит, что у нее не может быть серьезных гинекологических заболеваний. Поэтому посетить гинеколога стоит уже хотя бы для того, чтобы исключить наличие нераспознанных болезней и отклонений. Кроме того, гинеколог поможет выбрать правильный и безопасный для здоровья метод борьбы с болевым синдромом.
в акушерстве и гинекологи мы работаем по таким направлениям как:
- Ведение беременности с ранних сроков до родов
- Женская консультация
- TORCH инфекции (торч-инфекции)
- Антифосфолипидный синдром
- Базальная температура
- Беременность
- Ветрянка при беременности
- Планирование беременности
- Лекарства при беременности
- Внематочная беременность
- Восстановление промежности после родов
- Выделения у женщин из влагалища, выделения при беременности
- Выкидыш (самопроизвольный аборт)
- Рецидивирующее невынашивание беременности
- Генитальный герпес во время беременности
- Задержка месячных
- Замершая беременность
- Инфекции мочевыводящих путей у беременных
- Интимная пластика без операции
- Календарь беременности
- Лактация
- Многоводие у беременных
- Овуляция
- Определение пола ребенка
- Отеки при беременности
- Первые признаки беременности: симптомы беременности
- Прерывание беременности
- Пренатальный скрининг (двойной и тройной тест)
- Резус конфликт при беременности
- Тест на беременность
- Токсикоз при беременности
- Узи-диагностика синдрома Дауна и других хромосомных аномалий
Лечим такие проблемы:
- Аденомиоз
- Андексит
- Бактериальный вагиноз
- Бели
- Боли внизу живота
- Боль при мочеиспускании
- Боли при месячных: если в месячные болит
- Бесплодие
- Бесплодие при метаболическом синдроме: бесплодие у женщин с избыточной массой тела
- Необъясненное бесплодие
- Вагинальное кровотечение
- Вагинит
- Вирус папилломы человека (ВПЧ)
- Восстановление проходимости маточных труб
- Воспаление придатков
- Воспаление шейки матки
- Генитальный герпес
- Гиперплазия эндометрия
- Гарднереллез
- Дисплазия шейки матки
- ИППП
- О схемах лечения ЗППП
- Зуд половых органов
- Кондиломы
- Киста яичника
- Климакс
- Кровь в моче (гематурия)
- Кольпит
- Мастопатия
- Маточное кровотечение
- Месячные (менструация)
- Миома матки
- Микоплазмоз
- Молочница
- Папилломавирус
- Поликистоз яичников
- Полипы
- Противозачаточные средства
- ПМС — предменструальный синдром
- Рак матки
- Рак шейки матки
- Ранний климакс (ранняя менопауза)
- Синдром поликистозных яичников
- Спираль (внутриматочная спираль)
- Трихомониаз
- Уреаплазмоз
- Хламидиоз
- Цервицит
- Цистит
- Частое мочеиспускание
- Эрозия шейки матки
- Эндометрит
- Эндометриоз
- Эндоцервицит
Оперативная гинекология:
- Диагностическая гистероскопия (офисная)
- Хирургическая гистерорезектоскопия
- Диагностическая лапароскопия
- Лапароскопическая пластика маточных труб
- Лапароскопическая миомэктомия
- Лапароскопическое лечение внематочной беременност
- Лапароскопическое лечение эндометриоза
- Лапароскопическое лечение пролапса органов малого таза
- Лапароскопическое удаление кисты яичника
- Лапароскопическое лечение поликистоза яичников (дриллинг)
- Пластика малых половых губ
- Пластика влагалища после родов
- Хирургическое лечение недержания мочи
- Хирургическое лечение бартолинита (киста, абсцесс бартолиниевой железы)
Почему болят вены на ногах?
Чаще всего эксперты-флебологи связывают появление болезненных ощущений, а затем и хронической венозной недостаточности с наследственным фактором (генетической предрасположенностью). Например, если отец и мать имели в анамнезе варикозное расширение вен, то существует вероятность 89% появления варикоза у ребенка. А если расширенные вены наблюдались только у одного из родителей, то риск появления варикоза около 50%.
Другие факторы появления варикозного расширения вен:
-
сидячий образ жизни;
-
регулярное длительное стоячее положение (к примеру, за полчаса стояния на ногах объём находящейся в венах нижних конечностей крови увеличивается до 300 миллилитров. Представьте, как увеличивается нагрузка на венозные сосуды);
-
частые авиаперелеты, длительные поездки на автомобиле (актуально для дальнобойщиков);
-
сбои в режиме питания;
-
лишний вес;
-
гормональный дисбаланс;
-
наличие хронических заболеваний;
-
частые стрессовые состояния.
В результате воздействия совокупности описанных факторов стенки венозных сосудов истончаются, происходит нарушение их эластичности, что приводит к скоплению крови в отдельных участках вены. Сосуд становится видимым, выпуклым и утолщенным.
Что делать при менструальной головной боли
Обратиться к врачу при сильно выраженных симптомах. Частая и сильная головная боль при месячных должна стать поводом для обращения к врачу независимо от возраста женщины. Консультация специалиста также требуется при изменении характера и продолжительности боли, присоединении новых симптомов, сохранении дискомфорта в течение последующего цикла, нарушении ритмичности менструаций.
Вести здоровый образ жизни. Склонным к головным болям женщинам рекомендуются вечерние прогулки, соблюдение режима дня, достаточный ночной сон и двигательная активность. Не стоит забывать об употреблении достаточного количества жидкости. Желательно ограничить в рационе тяжелые для переваривания и способствующие задержке жидкости продукты, уменьшить количество блюд с «быстрыми» (легкодоступными) углеводами. Рекомендуется свести к минимуму или исключить употребление алкоголя, постараться отказаться от вредных привычек. По рекомендации врача можно ходить на медицинский массаж спины, шеи, головы.
Принимать рекомендованные врачом лекарства. Для облегчения головной боли нередко используются спазмолитики, нестероидные противовоспалительные препараты. При сопутствующей гипертонии показаны гипотензивные средства, а при анемии обычно назначают лечебную диету и железосодержащие препараты. При мигрени врач назначает корректную терапию: противомигренозные препараты, триптаны. Прием медикаментов необходимо осуществлять только с разрешения врача.
Диагностика
Поскольку миозит можно легко перепутать с другими патологическими состояниями, особое внимание медики клиники ЦЭЛТ уделяют диагностике. Она проводится в комплексе, позволяет поставить точный диагноз и включает в себя следующее:
- осмотр у специалиста;
- сбор анамнеза;
- ;
- УЗИ.
Наши врачи
Смирнова Наталья Валерьевна
Специалист по лечению боли, невролог
Стаж 8 лет
Записаться на прием
Панков Александр Ростиславович
Врач-невролог
Стаж 40 лет
Записаться на прием
Полонская Наталия Михайловна
Врач — невролог
Стаж 18 лет
Записаться на прием
Моисеева Ирина Владимировна
Специалист по лечению боли, невролог
Стаж 16 лет
Записаться на прием
Засов Евгений Юрьевич
Специалист по лечению боли, невролог
Стаж 6 лет
Записаться на прием
Новикова Лариса Вагановна
Врач-невропатолог, кандидат медицинских наук, врач высшей категории
Стаж 39 лет
Записаться на прием
Лечение
Иглорефлексотерапия
- Стоимость: 3 000 руб.
- Продолжительность: до 20 минут
Подробнее
В первую очередь медики клиники ЦЭЛТ направляют свои усилия на устранение причины, вызвавшей развития заболевания
Наряду с этим уделяется внимание устранению болевых ощущений. Для решения этой задачи используются нестероидные противовоспалительные препараты, согревающие мази и гели
Стоит отметить, что сам план лечения составляется индивидуально, в зависимости от этиологии заболевания и стадии его развития. Так, при лечении бактериальных инфекций используются антибиотики, паразитарных — противопаразитарная терпапия. Гнойный миозит нередко требует вмешательства хирурга, который осуществляет вскрытие гнойника и промывание раны.
Хорошо зарекомендовали себя массажи, иглорефлексотерапия и физиотерапия. После того как болевая симптоматика устранена, наши медики назначают пациентам ЛФК.
- Миалгия
- Головокружение
Как правильно выбирать обезболивающие средства
Боль – это, конечно, неприятный симптом, терпеть который сложно. При месячных она чаще всего обусловлена спазмом. Подобрать лучшее лекарство достаточно просто, если знать определенные особенности. В первую очередь разберемся с тем, какие вообще есть медикаменты такого плана.
- НПВП. Самая большая групп препаратов от боли. Действующих веществ довольно много. Механизм заключается в том, что лекарство подавляет фермент, провоцирующий неприятные ощущения. Стоит отметить, что такие медикаменты не слишком безопасны для желудка, потому что данный фермент участвует в выработке защитной оболочки этого органа. Поэтому необходимо «прикрыть» желудок, если вы очень часто планируете пить НПВП.
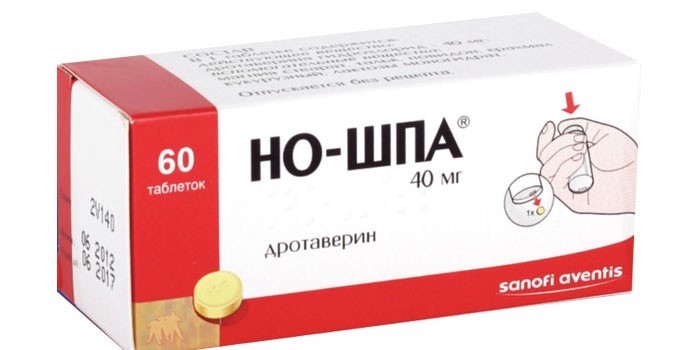
- Спазмолитики. Вещества способствуют расслаблению гладкой мускулатуры. Иными словами, действующее вещество не только избавляет от боли, но и устраняет ее причину. Самый популярный представитель данной группы – «Но-шпа».
- Комбинированные препараты. Обычно это почти то же самое, что и НПВП, но одна таблетка содержит комбинацию из нескольких действующих веществ. В состав часто входит спазмолитик. Снимается как боль, так и спазм, из-за которой она возникла. В такие лекарства могут включать кодеин, который усиливает эффект от обычных анальгетиков. Туда же часто входит кофеин, который бодрит и повышает работоспособность. Это один из лучших вариантов при болях, вызванных менструациями.
- Наркотические обезболивающие. Это отдельная группа препаратов, которая выписывается исключительно врачом, если другие лекарства уже не помогают. Их действие состоит в том, что они блокируют болевые ощущения на уровне головного мозга.
- Аспирин. Довольно распространенное лекарство, которое обычно не употребляется при менструациях. Кроме того, оно может вызывать проблемы с желудком.
- Ибупрофен. На основе этого действующего вещества производят такие препараты, как «Нурофен». Медикаменты такого плана очень легко переносятся организмом, побочных эффектов крайне мало. Их можно давать даже детям.
Безопасны ли обезболивающие? Нельзя сказать, что это действительно так. У некоторых людей возникают самые разные побочные эффекты, хотя в большинстве случаев препарат никак не воздействует на организм при однократном приеме. Особую опасность представляют НПВП, которые могут отрицательно повлиять на состояние желудка. Хотя если не пить их систематически, то вы, скорее всего, не почувствуете побочек. Но если у вас проблемы с желудком, то постарайтесь его защитить – например, при помощи омепразола.
Многие женщины интересуются, можно ли пить при менструальной боли парацетамол и анальгин. У них не такой механизм действия, как у комбинированных средств или спазмолитиков. Они в первую очередь снимают жар. Парацетамол больше помогает при болях в голове или зубах, но при воспалениях бесполезен. К тому же, длительный прием этого лекарства отрицательно сказывается на почках. А передозировка может быть фатальной для печени.
Анальгин во многих странах был признан опасным, его даже изымают из продаж. Мы не рекомендуем пить данное лекарство, даже если вы можете найти его в аптеке. Употребляйте его только в крайних случаях – к примеру, когда вам противопоказаны НПВП.
Когда ждать результата от препарата? Наверняка вы думаете, что боль пройдет мгновенно, но так не бывает. Придется потерпеть еще хотя бы полчаса. Не начинайте сразу пить вторую или третью таблетку, если вы не видите эффекта. Иногда таблетка проявляет себя только через час – это вполне нормально.
Часто возникает вопрос: можно ли пить обезболивающие на голодный желудок, или же их следует употреблять только после приема пищи. Читайте указания в инструкции, производители обычно указывают, как именно следует пить медикамент
Действуйте осторожно, чтобы не вызвать раздражение желудка
Выбирайте обезболивающий препарат на основании особенностей вашего организма и выраженности болей. Не стоит покупать сильнодействующие медикаменты без врачебных предписаний. Специалисты советуют употреблять ибупрофен или НПВП, также хорошо себя показывают комбинированные лекарства. Помните: если таблетка вам не помогла, а боль усилилась, лучше всего как можно скорее обратиться к специалисту.
Сколько длится послеоперационная боль
На этот вопрос однозначно ответить нельзя, но острая боль исчезает полностью, когда сформирована рубцовая ткань и больше нет оснований для возникновения болевых импульсов. Сколько продлится этот период, зависит от самого пациента — способностей тканей его организма к регенерации (восстановлению), адекватности обезболивания, психологического настроя и общего состояния.
Если боли в области послеоперационных швов длятся более 3 месяцев, с перерывами или без, и не связаны с процессом заживления, то это признаки развития хронического болевого синдрома. В его основе лежит повреждение нервов или формирование патологических импульсов6. Частота его развития колеблется от 5 до 50% (в среднем у каждого пятого пациента6) и является одним из показателей успешности хирургического лечения7. Такая разница объясняется различием в методиках вмешательства и их травматичности7.
Для формирования хронической послеоперационной боли, в том числе рубцов, предрасполагающими факторами являются6:
- женский пол;
- возраст до 35 лет6;
- стресс, тревога перед операцией, предоперационная боль;
- вид вмешательства – если оперативное лечение связано с высокой вероятностью повреждения крупных нервов (ампутации конечностей, операции на органах грудной клетки, удаление молочных желез), то риск хронизации боли намного выше;
- продолжительность операции;
- течение послеоперационного периода – интенсивная острая боль, большие дозы анальгетиков, применение лучевой и химиотерапии;
- чрезмерная опека и поддержка со стороны близких в восстановительном периоде,
- длительный постельный режим.
Профилактика развития хронического болевого синдрома проводится в несколько этапов:
- Первичная – связана с самим хирургическим вмешательством: по возможности, выбор нехирургического метода лечения, выполнение операции наименее травматичным способом, например, использование эндоскопической техники.
- Вторичная – интенсивное обезболивание после операции. Это наиболее перспективный метод, который можно дополнить предоперационным введением анальгетиков, способствующим ослаблению болевой импульсации после вмешательства. В качестве обезболивающих после операции применяют различные анальгетики, НПВС, регионарную анестезию, седативные средства7.
Одним из препаратов группы , который помогает бороться с острой и хронической послеоперационной болью, является Мотрин. Выпускается в таблетках по 250 мг. Он обладает выраженным противовоспалительным и обезболивающим действием, которое может длиться до 12 часов9. В послеоперационном периоде (в травматологии, ортопедии, гинекологии, челюстно-лицевой хирургии) его можно принимать взрослым и детям старше 15 лет8.
Если вы точно не знаете причин боли в послеоперационной ране, но обратиться к врачу быстро нет возможности, то самостоятельно принимать Мотрин можно не более 5 дней9. Обязательно нужно связаться с доктором и выяснить причину болей.
Современная комплексная (мультимодальная) тактика обезболивания включает использование комбинации нестероидных противовоспалительных средств, местных анестетиков, анальгетиков центрального действия и препаратов, действующих на уровне проводимости нервных импульсов. Она должна применяться на протяжении всего периода существования зоны поврежденных тканей до окончательного заживления.
Информация в данной статье носит справочный характер и не заменяет профессиональной консультации врача. Для постановки диагноза и назначения лечения обратитесь к квалифицированному специалисту.
Литература:
Как снять боль
Для улучшения физического состояния стоит придерживаться простых правил питания: не злоупотреблять жирной пищей, исключить молочные продукты, пить горячий мятный чай. На этот период нужно воздержаться от курения. Уменьшает боль приложенная к животу грелка (тепло способствует снятию спазмов и усиление кровотока).

Небольшие физические нагрузки (ходьба, йога, пилатес, аэробные упражнения) также хорошо сказываются на общем состоянии.
Медикаментозные средства
Самый простой способ – принять таблетку спазмолитика или анальгетика (за исключением аспиринсодержащих препаратов). Для большинства женщин достаточно 1–2 таблеток но-шпы 2–3 раза в день. Отметим, что подбор медикаментозных средств правильно сделать может только врач.
Также хорошо помогают нестероидные противовоспалительные препараты (принимать только после еды). При ярко выраженной боли рекомендуется обращаться к гинекологу для проведения обследования на наличие патологий.
Важно! Если боли не проходят, не откладывайте визит к врачу