Почему появляется жидкость в легких при раке
Содержание:
- Лечение плеврита
- Симптомы сердечной недостаточности
- Меню
- Что такое сердечная недостаточность?
- Общая информация
- Клиническая и симптомы отека легких
- Почему появляются отеки
- Причины появления жидкости в брюшной полости
- Что такое пневмония, воспаление легких?
- А воспаление ли?
- Симптомы асцита при циррозе и раке печени
- Этиология
- Диагностика
- Текст подготовил
- Симптомы
- Почему возникает плевральный выпот?
- Клиническая картина
- Альфа-фетопротеин
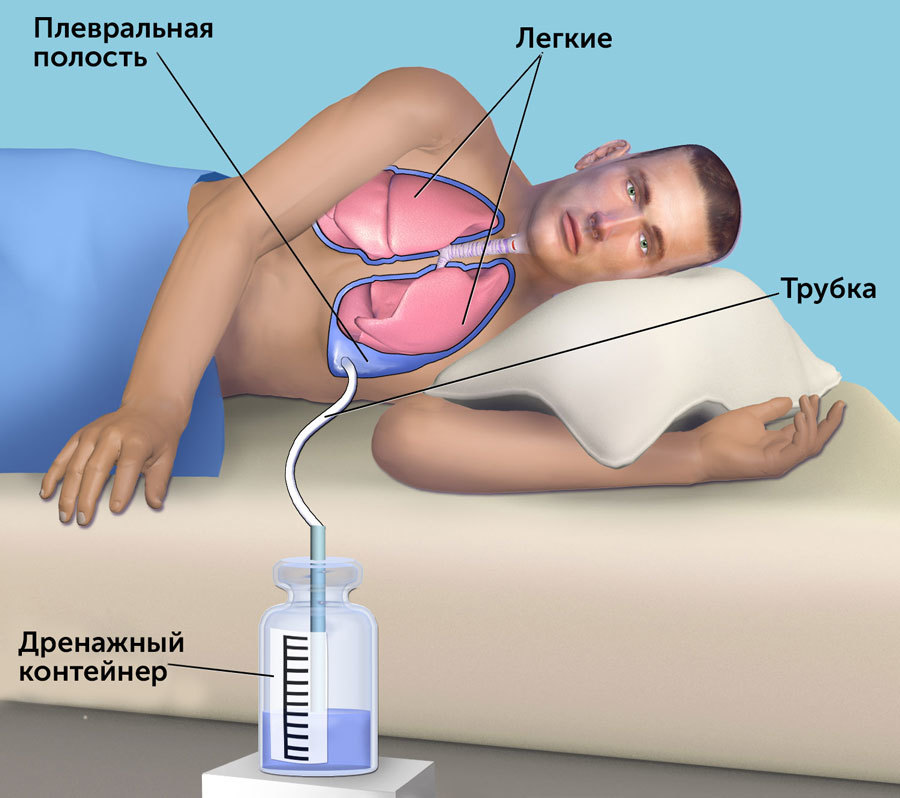
Лечение плеврита
Лечение патологического выпота в грудную полость заключается в эвакуации избытка жидкости при плевральных пункциях и системном воздействии на вызвавшую его причину — рак или метастазы.
Пункция — плевроцентез выполняется только при наличии выраженных симптомов дыхательной недостаточности или для цитологического исследования жидкости. Процедура не сложная, но проникающая внутрь организма — инвазивная и поэтому сопряжена с возможными, но очень нечастыми осложнениями:
- повреждение лёгкого иглой с развитием пневмоторакса, усугубляющего тяжесть состояния пациента;
- разрыв лёгочной буллы — избыточно раздутого лёгочного сегмента, образующегося при спайках между плевральными листками;
- травма сосудисто-нервного пучка в межреберном промежутке болезненна, но проходит без долговременных последствий;
- инфицирование полости;
- образование спаек, в некотором смысле это полезно, поскольку отграничение участка сопровождается и снижением экссудации.
До пункции — плевроцентеза и после него обязательна контрольная рентгенография, чтобы вовремя выявить пневмоторакс и провести его экстренное лечение.
Сама манипуляция проводится в условиях малой операционной с соблюдением стерильности и под местной анестезией. Сначала врач в межреберном промежутке проходит грудную стенку иглой, через которую вводит внутрь катетер, подключаемый к системе активной аспирации. После удаления максимально возможного количества плеврального выпота, в полость можно ввести лекарственное средство, способствующее уменьшению скорости накопления экссудата и слипанию листков плевры — плевродезу.
Способствует ликвидации плеврита химиотерапия как внутривенная, так и локальная — через катетер внутрь грудной полости вводятся цитостатики и другие препараты.
Но только противоопухолевого лечения недостаточно, поскольку пациент с плевритом страдает сочетанной лёгочной и сердечной недостаточностью, существенно портящей его жизнь, снижающей его активность и аппетит.
Лечение таких сложных пациентов под силу только команде врачей высшей категории, вместе с онкологами рука об руку должны работать торакальный хирург и кардиолог, специалист по лечебному питанию и реабилитолог. Такая команда профессионалов уже сложилась в клинике Медицина 24/7 и наши пациенты на себе видят результат профессиональных действий.
Материал подготовлен врачом-онкологом, торако-абдоминальным хирургом, заведующим отделением хирургии клиники «Медицина 24/7» Коротаевым Александром Валерьевичем.
- Розенштраух Л.С., Винер М.Г. Дифференциальная рентгенодиагностика заболеваний органов дыхания и средостения. — М.: Медицина. — 1991. — Т. 1. — 350 с.; Т. 2. — 383 с
- Борисов А.Е., Кубачев КГ., Лишенко В.В., Зайцев ДА, Заркуа Н.Э., Михайлов В.И. Торакоскопия в верификации и лечении синдрома плеврального выпота в условиях многопрофильного стационара. Вестник хирургии 2011; 170 (1): 63-65.
- Неспецифические заболевания легких: клиника, диагностика, лечение / Под ред. В.П. Сильвестрова. — Воронеж: Изд-во Воронежского ун-та, 1991. — 216 с.
Симптомы сердечной недостаточности
В зависимости от характера течения заболевания различают острую и хроническую сердечную недостаточность.
Проявлениями болезни являются:
- замедление скорости общего кровотока,
- уменьшение количества крови, выбрасываемого сердцем,
- повышение давления в сердечных камерах,
- скопление избыточных объемов крови, с которыми не справляется сердце, в так называемых «депо» — венах ног и брюшной полости.
Слабость и быстрое утомление являются первыми симптомами сердечной недостаточности.
В связи с неспособностью сердца справляться со всем объемом циркулирующей крови, избыток жидкости из кровяного русла скапливается в различных органах и тканях тела, как правило, в ступнях, икрах, бедрах, животе и в печени.
В результате повышения давления и скопления жидкости в легких может наблюдаться такое явление, как диспное, или нарушение дыхания. В норме кислород легко проходит из богатой капиллярами ткани легких в общий кровоток, однако при скоплении жидкости в легких, что наблюдается при сердечной недостаточности, кислород не в полной мере проникает в капилляры. Низкая концентрация кислорода в крови стимулирует учащение дыхания. Зачастую пациенты просыпаются по ночам от приступов удушья.
Например, американский президент Рузвельт, страдавший от сердечной недостаточности долгое время, спал сидя в кресле из-за проблем с нарушением дыхания.
Выход жидкости из кровяного русла в ткани и органы может стимулировать не только проблемы дыхания и расстройства сна. Пациенты резко прибавляют в весе из-за отеков мягких тканей в области ступней, голени, бедер, иногда и в области живота. Отеки явственно чувствуются при нажатии пальцем в этих местах.
В особо тяжелых случаях жидкость может скапливаться внутри брюшной полости. Возникает опасное состояние — асцит. Обычно асцит является осложнением запущенной сердечной недостаточности.
Когда определенное количество жидкости из кровяного русла выходит в легкие, возникает состояние, характеризуемое термином «отек легких». Отек легких нередко встречается при хронически текущей сердечной недостаточности и сопровождается розовой, кровянистой мокротой при кашле.
Недостаточность кровоснабжения оказывает свое влияние на все органы и системы человеческого организма. Со стороны центральной нервной системы, особенно у пожилых пациентов, может наблюдаться снижение умственной функции.
Меню
- Аллергология
-
Гастроэнтерология
- Лечение дисбактериоза
- Лечение язвенной болезни
- Хелик-тест
- Гинекология
- Гирудотерапия
- Дерматология
- Иммунология
-
Кардиология
- Комплексное обследование сердца
- Лечение атеросклероза
- Лечение гипертонии
- Лечение сердечной недостаточности
- Лечение стенокардии напряжения
-
Косметология
Инъекционная косметология
- Маммология
- Неврология
-
Ортопедия кисти рук
Лечение контрактуры Дюпюитрена
- Отоларингология (ЛОР)
- Педиатрия
-
Пульмонология
Лечение астматического бронхита
- Терапевт
- Трихология
-
Урология
- Лечение простатита
- Лечение мужского бесплодия
- Комплексное лечение хронического цистита от 3 100 ₽
- Комплексная программа лечения хронического уретрита — 6 000 ₽.
- Комплексная программа лечения хронического простатита
- Обрезание крайней плоти (циркумцизия)
-
Эндокринология
- Комплексное обследование щитовидной железы
- Лечение ожирения
- Лечение сахарного диабета
- Процедурный кабинет
-
ДИАГНОСТИКА
- УЗИ
- Функциональная диагностика (ЭКГ и АД)
- Cуточное мониторирование ЭКГ и АД
- Компьютерный анализ состояния сосудов
Что такое сердечная недостаточность?
Сердечная недостаточность — патологическое состояние, обусловленное неспособностью сердца обеспечивать адекватное кровоснабжение органов и тканей при н агрузке, а в более тяжелых случаях и в покое. При сердечной недостаточности сердце не в состоянии эффективно перекачивать кровь, в связи с чем происходит нарушение циркуляции кислорода и питательных веществ в организме, что приводит к застою крови в тканях, появлению отеков на ногах, в тяжелых случаях в брюшной полости (асцит), в легких. Сердечная недостаточность не является самостоятельным заболеванием, рассматривается как осложнение других заболеваний и состояний. В США сердечной недостаточностью страдает около 1% населения (2,5 миллиона человек). Сердечная недостаточность является причиной одной из 20 госпитализаций, приводит к летальному исходу чаще, чем многие виды рака. Заболеваемость сердечной недостаточностью увеличивается с возрастом — 10% населения старше 75 лет в США.
Общая информация
При онкологическом процессе иногда наблюдается скопление жидкости в легких. Сам факт этот может сигнализировать об:
- Отеке легких;
- Экссудативном плеврите;
- Последствиях проведенной химиотерапии.
Поясним: самого по себе термина «жидкость в легких» в медицине не существует. Когда его произносят, имеют в виду первые два из указанных выше состояниях.
Если говорить об отеке, то жидкая масса скапливается в альвеолах, участвующих в газообмене. Наличие жидкой массы делает дыхание затруднительным.
Скопление жидкой массы в альвеолах происходит с различным темпом – у кого-то это происходит быстрее, у кого-то медленнее
Это становится важным аспектом, беря во внимание который, классифицируют отеки острый и хронический.. При плеврите происходит образование избыточной жидкой массы в полости плевры
Эти листки – соединительнотканные пластинки, которые выстилают поверхность легких и внутренней стороны клетки грудины. Плевру, как правило, поражают метастазы от опухоли, расположенной в других органах.
При плеврите происходит образование избыточной жидкой массы в полости плевры. Эти листки – соединительнотканные пластинки, которые выстилают поверхность легких и внутренней стороны клетки грудины. Плевру, как правило, поражают метастазы от опухоли, расположенной в других органах.
Плеврит, как правило, сигнализирует о поздней стадии онкологии. Скопление жидкости исходит в целом ряде случаев:
- Наличием очагов метастазирования в лимфатических узлах, которые соседствуют с бронхами;
- Перекрытием опухолью бронхиального просвета;
- Развитием пневмонии, спровоцированной раковым заболеванием.
Скопление жидкой массы может стать и последствием облучения либо химиотерапевтического лечения.
Иногда врачи сталкиваются со случаями, когда онкология не является причиной скопления жидкой массы. Болезнь сердца, например, может стать причиной сердечной недостаточности и привести к накоплению в легких жидкой массы.
Клиническая и симптомы отека легких
Клиническая картина отека легких весьма типична и характеризуется рядом субъективных и объективных симптомов.
Это патологическое состояние может развиться в любое время суток. Приступ обычно начинается с чувства сдавления в груди, слабости, ощущения боли в грудной клетке. Возникает выраженная одышка: дыхание становится затрудненным. Больной принимает типичное вынужденное положение, при котором фиксация плечевого пояса облегчает дыхание. У больного появляется кашель, который вначале может быть сухим, но вскоре начинает сопровождаться отделением пенистой мокроты, иногда с легким розовым окрашиванием.
При перкуссии легких определяется тимпанический звук, а при аускультации выслушивается большое количество разнокалиберных влажных хрипов — от крепитирующих, формирующихся в альвеолах и терминальных бронхиолах, до крупнопузырчатых, обусловленных наличием пены в крупных бронхах и трахее.
Особое значение в определении состояния больного имеет представление об изменениях кровообращения. Выделяются 2 типа изменений гемодинамики при отеке легких — гипердинамический и гиподинамический. В основе первого — гипердинамического — типа кровообращения лежат увеличение ударного объема сердца и скорости кровотока, повышение артериального давления и значительное возрастание давления в легочной артерии. Такой характер гемодинамических изменений наблюдается при развитии отека легких у больных с гипертонической болезнью, недостаточностью аортальных клапанов, комбинированным пороком митрального клапана, при умеренных нарушениях коронарного кровообращения, сосудистых поражениях головного мозга, а также при необоснованном форсированном внутривенном введении жидкостей.
Второй тип нарушений кровообращения, сопровождающих отек легких, — гиподинамический — проявляется снижением ударного объема сердца, замедлением скорости кровотока, незначительным повышением давления в легочной артерии и тенденцией к снижению артериального давления.
Этот тип изменений кровообращения характерен для отека легких, развивающегося у больных с инфарктом миокарда, крайними степенями стеноза митрального или аортального клапанов, тяжелыми нарушениями мозгового кровообращения, а также при ингаляционном воздействии на паренхиму легких токсических веществ.
Почему появляются отеки
Начнем с механизма движения лимфы по сосудам. В этой системе нет природного «насоса». Движение жидкости по сосудам осуществляется за счет сокращения прилегающей мускулатуры. Так же как в кровеносной системе внутри лимфатических сосудов есть запорные клапаны, препятствующие обратному оттоку.
На объем лимфы напрямую влияет количество употребляемой жидкости: если человек пьет недостаточно, объем лимфы сокращается. При чрезмерном употреблении – на лимфоток ложится дополнительная нагрузка. Лимфатическая система осуществляет, помимо прочих, дренажную функцию – выводит из организма избыток воды. Если организм не справляется с выведением избытков жидкости или нарушается механизм тока, жидкость скапливается и часть тела отекает (разбухает от переизбытка лимфы). Водительская комиссия один из примеров, когда врач может указать человеку на проблемы с лимфатической системой.
Причины появления жидкости в брюшной полости
Брюшная полость — щелевидное пространство внутри живота, которое находится между двумя листками брюшины, тонкой серозной оболочки из соединительной ткани:
- висцеральный листок покрывает снаружи кишечник и другие внутренние органы;
- париетальный листок выстилает изнутри стенки брюшной полости.
В норме в брюшной полости содержится минимальное количество жидкости. У мужчин свободной жидкости зачастую нет вообще, а у женщин ее объем может достигать 20 мл, в зависимости от фазы менструального цикла.
Накопление жидкости в брюшной полости может происходить при разных заболеваниях, но механизмы всегда примерно одни и те же:
- Повышение давления крови в воротной вене, по которой кровь от кишечника оттекает к печени.
- Задержка жидкости и натрия в почках.
- Снижение в крови уровня альбумина — белка, который обеспечивает онкотическое давление и удерживает жидкость. Он производится в печени.
- Поражение брюшины опухолевым или инфекционным процессом. При этом нарушается всасывание жидкости.
- Нарушение оттока лимфы.
Примерно в 80% случаев причиной скопления жидкости в животе становится цирроз — поражение печени, при котором нормальная ткань органа погибает и замещается фиброзной. В 10% случаев встречается злокачественный асцит, вызванный онкологическими заболеваниями.
Другие возможные причины: сердечная недостаточность, болезни поджелудочной железы, поражения лимфатического протока — крупного лимфатического сосуда, который несет лимфу в венозное русло, туберкулез, заболевания почек, системная красная волчанка, патологии кишечника, при которых нарушается усвоение белка, тромбоз воротной вены, гипотиреоз (недостаточная функция щитовидной железы), перитонит, вызванный хламидиями, синдром Бадда-Киари (нарушение оттока венозной крови от печени), синдром Мейгса (доброкачественные опухоли матки и яичника, при которых скапливается жидкость в серозных полостях), филяриоз — редкое паразитарное заболевание, при котором нарушается работа лимфатической системы и развивается слоновость.
У некоторых пациентов, которые находятся на гемодиализе, развивается идиопатический асцит.
Что такое пневмония, воспаление легких?
Пневмония (или воспаление легких) — воспалительное заболевание с поражением легких. Тяжелая пневмония является наиболее распространенным диагнозом тяжелой формы COVID-19.
Существует несколько разновидностей пневмонии:
- Бактериальная пневмония — причиной чаще всего являются бактерии стрептококка;
- Вирусная пневмония, спровоцированная вирусной инфекцией, короновирусом, например, или вирусом гриппа;
- Аспирационная пневмония — связанная с попаданием инородного тела в легкие, например кусочка пищи, который приводит к воспалению;
- Грибковая пневмония, вызванная поражением легких грибком, например Coccidioides.
Вне зависимости от типа симптомы имеют схожий характер.
А воспаление ли?
— Диагноз «воспаление лёгких» или «пневмония» ставят многим заболевшим новым коронавирусом. Что означает это воспаление?
— Воспаление лёгких или пневмония – это воспаление лёгочной ткани бактериального характера, в которое вовлекаются преимущественно альвеолы (пузырьковидные образования в лёгких, которые оплетены сетью капилляров и участвуют в акте дыхания. — Прим. «ОГ»). Пневмония бывает внебольничная и больничная, которая развивается у человека в стенах медицинского учреждения, куда он попал с каким-то другим заболеванием. Чаще всего любое воспаление лёгких возникает по причине пневмококковой инфекции. Но пневмонией обычно болеют в холодное время года, что связано с переохлаждением организма. У нас же в России и Свердловской области новый коронавирус особенно бушевал летом, и вдруг такое большое количество воспалений лёгких. Какая же это пневмония?! Лёгкие при COVID-19 поражаются вирусом SARS-CoV-2, а не бактериями. Поэтому термины «пневмония» и «воспаление лёгких» в отношении больных коронавирусом некорректны.
— То есть поражение лёгких при COVID-19 и обычная пневмония не имеют ничего общего?
— Это не идентичные понятия. То, что мы сейчас наблюдаем у больных коронавирусом, — не пневмония, а повышенная реакция лёгочной ткани на воздействие вируса. Правильно ставить диагноз «новая коронавирусная инфекция с или без поражения лёгочной ткани». А дальше к этому диагнозу могут добавиться осложнения, например дыхательная недостаточность. Само поражение лёгких — не осложнение COVID-19, а его проявление. По сути альвеолы и бронхи тоже поражаются при коронавирусе, но не настолько интенсивно, как при бактериальной пневмонии. Получается совсем другая картина. Обычную пневмонию легко определить при рентгенологическом исследовании, а при коронавирусе нужно делать именно компьютерную томографию, иначе изменения лёгочной ткани будет не видно. Очевидна и разница в лечении. Слово «пневмония» гипнотизирует врачей, и они сразу назначают антибиотики, а при вирусной инфекции антибиотики совершенно бесполезны.
— Почему у одних коронавирус поражает лёгкие, а у других — нет?
— На этот вопрос нет точного ответа. Чаще всего коронавирусная инфекция протекает бессимптомно или легко. Среднее течение по статистике встречается у одной пятой от общего числа всех заболевших, а тяжёлое ещё меньше. Но я наблюдал разных больных COVID-19 и знаю, что поражение лёгких может быть при любой степени тяжести заболевания и в любом возрасте. Есть случаи, когда вирус поражает лёгочную ткань у молодых, а у пациентов старше 65 лет — нет. Факторы риска на это, несомненно, влияют: хронические заболевания лёгких, сахарный диабет, ожирение, курение. Статистика говорит о том, что чем больший букет сопутствующих заболеваний и вредных привычек у человека, тем больше вероятность тяжёлого протекания коронавируса у него. Я не встречал пациентов с ожирением или сахарным диабетом, у которых бы COVID-19 протекал легко. При этом человек 70 лет без сопутствующих заболеваний и вредных привычек может перенести коронавирус без осложнений.
В тему
Как распознать одышку в домашних условиях?
Попросите находящегося рядом с вами человека посчитать ваши дыхательные движения за минуту. Одно дыхательное движение – вдох и выдох. Если вы совершаете 14–17 дыхательных движений – вы здоровы. Если больше 20-22, то это похоже на одышку, и требуется консультация врача.
Симптомы асцита при циррозе и раке печени
Признаки асцита при заболеваниях печени складываются из симптомов, связанных со скоплением жидкости в брюшной полости и проявлений поражения органа.
Признаки, связанные с асцитом
На начальных стадиях, пока жидкости в брюшной полости еще немного, симптомы чаще всего отсутствуют. Со временем живот заметно увеличивается в размерах, пациент замечает, что у него очень быстро возникает чувство насыщения во время еды. Беспокоят тупые боли в животе, затруднение дыхания.
Во время осмотра врач может выявить наличие жидкости в животе больного. Для оценки её количества и уточнения диагноза применяют ультразвуковое исследование, компьютерную томографию. Иногда врач может назначить диагностический лапароцентез – процедуру, во время которой брюшную стенку прокалывают при помощи специального инструмента, удаляют часть жидкости и иногда отправляют на анализ в лабораторию.
Признаки поражения печени
Пациенты, страдающие циррозом и раком печени, могут жаловаться на снижение аппетита, тошноту, рвоту, запоры, диарею, вздутие живота, снижение веса, постоянную слабость. По мере роста опухоль нарушает отток желчи, кожа и слизистые оболочки окрашиваются в желтушный цвет. Постепенно развивается анемия, происходит отравление организма токсичными продуктами.
Этиология
Речь идет об отеке легких как об осложнении пневмонии, поэтому причиной его развития является пневмония. Однако не у всех пациентов с пневмонией развивается отек легких. Это связано с факторами, способствующими ухудшению течения болезни и развитию осложнений. К таким факторам относятся:
- несвоевременное обращение за медицинской помощью;
- длительные ингаляции чистым (100%) кислородом;
- Проникающее ранение груди (травматическая пневмония);
- профессиональные заболевания легких;
- общее переохлаждение;
- Вредные привычки (курение, токсикомания);
- Аспирация содержимого носоглотки или рвоты;
- наличие злокачественных опухолей;
- острые и хронические заболевания (особенно сердца и легких);
- аллергические реакции;
- Шок, сепсис, ДВС-синдром (диссеминированное внутрисосудистое свертывание);
- Переливание крови;
- легочная эмболия;
- ожоговая болезнь.
У беременных отек легких развивается на фоне эклампсии, вызванной гормональными сбоями.
Выше перечислено большое количество причин отека легких, но наиболее частой из них является несвоевременная медицинская помощь.
Диагностика
Улучшения в диагностике и лечении привели к повышению выживаемости для большинства видов рака в последние годы.
В 1975–1977 годах только 34,4% людей с любой стадией рака легких жили год или более после постановки диагноза. К 2006–2009 гг., этот показатель вырос до 44,7%.
Тем не менее врачи часто считают, что рак легких 3 стадии трудно поддается лечению. Это связано с тем, что к тому времени, когда человек замечает симптомы, рак уже распространился. Один из способов решить эту проблему — выяснить диагноз на более ранних этапах распространения.
Хроническая обструктивная болезнь легких (ХОБЛ), как и рак легких, обычно возникает в результате курения. Она также может иметь симптомы, похожие на симптомы рака легких.
Улучшение диагностики через скрининг
Скрининг может помочь обнаружить больше случаев рака легких на ранних стадиях.
Стандартного способа диагностики рака легких не существует. Единственный рекомендуемый тест, согласно Центрам по контролю и профилактике заболеваний (CDC), — это компьютерная томография с низкой дозой облучения (НДКТ). Это вид рентгена, который сканирует тело и дает подробные изображения легких.
Целевая группа Профилактических услуг США (USPSTF) рекомендует ежегодный скрининг для тех, кто отвечает трем следующим критериям:
- у них присутствует история долгого курения.
- они являются курильщиками или бросили курить в течение последних 15 лет.
- им 55–80 лет.
Заядлый курильщик — это человек, который выкуривает эквивалент одной пачки сигарет каждый день в течение 30 лет. Если человек выкуривает по 2 пачки в день, то заядлым курильщиком он становится по достижению 15 лет непрерывного курения.
USPSTF добавляет, что скрининг не рекомендуется тем, кто не сможет или не захочет пройти операцию, если врачи обнаружат рак легких.
(NCI) отмечает, что ученые постоянно улучшают и другие способы скрининга рака легкого, такие как:
- цитология мокроты, которая ищет раковые клетки в слизи
- рентген грудной клетки
Текст подготовил
Котов Максим Анатольевич, главный врач центра КТ «Ами», кандидат медицинских наук, стаж 19 лет
Список источников
- The American Cancer Society medical and editorial content team. Key Statistics for Lung Cancer, 2020.
- Eva-Christina Schliewert , Kara M Lascola, Robert T O’Brien, Stuart C Clark-Price, Pamela A Wilkins, Jonathan H Foreman, Mark A Mitchell, Susan K Hartman, Kevin H Kline. Comparison of radiographic and computed tomographic images of the lungs in healthy neonatal foals, 2015.
- Eva-Christina Schliewert , Kara M Lascola, Robert T O’Brien, Stuart C Clark-Price, Pamela A Wilkins, Jonathan H Foreman, Mark A Mitchell, Susan K Hartman, Kevin H Kline. Comparison of radiographic and computed tomographic images of the lungs in healthy neonatal foals, 2015.
- Sokolov V.A., V.M. Kartashov, A.I. Piven’, S.Iu. Krasnoborova, L.V. Blinova, A.V. Savel’ev. X-ray longitudinal and computed tomography in the diagnosis of peripheral tumor-like formations of the lungs, 1997.
- Струтынский А.В., Юдин А.Л., Семенов Д.В., Афанасьева Н.И., Семенов В.А. Опыт применения компьютерной томографии высокого разрешения легких в диагностике и оценке результатов лечения внебольничной пневмонии, 2011.
- Котов М.А. Опыт применения компьютерной томографии в диагностике заболеваний органов дыхания у детей / Материалы X Невского радиологического Форума (НРФ-2018). – СПб., 2018, Лучевая диагностика и терапия. 2018. № 1 (9). — С. 149.
- Министерство Здравоохранения РФ. Временные методические рекомендации. Профилактика, диагностика и лечение новой коронавирусной инфекции COVID-19, версия 8, 2020.
- Британский Королевский Радиологический Колледж, Федеральное государственное бюджетное учреждение здравоохранения «Клиническая больница №122 им. Л. Г. Соколова ФМБА России». Информация для пациентов, которым планируется выполнение компьютерной томографии.
- Всемирная Организация Здравоохранения / Информационные бюллетени: рак, 2018.
Симптомы
На 3 стадии у пациента с раком легких обычно появляются симптомы. Мелкоклеточный и немелкоклеточный рак легкого имеют схожие симптомы.
Однако у разных людей они могут отличаться. Расположение, размер и скорость роста опухоли могут повлиять на появление симптомов.
Общие симптомы включают:
- боль в груди
- затрудненное дыхание
- хрипы
- постоянный кашель с кровью
- кровь в слюне и слизи
- охриплость или измененный голос
- потеря аппетита и потеря веса
- боль или затруднение при глотании
- усталость и слабость
- отек лица, вен шеи
По мере того как рак прогрессирует до стадии 3, он начинает поражать и другие части тела. У больного могут быть боли в костях, желтуха, а так же другие симптомы. Все варианты лечения могут привести к дальнейшим симптомам и осложнениям.
Почему возникает плевральный выпот?
Наиболее распространенное показание к плевродезу — рецидивирующий плевральный выпот, вызванный злокачественными опухолями. Почти в 75% случаев к нему приводят три онкологических заболевания: рак легкого, рак молочной железы и лимфома (опухоль из лимфоидной ткани). Также к накоплению жидкости в плевральной полости нередко приводят: рак яичников, тела и шейки матки, желудка, меланома, мезотелиома плевры, саркомы (злокачественные опухоли из соединительной ткани). Иногда врачи обнаруживают только выпот и отдаленные метастазы, а локализация первичной опухоли остается неизвестной.
По статистике, плевральный выпот развивается у 30% пациентов с раком легкого, у 7–11% пациентов с раком молочной железы. При злокачественных опухолях с отдаленными метастазами распространенность этого осложнения достигает 50%.
Обычно онкологические пациенты с плевральным выпотом — это люди, страдающие запущенным раком. У многих из них невозможно достичь ремиссии. Из-за накопления жидкости в плевральной полости ухудшается состояние больного, становится более неблагоприятным прогноз. Плевродез в онкологии является методом паллиативного лечения. Вообще, лечение онкобольных с плевральным выпотом и другими осложнениями — сложная задача, она требует мультидисциплинарного подхода. Врачи в клинике Медицина 24/7 имеют большой опыт работы с такими пациентами.
Почему злокачественные опухоли приводят к плевральному выпоту? Основные причины этого осложнения — непосредственное поражение плевры раковыми клетками и опухолевые очаги в лимфатических узлах, из-за которых нарушается отток лимфы.
Плевральный выпот проявляется такими симптомами, как одышка, сухой упорный кашель, боль, чувство тяжести, стеснения в грудной клетке, ухудшение общего самочувствия, особенно во время физических нагрузок.
Помимо злокачественных опухолей, к скоплению жидкости в плевральной полости, при котором может потребоваться плевродез, способны приводить и другие заболевания:
- сердечная недостаточность;
- пневмония;
- туберкулез;
- заболевания печени и почек, приводящие к выраженному нарушению их функции;
- панкреатит (воспаление поджелудочной железы);
- ревматоидный артрит.
Клиническая картина
Воспалительный плеврит отличается внезапным началом, опухолевый или застойный – постепенным прогрессированием клинической симптоматики.
В клинической симптоматике плевритов выделяют следующие основные синдромы:
• синдром сухого (фибринозного) плеврита;
• синдром плеврита с выпотом (с редким, негнойным экссудатом);
• синдром гнойного плеврита (эмпиема плевры).
Перечисленные синдромы могут развиваться и протекать изолированно или прогрессировать от сухого плеврита до эмпиемы плевры.
Клиническая симптоматика сухого плеврита может наслаиваться на симптоматику основного заболевания, которое протекает с поражением легочной ткани – к примеру, пневмонии – или выступать на первый план. Пациенты нередко жалуются на выраженную колюще-саднящую боль, которая преимущественно сосредоточена в боковом отделе грудной клетки на стороне поражения; боль значительно усиливается при дыхании, кашле, наклоне туловища в противоположную здоровую сторону. Раздражение задних и периферических отделов диафрагмальной плевры может сопровождаться возникновением боли, которая распространяется на нижнюю область грудной клетки или область живота, что имитирует острую патологию органов брюшной полости. Поражение центральной части диафрагмальной плевры вызывает боль, иррадиирующую в плечо или шею на стороне поражения. Возникает сухой кашель, нарастает частота дыхания. В отдельных эпизодах наблюдается икота и болезненное глотание. Возникновение заболевания зачастую имеет взаимосвязь с простудным заболеванием верхних дыхательных путей.
При осмотре пациента выявляется отставание грудной клетки в акте дыхания на стороне поражения. Аускультативно определяется ослабленное везикулярное дыхание и шум трения плевры на стороне поражения. Шум трения плевры может имитировать крепитацию, быть громким, скрипящим, хрустящим. В случае возникновения плеврита в околосердечной области развивается плевроперикардиальное трение, которое взаимосвязано с сердечными сокращениями, дыхательными движениями.
Экссудативный (выпотной) плеврит характеризуется общим недомоганием, чувством тяжести, распирания с одновременным чувством сдавления в области пораженной части грудной клетки. В отдельных эпизодах возникает сухой кашель. Скопление большого количества экссудата в плевральной полости приводит к учащению сердцебиения и возникновению одышки с затрудненным выдохом. Тяжелое течение экссудативного плеврита может стать причиной развития острого легочного сердца. Появление выпота в плевральной полости сопровождается уменьшением болевого синдрома.
При экссудативном плеврите больной старается принять вынужденное положение, лежит на пораженном боку
При общей бледности кожных покровов обращает на себя внимание цианотичность лица, могут выбухать шейные вены, межреберные промежутки на стороне поражения грудной клетки с ее ассиметричным увеличением над пораженной областью. Голосовое дрожание на стороне поражения ослаблено или полностью отсутствует, уменьшаются или практически исчезают дыхательные шумы
Чем больше жидкости в плевральной полости, тем более интенсивно выражена эта симптоматика. При значительном скоплении экссудата усиливается одышка. Из-за смещения органов средостения в здоровую сторону возможны сердечно-сосудистые нарушения и утяжеление общего состояния пациента.
В области скопления жидкости определяется притупление перкуторного звука. Границы притупления формируют два прямоугольных треугольника: Гарлянда и Грокко – Раухфуса. Катетами треугольника Гарлянда являются ось позвоночника и перпендикуляр, проведенный от вершины уровня жидкости на ось позвоночника, а гипотенузой является линия Соколова – Дамуазо. Притуплено-тимпанический звук является проявлением компрессионного ателектаза. Треугольники Гарлянда и Грокко определяются при более значительном количестве жидкости, их катетами являются ось позвоночника, нижний край легкого на здоровой стороне, а гипотенузой считается продолжение линии Дамуазо на здоровой стороне. Притупление перкуторного звука происходит потому, что органы средостения смещаются в здоровую сторону.
В области скопления экссудата прослушивается ослабленное везикулярное дыхание или дыхание может вовсе не прослушиваться. В треугольнике Гарлянда прослушивается везикулярное дыхание с бронхиальным оттенком, в треугольнике Гарлянда и Грокко – ослабленное везикулярное.
Альфа-фетопротеин
Альфа-фетопротеин (АФП) эффективен при лечении заболеваний с аутоиммунной компонентой и ряда других трудноизлечимых и ранее неизлечимых заболеваний:
* поражение легких различной степени тяжести;
— не специфические язвенные колиты (НЯК), болезнь Крона, поражения щитовидной железы (аутоиммунный тиреоидит, Хашимото и др), хронические окклюзионне заболевания сосудов (тромбангииты, облитерирующие эндартерииты, атеросклероз и инфекционно — аллергические артерииты) ревматоидные артриты, рассеянный склероз, миастения Грэвиса, поражения поджелудочной железы, диабет и др.
— заболевания печени различной этиологии: аутоиммунные, вирусные гепатиты (ВГ), циррозы;
— заболевания сердца, вызванные поражениями сосудов (предынфарктное состояние, инфарктное состояние, постинфарктное состояние, другие нарушения коронарного кровообращения, постинфекционные осложнения, реабилитация после шунтирования сосудов сердца и т.д.);
— гиперпластические патологии в гинекологии: миомы, фибромы и фиброзы матки, состояние после лечения непроходимости труб, кисты яичника, а также мастопатия, в том числе тяжелые формы, предраковые состояния;
— тяжелые ожоги и ожоговая болезнь, пересадки кожи;