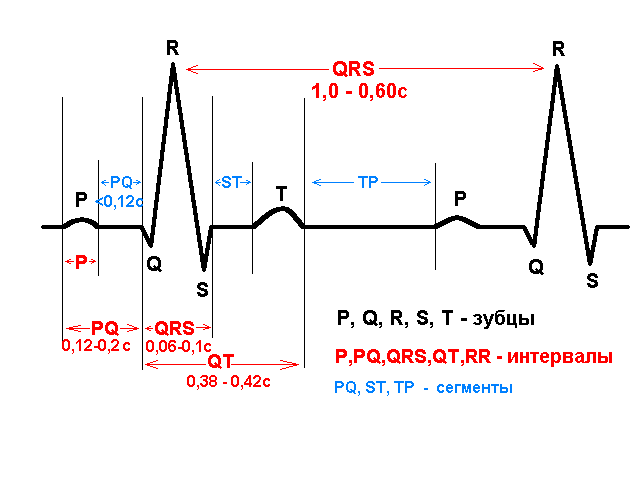
Статьи: диагностическая рхпг. техника выполнения (рыжков е.ф.)
Содержание:
- Другие показания
- Лечение
- АО Медицина
- Подготовка к обследованию
- Панкреатит
- С чем обращаются в центр лечения рака Медицина 24/7?
- Этап подготовки пациента
- Техника выполнения процедуры
- Синдром эндотоксемии
- Этап подготовки пациента
- Эндоскопия желчных путей и поджелудочной железы: как проходит процедура?
- Почему возникает ахалазия кардии?
- Цены на лечение в онкологическом центре
- Когда РХПГ дополняется стентированием?
- Что показывает фиброларингоскопия?
- Показания
- МРТ с контрастом
- Противопоказания
Другие показания
Нарушение тока желчи может быть связано с опухолью, возникшей в желчевыводящих путях или сдавивших их снаружи.
Другая возможная причина сужения желчных протоков (стриктуры) — воспалительные процесс, хронический или острый.
Перфорация стенки желчного протока (фистула) приводит к тому, что желчь разливается в окружающие ткани, а ее поступление в 12-перстную кишку уменьшается.
В этих случаях также проводится панкреатохолангиография. Кроме того, это обследование помогает выяснить, по какой причине нарушилось поступление сока поджелудочной железы в 12-перстную кишку, возникло воспаление этого органа (панкреатит).
Лечение
При поступлении пациента с жизнеугрожающими осложнениями — гангреной, прободением желчного пузыря, перитонитом ему экстренно проводится хирургическая операция — удаление желчного пузыря лапаротомическим или лапароскопическим способом.
Если состояние больного удовлетворительное (катаральный острый холецистит), то перед хирургической операцией проводится курс медикаментозной терапии антибиотиками и противовоспалительными средствами, чтобы подавить инфекционный, воспалительный процесс.
Медикаментозное лечение
Консервативное лечение калькулезного острого холецистита означает подготовку к операции. Для этого больному внутривенно вводятся обезболивающие, противовоспалительные, антибактериальные, спазмолитические препараты. Проводится дезинтоксикация организма.
Хирургическое лечение
Единственное эффективное лечение калькулезного острого холецистита — это удаление желчного пузыря (холецистэктомия).
Операция может быть выполнена через широкий разрез брюшной стенки (лапаротомия) или через несколько проколов (лапароскопия).
Второй способ более щадящий и имеет ряд преимуществ. Прежде всего, это меньшее травмирующее воздействие, более быстрая реабилитация после операции, меньший риск осложнений, лучший эстетический результат.
Вместе с тем лапароскопическая холецистэктомия требует от хирурга высокой квалификации, поскольку обзор при выполнении вмешательства в этом случае ограничен.
В брюшной стенке делается несколько проколов (небольших разрезов). Через один из них вводится лапароскоп — миниатюрная видеокамера с подсветкой на оптико-волоконном кабеле. Через другие — хирургические инструменты. Врач удаляет желчный пузырь и извлекает его наружу.
При лапаротомической холецистэктомии создается открытый доступ через широкий разрез. Такие операции обычно выполняются при осложнениях — перфорации желчного пузыря, перитоните.
Реабилитация
Желчный пузырь не относится к жизненно важным органам. Его удаление незначительно влияет на качество жизни, тем не менее после операции придется соблюдать специальную диету, назначенную врачом.
Через 2 недели после операции проводится контрольный биохимический анализ крови.
Обычно реабилитация занимает от 1 месяца (при лапароскопической холецистэктомии) до 3 месяцев (при открытой операции).
Материал подготовлен врачом-онкологом, главным хирургом клиники «Медицина 24/7» Рябовым Константином Юрьевичем.
АО Медицина
Клиника широкого профиля, работающий по международным стандартам качества. Ведет консультативный и диагностический прием взрослых и детей. Расположен в 10 мин. ходьбы от м. Белорусская и м. Маяковская. В клинике работают более 100 специалистов по направлениям гастроэнтерологии, урологии, гинекологии и т.д. Возможен вызов врача на дом. Новое современное оборудование для проведения УЗИ, ДС (дуплексное сканирование), рентгена, МРТ, КТ, ПЭТ-КТ, бронхоскопии, денситометрии, кольпоскопии, спирометрии, кардиотокографии (КТГ), реовазографии (РВГ), реоэнцефалографии (РЭГ), ректороманоскопии, суточного мониторирования АД, Суточного ЭКГ мониторирования (по Холтеру).
Подготовка к обследованию
В зависимости от того, какой вид фиброларингоскопии и анестезии будет использован, подготовка к процедуре может существенно различаться.
Как правило, она включает визуальный осмотр горла (гортани), флюорографию (рентген грудной клетки). В качестве дополнительного средства используется компьютерная томография (КТ).
При использовании общего наркоза прием пищи исключается за 8 — 10 часов до процедуры.
Если процедура назначена на утро, разрешается максимально легкий ужин накануне. Утром есть ничего нельзя. Питье также запрещается. Обследование проводится натощак.
За несколько часов до процедуры нужно отказаться от курения.
Перед применением общего наркоза делается ЭКГ (электрокардиограмма), коагулограмма, общий и биохимический анализы крови.
Если общий наркоз не используется, и процедура проводится под местной анестезией с использованием гибкого ларингоскопа, достаточно отказаться от приема пищи за 3 — 4 часа до обследования.

Панкреатит
Это наиболее часто встречающееся осложнение РХПГ — 1,3 % -1,8 % и до 5,4 % в группе эндоскопической ПСТ. В руководстве по осложнениям РХПГ представленным Американской Ассоциацией эндоскопии пищеварительного тракта панкреатиту, развившемуся в результате РХПГ, дается следующее определение «появление или усиление боли в животе и повышение амилазы сыворотки в 3 или более раза выше нормы в течение 24 после выполнения РХПГ и требующие, по крайней мере, 2х дневной госпитализации». Проспективное мультицентровое исследование, выполненное Freeman M.L., et.al., показало, что факторами независимыми факторами риска развития данного осложнения являются: панкреатит после РХПГ в анамнезе, баллонная дилатация сфинктера Одди, сложная и длительная канюляция, панкреатическая сфинктеротомия, более чем однократное введение контраста в панкреатический проток, подозрение на дисфункцию сфинктера Одди, женский пол, нормальный уровень билирубина и отсутствие хронического панкреатита. Нам этот список кажется слишком длинным и не во всем оправданным. Два других опубликованных исследования предлагают более короткий перечень факторов риска панкреатита: возраст моложе 60 лет, предварительная сфинктеротомия и оставленные камни желчных протоков и возраст моложе 70 лет, отсутствие дилатации желчевыводящих путей и введение контраста в панкреатический проток . Siegel J.H., в свою очередь сообщает, что предварительная сфинктеротомия наоборот ассоциирована с меньшим риском развития панкреатита чем стандартная методика ПСТ . По нашим данным факторами риска панкреатита являются женский пол, молодой возраст, многократная канюляция (с или без введения контраста) панкреатического протока и отсутствие дилатации желчевыводящих путей. Что касается предварительной ПСТ, то мы стараемся не выполнять ее у лиц с вышеперечисленными факторами риска и отсутствием желчной гипертензии.
Меры профилактики. Предложено несколько методик направленных на снижения числа случаев развития панкреатита после РХПГ. Это конечно технические моменты как: избегать повторных канюляций панкреатического протока с или без введения контраста, использовать смешанный ток с преобладанием резки при выполнении ПСТ, при проведении предварительной ПСТ проводить рассечение «через крышу», а не от устья БДС и фармакотерапия. Недавно опубликованное исследование, посвященное применению соматостатина при выполнении РХПГ, продемонстрировало его эффективность в снижении вероятности развития панкреатита . В этой работе соматостатин использовался либо в виде непрерывной 12 часовой инфузии (3 mg соматостатина на 500 мл физиологического раствора) начинающейся за 30 минут до проведения РХПГ, либо в виде болюсной внутривенной инъекции в момент канюляции БДС (3 ?g на килограмм веса). Процент развития панкреатита в обеих группах был 1,7 %, тогда как в группе плацебо он достигал 9,8 %. Опубликованное в журнале Gut работа китайских ученных посвященная применению соматостатина при терапевтической РХПГ продемонстрировала снижение риска развития панкреатита при болюсном его введении (250 ?g) . Хотя другое многоцентровое рандомизированное исследование не показала преимущество соматостатина и gabexate (ингибитор протеолитической активности) над плацебо в профилактике панкреатита . Мы в своей практике вводим соматостатин для профилактики развития панкреатита (250 ?g внутривенно болюсно) только у пациентов с факторами риска его развития. Аналог соматостатина октреотид вызывает спазм сфинктера Одди и применяться не должен.
С чем обращаются в центр лечения рака Медицина 24/7?
К онкологу государственного медицинского учреждения приходят исключительно по направлению врача поликлиники или стационара, к нам Вы можете прийти с любой проблемой или только с подозрением на неблагополучие.
- Мы поможем, если Вам прекратили намеченное ранее лечение под предлогом плохих анализов, изменения статуса новообразования, отсутствия нужного специалиста, недостаточного обследование.
- Мы ждём Вас, когда лечение в онкологическом стационаре стало недоступным из-за большой очереди или в нужный срок невозможно обследоваться.
- Мы разберёмся с адекватностью отказа от лечения и его неэффективностью.
- Мы найдём оптимальные способы лечения тяжёлых осложнений химиотерапии и восстановим Ваши силы для продолжения жизни.
- Мы привлечём классных специалистов, мнение которых поможет объективно оценить правильность рекомендаций районных специалистов и консультантов федеральных центров.
- Вы можете быть уверенными, что врачи нашей клиники сделают всё возможное для улучшения Вашего состояния.
Этап подготовки пациента
Методика проведения ЭРХПГ включает подготовку пациента к процедуре. Она проводится только в условиях стационара. Перед обследованием пациенту делают инъекцию успокоительного средства для снижения нервозности. Допустим прием седативных средств за день до вмешательства, если наблюдается возбужденность больного.
В клинике у пациента берут общий и биохимический анализ крови и мочи. Делают рентген грудной клетки, ЭКГ, УЗИ органов брюшной полости. Обязательно проводится проба на переносимость анестетика и контрастного вещества.
Пациент не должен принимать продукты питания и пить воду после 19 часов. До этого времени нужно придерживаться диеты – легкий рацион, без жирного, сладкого и мучного.
В день исследования ставится очистительная клизма. Проводится исследование только на пустой желудок. За 30 минут вводится раствор Атропина сульфата с Димедролом внутримышечно. Требуется для расслабления двенадцатиперстной кишки. Морфин запрещено вводить, так как может вызвать спазм сфинктера Одди.
Если перистальтика ЖКТ сохраняется после введения препаратов, вводится Бензогексоний. Он подавляет моторную функцию кишечника.
Для беспрепятственного прохождения эндоскопа ротоглотку обрабатывают местным анестетиком. Используется Лидокаин в виде спрея.
Техника выполнения процедуры
Пациент располагается на рентгенологическом столе на левом боку (как и при стандартной ФГДС). Аппарат легко проглатывается (т.к. у дуоденоскопов закругленный конец), хотя введения его в пищевод и происходит в слепую. Необходимо избегать приложения чрезмерных усилий в попытках провести эндоскоп — это чревато грозными осложнениями. Более или менее адекватный осмотр может быть начат уже в дистальных отделах пищевода, хотя и необходимо избегать чрезмерного сгибания аппарата в этой области. Незначительное сопротивление может чувствоваться при преодолении кардии.
Мы не будем останавливаться на техники осмотра желудка аппаратом с боковой оптикой т.к. она широко описана во многих руководствах. Скажем только, что перед входом в привратник, он должен находиться в позиции «садящегося солнца». В момент прохождения привратника он не должен находиться в прямом поле зрения, проведение осуществляется скорее на ощупь. Угол желудка должен располагаться прямо вверху, что говорит о том, что аппарат лежит по середине большой кривизны тела желудка. Добиться такого положения можно путем манипуляций дистальным концом или винтами.
После прохождения привратника аппарат часто утыкается в стенку дистальной части луковицы ДПК. Незначительное извлечение инструмента с одновременным загибом дистального конца вниз и инсуфляция воздуха позволяют добиться практически такого же обзора луковицы ДПК, как и при использовании эндоскопа с торцовой оптикой. В залуковичные отделы ДПК аппарат проводится при помощи поворота с одновременным «подтягиванием» (по принципу выпрямления петли при колоноскопии). Сначала дистальный конец аппарата ставится в нейтральную позицию, и эндоскоп проводится за верхний дуоденальный изгиб. Затем конец инструмента изгибается вправо и одновременно аппарат поворачивается на 90 градусов по часовой стрелке и мы видим залуковичные отделы ДПК. Провести эндоскоп далее можно простым проталкиванием, но это порочная техника. Гораздо разумнее достигнуть этого путем уменьшения петли аппарата в желудке (по принципу используемому в колоноскопии) — подтягивание аппарата и одновременное его вращение по часовой стрелке при дистальном конце загнутым за верхний изгиб ДПК. БДС при этой технике выводится в поле зрения на 60-70 см от резцов. Не всегда получается выпрямить аппарат, особенно у пациентов перенесших обширные вмешательства на верхнем этаже брюшной полости, однако к этому надо стремиться.
И так, от луковицы ДПК к БДС аппарат проводится следующим образом:
- Проведите конец эндоскопа за верхний изгиб ДПК.
- Повернитесь сами (и, следовательно, аппарат) вправо.
- Согните конец аппарата вправо и зафиксируете его в этой позиции (фиксатором).
- Согните конец эндоскопа вверх и подтягивайте его, одновременно поворачивая по часовой стрелке.
Далее во всех руководствах дается совет о смене положения больного в позицию лицом вниз. Мы далеко не всегда выполняем этот маневр, особенно при благоприятном для канюляции расположении (хотя в положении на боку и трудней интерпретировать рентгенологическую картину). Менять ли положение больного или нет — зависит от вас.
После выполнения вышеописанного маневра вы, как правило, видите БДС прямо перед собой (рис.1).
Синдром эндотоксемии
Повреждение структуры печени и нарушение её антитоксической функции приводят к тому, что в организме накапливаются токсические вещества, такие как альдегиды, фенолы, индол, скатол. Эти вещества и прямое вредное воздействие желчных пигментов на организм, вследствие холемии, приводят к нарушению метаболизма в целом. Страдают нервная, сердечно-сосудистая, выделительная и другие системы.
Поражение органов и систем настолько серьезны, что, даже если удается восстановить нормальный отток желчи оперативным путем, порочный круг не всегда удается прервать. Поэтому чем раньше начато лечение, тем лучше его результат.
Особенно часто при длительном существовании желтухи происходит прогрессирование не только печеночной, но и почечной недостаточности, которое не удается остановить, и это приводит к смертельному исходу.
Лечение механической желтухи
Опытным хирургам известно, что проведение операции на пике выраженной желтухи часто приводит к летальным исходам. В последнее время разработана тактика 2-х этапного лечения.
-
На первом этапе необходимо добиться устранения холестаза. При этом используются малоинвазивные вмешательства в сочетании с консервативными методами лечения. Применяются эндоскопические или чрескожные методы дренирования с целью выполнения декомпрессии желчевыводящих путей.
-
Во втором этапе на фоне затухания желтухи предпринимаются радикальные хирургические методы.
Понятно, что радикальное лечение данного состояния напрямую зависит от причины, вызвавшей обструкцию.
Например, лечение желчнокаменной болезни сводится к необходимости удаления камней из желчных протоков, где они вызвали обструкцию, и в последующем — желчный пузырь как источник миграции камней в протоки. При холедохолитиазе применяют ЭРХПГ. При эндоскопическом доступе через сфинктер Одди вводят специальный баллонный катетер, с помощью его расширяется проток и удаляется конкремент. Если размер камня велик и таким образом его не удалить, то применяется холедохотомия или сфинктеротомия. С помощью ЭРХПГ положительных результатов достигают в 85% случаев. Если камень имеет размер более 18 мм, то его предварительно дробят с помощью литотриптера, механическим, лазерным или магнитно-волновым воздействием. Это позволяет повысить эффективность РХПГ до 90%.
Если обнаружены камни в желчном пузыре, то проводится его удаление. В настоящее время это, как правило, выполняется лапароскопическим методом.
В том случае, если причина механической желтухи – опухоль, после ее устранения и улучшения состояния больного выполняются радикальные онкологические операции.
При невозможности провести радикальную операцию (4 стадия онкологического заболевания) выполняют эндопротезирование (стентирование) желчных протоков.
В нашей Клинике выполняется полный спектр диагностики, хирургического и эндоскопического лечения желчнокаменной болезни и ее осложнений. Оперативное лечение в большинстве случаев проводится малоинвазивно с применением лапароскопических, эндоскопических и рентгенэндоваскулярных технологий.
Этап подготовки пациента
Методика проведения ЭРХПГ включает подготовку пациента к процедуре. Она проводится только в условиях стационара. Перед обследованием пациенту делают инъекцию успокоительного средства для снижения нервозности. Допустим прием седативных средств за день до вмешательства, если наблюдается возбужденность больного.
В клинике у пациента берут общий и биохимический анализ крови и мочи. Делают рентген грудной клетки, ЭКГ, УЗИ органов брюшной полости. Обязательно проводится проба на переносимость анестетика и контрастного вещества.
Пациент не должен принимать продукты питания и пить воду после 19 часов. До этого времени нужно придерживаться диеты – легкий рацион, без жирного, сладкого и мучного.
В день исследования ставится очистительная клизма. Проводится исследование только на пустой желудок. За 30 минут вводится раствор Атропина сульфата с Димедролом внутримышечно. Требуется для расслабления двенадцатиперстной кишки. Морфин запрещено вводить, так как может вызвать спазм сфинктера Одди.
Если перистальтика ЖКТ сохраняется после введения препаратов, вводится Бензогексоний. Он подавляет моторную функцию кишечника.
Для беспрепятственного прохождения эндоскопа ротоглотку обрабатывают местным анестетиком. Используется Лидокаин в виде спрея.
Эндоскопия желчных путей и поджелудочной железы: как проходит процедура?
Для проведения эндоскопии необходим специальный оптический прибор, называющийся дуоденофиброскоп. Гибкий зонд со встроенной оптической системой вводится перорально в большой сосочек двенадцатиперстной кишки. С использованием оптического фиброскопа в пластмассовую трубку вводят контрастное вещество, позволяющее окрасить пути желчного пузыря и крупные протоки поджелудочной железы, с целью лучшего их обнаружения. Во время эндоскопии могут одновременно провести мини инвазивную операцию пораженных участков, если в этом есть острая необходимость. Обычно такая операция применяется при перекрытиях желчевыводящих путей, внутренних кровоизлияниях и т.д.
Эндоскопия позволяет извлекать образцы ткани с целью обнаружить причину блокировки, определить микрофлору желкудка, а также развеять или подтвердить подозрения на наличие опухолей. Полученную ткань используют для цитологических и прочих исследований. С использованием специальных инструментов могут быть извлечены камни из жёлчных путей.
Эндоскопия желчных путей и поджелудочной железы эффективна в борьбе со:
- стенозом;
- сужением желчных протоков (используется стент, открывающий желчные пути, дренирующий желчь и поддерживающий проходимость жёлчных протоков);
- полипами (они удаляются);
- инородными телами (полностью извлекаются).
Также при процедуре вводятся различные медикаменты, останавливается внутреннее кровоизлияние при помощи клипирования и т.п.
Почему возникает ахалазия кардии?
Причины развития заболевания до конца не изучены. Считается, что ахалазия кардии развивается в результате повреждения нервов пищевода. Существуют три наиболее распространенные гипотезы, пытающиеся объяснить происхождение патологии:
Аутоиммунная. Согласно статистике, люди с ахалазией кардии в 3,6 раз чаще страдают аутоиммунными заболеваниями по сравнению с общей популяцией. Кроме того, в крови у этих пациентов обнаруживаются определенные типы циркулирующих антител.
Инфекционная. Долгое время ученые считали, что основной причиной ахалазии кардии является трипаносомоз — заболевание, вызванное одноклеточными паразитами трипаносомами. Этот возбудитель может проникать в сердце, мышечный слой пищевода и накапливаться там
В настоящее время в качестве важного фактора рассматриваются вирусные инфекции.
Генетическая. Известно, что к ахалазии кардии у детей чаще всего приводит мутация AAAS12q13
Также ахалазия кардии встречается у 2% людей с синдромом Дауна.
Цены на лечение в онкологическом центре
Стоимость лечения в платной клинике сравнивают с бесплатной медицинской помощью, оказываемой в государственных медицинских учреждениях по ОМС. Казалось бы, частные клиники безусловно проигрывают, но это неверный посыл, потому что очень разнятся качество оказания медицинских услуг и сами результаты лечения, даже без учёта комфортности пребывания.
Вы знаете, за что и сколько платите по прейскуранту, главное — Вы получаете медицинскую помощь тогда, когда она нужна и в оптимальном при Вашем заболевании объёме. Консультация врача-онколога клиники лечения рака Медицина 24/7 не кажется дешёвой, но и всё происходящее в кабинете совсем не похоже на стандартный приём в обычной поликлинике.
Прошлый опыт подскажет, чего Вам не додали в онкологическом диспансере, а если внимание персонала онкологического центра к деталям покажется избыточным, знайте, что Вы просто ещё не привыкли к правильному терапевтическому сотрудничеству и оптимальному взаимодействию
Когда РХПГ дополняется стентированием?
Стентирование — установка трубчатого проводника в сдавленный сосуд или проток. При некоторых патологических состояниях возможно нарушение оттока желчи или панкреатического секрета вследствие уменьшения диаметра общего желчного или панкреатического протоков.
Стентирование требуется и при нарушении проходимости места соединения обеих протоков в форме ампулы перед большим дуоденальным сосочком, расположенным в двенадцатиперстной кишке, то есть в выходном отделе желудка.
Основная причина нарушения оттока секретов — сдавление протока с развитием желтухи при следующих заболеваниях:
- новообразования слизистой протоков или поджелудочной железы;
- рак слизистой дуоденального сосочка или двенадцатиперстной кишки;
- опухолевое поражение лимфатических узлов связки между печенью и двенадцатиперстной кишкой;
- послеоперационная деформация протоков или дуоденального сосочка рубцами с формированием стриктуры;
- образование в желчном пузыре камней, вклинивающихся в общий желчный проток;
- доброкачественные процессы поджелудочной, включая панкреатические кисты и панкреатит;
- отдалённые последствия удаления желчного пузыря — постхолецистэктомный синдром.
Диаметр выводных протоков небольшой, для блокировки достаточно крошечной опухоли или камешка. Последствия нарушения оттока глобальны из-за поступления желчных кислот в кровь. Желтуха — это не только окрашивание кожи и слизистых, но и выраженная интоксикация с нарушением работы всех органов.
Стентирование позволяет предотвратить дальнейшее всасывание желчных кислот в кровь с развитием желтухи, что благоприятно сказывается на состоянии пациента.
Что показывает фиброларингоскопия?
Изображение, передаваемое с видеокамеры на монитор, многократно увеличивается. Это дает возможность:
- обнаружить папилломы, наросты, полипы и другие доброкачественные новообразования гортани,
- выявить злокачественные опухоли, оценить их размеры, выяснить локализацию,
- оценить просвет гортани,
- изучить работу голосовых связок,
- выяснить причину кровотечений,
- исследовать абсцесс гортани,
- диагностировать ожог (химический, термальный),
- обнаружить спайки, травмы голосовых связок,
- установить причину потери, слабости голоса, охриплости,
- найти инородное тело в гортани.
Фиброларингоскопия применяется не только при опухолевых заболеваниях и подозрениях на них, но также при диагностике ларингита.
Показания
Главное показание к проведению гистологического исследования — подозрение на злокачественную опухоль. Трансформация нормальной клетки в раковую начинается с нарушений на молекулярном уровне. Происходят определенные мутации в генах, из-за этого меняется структура соответствующих белков, или они начинают вырабатываться в слишком большом количестве. Как следствие, изменяется внешний вид клеток, архитектоника (структура) ткани. Эти изменения можно обнаружить, изучая ткань под микроскопом. Гистологическое исследование помогает установить окончательный диагноз, определить гистологический тип злокачественной опухоли, стадию заболевания и назначить правильное лечение.
Кроме онкологических заболеваний, гистологические исследования помогают в диагностике следующих патологий:
- доброкачественные новообразования, предраковые состояния;
- заболевания печени, например, цирроз;
- язвенная болезнь желудка, двенадцатиперстной кишки;
- заболевания почек;
- некоторые инфекционные, воспалительные процессы;
- аутоиммунные патологии, системные васкулиты, заболевания соединительной ткани;
- после трансплантации органов гистологическое исследование помогает разобраться, не началось ли отторжение, не рецидивировало ли заболевание.
При многих заболеваниях гистологические исследования помогают не только правильно установить диагноз, но и проконтролировать эффективность лечения, когда оно уже проводится.
МРТ с контрастом
В случае, если необходимо получить максимально точное изображение, назначают холангиографию с применением контрастного вещества. Это состав на основе гадолиния, который безопасен для организма человека и выводится из него в течение нескольких часов после проведения исследования. Принцип действия контрастного вещества заключает в том, что оно имеет способность накапливаться в областях интенсивного кровоснабжения, наличие которых является индикатором воспалительных процессов и изменений структуры ткани. Контраст обеспечивает чёткую визуализацию очаговых поражений печени, позволяет оценить их количество, размер и локализацию. Он также предоставляет информацию о характеристиках и классификации поражений печени, что также оказывает положительное влияние на точность диагноза.
Противопоказания
Метод исследования является довольно сложным и сопряжен с некоторыми рисками. В связи с этим его назначают не всем пациентам. Запрещено применять ЭРХПГ при повышенной чувствительности к йоду, так как контраст, вводимый в протоки, имеет в составе это вещество.
Выполнение исследования при остром панкреатите усиливает прогрессирование патологического процесса и ведет к развитию осложнений.
При остром холангите введение контрастного вещества в желчные пути ведет к выраженному отеку тканей и к нарушению оттока желчи.
Если у пациента нарушено функционирование свертывающей системы крови, ему также противопоказана процедура, так как эндоскоп может повредить слизистую оболочку ЖКТ, что приведет к внутреннему кровотечению.
Запрещено применять ЭРХПГ при декомпенсированных состояниях ССС. Связано это с тем, что наркоз, использующийся при обследовании, дает определенную нагрузку на сердечную мышцу, что ведет к обострению процесса.
Ограничения, связанные с техникой проведения, – нарушение проходимости верхних отделов ЖКТ. Если имеются врожденные аномалии, например, патологические сужения пищевода, эндоскоп не сможет через них пройти.