Дисфункция билиарного тракта
Содержание:
- Профилактика и рекомендации по стилю жизни
- Чем опасна ДЖВП?
- Примерное меню при воспалении желчного пузыря
- Стадии желчнокаменной болезни
- Холестаз при беременности
- Диагностика
- Чем может быть вызван застой желчи?
- Диагностирование внутрипузырного и внутрипеченочного холестаза
- Причины заболевания
- Причины патологии
- Серьезные проявления желчнокаменной болезни
- Как улучшить отток желчи?
- Заболевания кишечника:
- Методы диагностики желчнокаменной болезни
- Лечение народными средствами
Профилактика и рекомендации по стилю жизни
- Соблюдение режима, диеты: прием пищи каждые 3-4 часа, исключать длительные периоды голодания, выпивать достаточное количество жидкости за сутки. Составить правильную программу питания поможет врач диетолог.
- Исключить жирные и жареные блюда, копченые продукты, крепкий алкоголь.
- Включить в рацион пищевые волокна.
- Ведение активного образа жизни, занятия физкультурой.
- Привести индекс массы тела к нормальному значению.
- Не сбрасывать быстро вес, делать это постепенно.
- По возможности исключить прием препаратов, способствующих камнеобразованию (оральные контрацептивы, антибиотики, фибраты).
- При наличии сахарного диабета стараться удерживать его в стадии компенсации.
Чем опасна ДЖВП?
Болезнь не несет прямой угрозы для жизни, но способна значительно ухудшить состояние здоровья. Из-за нарушения пищеварения организм испытывает нехватку питательных веществ, витаминов. У пациента с дискинезией повышается риск развития мочекаменной и желчекаменной болезни, полиартрита. Застой желчи вреден для желчного пузыря. На фоне ДЖВП развивается холецистит, могут образовываться камни, нарушается работа поджелудочной железы, которая связана с желчным пузырем протоком.
Болевые ощущения, чувство тяжести доставляют немало хлопот, мешают нормальной работоспособности и отдыху.
Примерное меню при воспалении желчного пузыря
Большинство пациентов с холециститом по поводу диеты чаще всего обращаются к диетологу. Но, изучив список разрешенных и запрещенных продуктов, можно самостоятельно составить примерное меню при воспалении желчного пузыря.
Следует только учитывать, что за один прием следует принимать не больше 700 г пищи, а суточный рацион не должен превышать 3500 г.
В суточном меню 80-95 г должны составлять протеины, 70-80 г — жиры, и 300-350 г —углеводы
Также внимание следует обращать на калории.. Примерное меню при воспалении желчного пузыря может быть следующим:
Примерное меню при воспалении желчного пузыря может быть следующим:
- На первый завтрак можно приготовить овсяную кашу с сухофруктами, зеленый чай.
- На второй завтрак можно скушать галетное печенье с фруктово-ягодным фрешем.
- Обед может включать овощной суп-пюре, паровые куриные котлеты, отварной рис и компот.
- На полдник можно выпить стакан отвара из шиповника и съесть запеченное яблоко.
- Для ужина хорошо подойдет отварная рыба, картофельное пюре, стакан киселя.
- За 2-3 часа до сна можно выпить стакан кефира, или нежирного йогурта.
Стадии желчнокаменной болезни
I Стадия — начальная или предкаменная
На этой стадии можно выявить густую неоднородную желчь в желчном пузыре, формирование билиарного сладжа, наличие замазкообразной желчи, сочетание замазкообразной желчи с микролитами.
Если приступить к лечению
Возникает возможность нормализации реологических свойств желчи. Можно воспрепятствовать процессу камнеобразования и дальнейшего развития болезни.
Пациентам с выявленной I стадией показана консультация врача гастроэнтеролога-гепатолога:
- для определения тактики лечения
- для контроля свойств желчи, функций желчного пузыря и желчевыводящей системы
II Стадия — формирование желчных камней
На этой стадии в ходе обследования выявляется наличие желчных камней:
- в желчном пузыре, в общем желчном протоке, в печеночных протоках
- по количеству конкрементов: одиночные, множественные
- по составу: холестериновые, пигментные, смешанные
Определяется клиническая картина — в какой форме проявляется заболевание:
- латентное (скрытое) течение заболевания
- болевая форма с типичными желчными коликами
- диспепсическая форма (пациент жалуется на ощущение тяжести или чувство распирания в области правого подреберья)
- желчнокаменная болезнь протекает под маской других заболеваний
Если приступить к лечению
Возникает возможность растворить холестериновые камни, не прибегая к оперативному вмешательству. Можно предотвратить осложнения.
Пациентам показана консультация врача гастроэнтеролога-гепатолога для назначения лечения.
При наличии показаний врач гастороэнтеролог-гепатолог назначит совместную консультацию с хирургом для определения дальнейшей тактики лечения.
III Стадия — хронический рецидивирующий калькулезный холецистит
При частых обострениях заболевания показана совместная консультация врача хирурга и гастроэнтеролога-гепатолога для решения вопроса об оперативном лечении и специальной подготовки к операции.
Холестаз при беременности
Из-за чего появляется внутрипеченочный холестаз у беременных не ясно. Имеется ряд теорий, по которым выделяют основные группы причин:
- повышена чувствительность к половым гормонам клеток печени, обусловленная генетической расположенностью;
- нарушен нормальный синтез ферментов, обеспечивающих транспортировку желчи из клеток по протокам;
- синтез желчных кислот нарушен с рождения из-за дефицита определенных ферментов. Данное расстройство может вызвать формирование нетипичных желчных кислот.
Основные изменения у беременных при синдроме:
- количество желчных компонентов в крови повышено;
- уровень секрета в двенадцатиперстной кишке снижен;
- со стороны желчи проявляется воздействие на гепатоциты и билиарные канальцы.
Лечение беременных осложняется их пикантным положением, поэтому применяют для уменьшения симптоматики нетрадиционные методы лечения, такие как маски из овсяных хлопьев, отвар ромашки. Можно использовать даже холодную воду, она облегчает состояние из-за замедления кровотока, поэтому стремление чесаться уменьшается. Рекомендован сон в прохладном помещении, а также соблюдение диеты.
Детский холестаз
Причинами детского холестаза могут быть нарушения метаболизма с рождения, последствия после вирусных заболеваний, сердечно-сосудистая недостаточность, опухоли поджелудочной железы злокачественного характера, паразитарные поражения, генетическая предрасположенность, склерозирующий холангит.
Проявление холестатического синдрома у детей, зависит от возраста, в котором проявилось заболевание и особенностей организма. Лечить болезнь следует после того, как устранена первопричина болезни. К примеру, если застой желчи вызван злокачественным новообразованием, то бороться нужно сначала с опухолью, а потом с симптомами синдрома. Терапия ребенка проходит комплексно: дополнением к лекарственным препаратам могут быть назначены витамины А, Е, D, К, а также желчегонные препараты.
Часто одними лекарствами холестаз у этой группы больных не вылечить, тогда проводят хирургическую операцию, которая направлена на удаление камней, дренирование закупоренных протоков. Опасность холестаза в том, что он развивается у детей в скрытой форме. Чтобы избежать осложнений и тяжелой формы состояния, нужно своевременно начинать лечиться.
Диагностика
При поступлении пациента в отделение реанимации и интенсивной терапии клиники «Медицина 24/7» с острым холециститом в тяжелом состоянии принимаются срочные меры для спасения жизни, предотвращения или устранения осложнений.
После этого проводится комплексная диагностика, чтобы определить программу стационарного лечения.
При удовлетворительном состоянии пациента диагностика проводится до начала лечения.
Заболевание нужно дифференцировать от острого аппендицита, панкреатита, обострения язвы желудка и 12-перстной кишки, гепатита, кишечной непроходимости и ряда других заболеваний со схожей симптоматикой.
Опрос и осмотр
На первичном приеме врач клиники «Медицина 24/7» подробно расспрашивает пациента о симптомах, изучает историю болезни (анамнез), обращая внимание на сопутствующие заболевания, медикаментозную (гормональную) терапию. При внешнем осмотре врач обращает внимание на индекс массы тела, а также на такие симптомы как желтушность кожи, склер глаз
При внешнем осмотре врач обращает внимание на индекс массы тела, а также на такие симптомы как желтушность кожи, склер глаз. Далее он проводит пальпацию
На калькулезный острый холецистит указывают болезненность при нажатии и мышечное напряжение в области правого подреберья, боль при простукивании брюшной стенки, при надавливании на мышцу горла справа, при пальпации мечевидного отростка грудины
Далее он проводит пальпацию. На калькулезный острый холецистит указывают болезненность при нажатии и мышечное напряжение в области правого подреберья, боль при простукивании брюшной стенки, при надавливании на мышцу горла справа, при пальпации мечевидного отростка грудины.
Это начальная диагностика. Установив предварительный диагноз, врач назначает комплекс дальнейших обследований.
Лабораторная диагностика
Предварительный диагноз подтверждают лабораторные обследования, которые включают общий анализ мочи, общий и биохимический анализы крови, СОЭ, анализы на билирубин, креатинин, щелочную фосфатазу, ферменты АЛТ, АСТ, трансаминазы, уровень глюкозы, амилазы крови.
УЗИ
Диагноз подтверждает УЗИ. Ультразвуковое исследование желчного пузыря и других органов гепатобилиарной системы позволяет обнаружить наличие конкрементов и воспаления. На воспалительный процесс указывает также утолщение пузырной стенки (не менее чем на 3- 4 мм).
Калькулезный острый холецистит вызывает увеличение размеров желчного пузыря, продольное и поперечное. Это хорошо заметно при УЗИ.
Рентгенография
Обычная рентгенография мало информативна в случае калькулезного холецистита. В клинике «Медицина 24/7» для диагностики заболевания используется более современный метод — эндоскопическая ретроградная холангиопанкреатография (ЭРХПГ).
Этот метод сочетает эндоскопическое исследование с контрастной рентгенографией. Через пищевод и желудок в 12-перстную кишку вводится эндоскоп — миниатюрный аппарат, оснащенный видеокамерой с подсветкой.
Изображение с камеры поступает на монитор. Врач подводит эндоскоп к фатерову сосочку в 12-перстной кишке и через него вводит контрастное вещество в холедох. После этого делается рентгеновский снимок, который показывает место и причину закупорки желчного протока.
Во время ЭРХПГ обследуются также протоки поджелудочной железы, поскольку калькулезный острый холецистит нередко провоцирует развитие реактивного панкреатита.
КТ, МРТ
Магнитно-резонансная томография, компьютерная томография дают дополнительную информацию, помогают детально исследовать стенки желчного пузыря, отек, выпот, отторжение слизистой оболочки, состояние окружающих тканей.
Чем может быть вызван застой желчи?
Существует две основные причины застоя желчи или холестаза.
Он наблюдается при:
- закупоривании желчных протоков;
- заболеваниях печени, при которых нарушается процесс желчеобразования.
В медицинской практике часто встречаются случаи, когда холестаз провоцируется сразу двум причинами, так как болезни печени нередко сопровождаются закупориванием желчных протоков.
Среди самых распространенных патологий, которые приводят к застоям желчи, специалисты выделяют следующие:
- аутоиммунные заболевания;
- дискинезия желчевыводящих путей;
- образование камней в желчном пузыре;
- воспалительные процессы в кишечнике;
- бактериальные или вирусные инфекции;
- инфицирование желчных протоков, в особенности при токсоплазмозе.
Важно!
Диагностирование внутрипузырного и внутрипеченочного холестаза
СМИ, интернет не должны стать источниками лечения заболевания. Только специальные методы диагностики выявляют патологию, а компетентные специалисты назначают необходимое лечение.
Пациента физикально (внешне) осматривает врач. На этом этапе могут быть выявлены ссадины, сыпь, покраснения, расчесывания, желтушный цвет кожи.
Обследование пациентов продолжается с целью выявить внепеченочный «хирургический» холестаз. Он может казаться по симптомам, на первый взгляд, внутрипеченочным.
Если выявлено увеличение объёма протоков, назначают холангиографию, иначе диагностирование обозначено клинической картиной. К примеру, если подозревают наличие камней, то выполняют ЭРХПГ. Когда по этому исследованию камни не обнаруживают, могут направить на биопсию печени, но до этого врач устанавливает отсутствие внепеченочного типа.
Причины заболевания
- Женский пол. Калькулезный острый холецистит чаще развивается у женщин. Это связано с гормональным фоном, а именно с женскими гормонами — эстрогенами. Эти гормоны защищают стенки сосудов от атеросклероза, но одновременно делают уязвимым желчный пузырь. Избыточный холестерин должен где-то откладываться. И если эстрогены мешают ему отложиться в стенках сосудов, этот процесс происходит в просвете желчного пузыря.
- Неправильное питание. Одним из главных факторов образования желчных камней и развития калькулезного холецистита служит повышенный уровень холестерина из-за неправильного питания (обычно на фоне избыточного веса).
- Пожилой возраст. Еще один фактор риска — возраст. Заболеваемость желчекаменной болезнью и калькулезным холециститом имеет возрастную зависимость. После 60 лет холелитиазом в той или иной степени страдает до 70% всех людей. Далеко не во всех случаях холедохолитиаз приводит к воспалению желчного пузыря. Тем не менее, возрастной фактор играет в развитии заболевания существенную роль.
Развитие калькулезного холецистита бывает спровоцировано длительным приемом гормональных препаратов, циррозом печени, сахарным диабетом. Существенную роль играет наследственный фактор (семейный анамнез).
По какой бы причине ни возник застой желчи, это создает условия для развития инфекции. Обычно это бактериальная микрофлора — кишечная, синегнойная палочки или стафилококки, которые поступают в желчный пузырь лимфогенным, гематогенным путем или напрямую из печени, 12-перстной кишки. Эти бактерии вызывают развитие воспаления.
Причины патологии
Развиться заболевание может по разным причинам. Внутрипеченочная форма холестаза проявляется меньшим током поступления желчи в двенадцатиперстную кишку. Это может возникнуть из-за гепатоцеллюлярной патологии. Если повреждены канальцы при поражении внутрипеченочного междолькового протока, то синдром называется каналикулярный, а также экстралобулярный дуктулярный холестаз, а если разрушаются гепатоциты, то гепатоцеллюлярным.
Вирусы, медицинские препараты, алкоголь, токсическое воздействие затрудняют нормальную работу печени. Каналикулярный холестаз с гепатоцеллюлярным могут быть вызваны любыми формами повреждения печени, а также при нарушенном метаболизме и проблемах сердца. Этиология интролобулярного холестаза в сбоях функционирования каникулярной, базолатеральной мембран. Если повреждена эпителия желчного протока, осложнена проходимость, нарушены состав желчи, метаболизм кислот, то развитие получает дуктулярный холестаз.
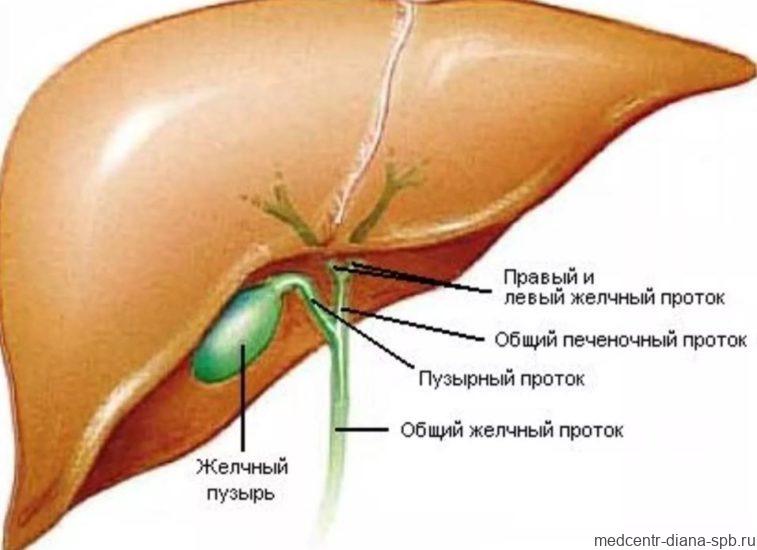
Внутрипеченочный холестаз может появиться вследствие таких факторов, как дуктопения, гипоплазия внепеченочных и внутрипеченочных протоков, синдрома Аладжилля, инфекции, вирусов, воздействия препарата Тиабендазол, болезней муковисцидоз, саркоидоз, истиоцитоз Х, реакции сопряженной с отторжением трансплантата, холангиокарцинома, гепатита, аутоиммунного дефицита А1-антитрипсина, холангита, амилоидоза, застойной печени, нарушения кровообращения, тромбоза печеночных вен.
Внепеченочный холестаз начинает проявляться при противодействии положительному действию главных внутрипеченочных, внепеченочных магистралей протоков. Одной из частых причин становится нахождение в приведенных протоках желчи камней.
Внутрипузырный холестаз (мягкий хронический) может возникнуть при хронической форме некалькулезного холецистита, когда происходит уменьшение деятельности желчного пузыря – формируется несбалансированный состав желчи.
Серьезные проявления желчнокаменной болезни
Это могут быть сильные боли в верхних отделах живота, которые сопровождаются тошнотой и рвотой, не приносящей облегчения (желчная или печеночная колика).
К вышеописанным симптомам могут добавиться: желтуха (слизистые и кожные покровы окрашиваются в желтый цвет), зуд, смена цвета мочи на более темный, осветление кала (закупорка камнем общего желчного протока — самое распространенное осложнение желчной колики)
Если Вы испытываете эти симптомы, можно с высокой вероятностью предположить: желчнокаменная болезнь на запущенной стадии.
Описанные осложнения требуют оперативного вмешательства, т.к. приводят к летальному исходу.
К сожалению, некоторые негативные последствия заболевания останутся на всю жизнь — даже, если Вам окажут самую высококачественную медицинскую помощь. После проведения операции по удалению желчного пузыря (холецистэктомии) примерно у половины пациентов отмечается сохранении боли, тошноты и других неприятных симптомов. Это состояние называется постхолецистэктомический синдром (ПХЭС), найти причину развития которого — задача гастроэнтеролога и врача ультразвуковой диагностики. Для решения этой задачи применяется УЗ-метод — динамическая эхо-холедохография (УЗИ желчных протоков).
Осложнения желчнокаменной болезни
Часто больные знают о том, что у них в желчном пузыре есть камни. Однако, если камни не проявляются какими-либо симптомами, либо эти симптомы появляются редко и не влияют на качество жизни, больные предпочитают не обращать на это внимания.
Если не обращать на это внимания, первый же приступ желчной колики может привести к очень серьезным осложнениям:
- Механическая желтуха — камни из желчного пузыря попадают в протоки и препятствуют поступлению желчи в двенадцатиперстную кишку. Сопровождается острыми, мучительными болями в верхних отделах живота, пожелтением глаз и кожных покровов, потемнением мочи, осветлением кала. Это состояние опасно тем, что возникает застой желчи в системе внутрипеченочных и внепеченочных желчевыводящих протоках. На этом фоне поражается печень, и начинают разрушаться ее клетки (развивается гепатит). Если застой желчи продолжается в течение длительного времени, то это приводит к нарушению функции печени и впоследствии к печеночной недостаточности.
- Холедохолитиаз — образование камней в желчевыводящих протоках или попадание их в протоки из желчного пузыря. Часто встречающееся осложнение, сопровождается усилением болевого синдрома, тошнотой, рвотой, не приносящей облегчения.
Желчная колика сопровождается состоянием:
- Билиарный панкреатит. Проток поджелудочной железы, по которому идет выделение ферментов, соединяется с общим желчным протоком и они вместе, через одно отверстие (большой дуоденальный сосочек), впадают в двенадцатиперстную кишку. Попадание камней в общий желчный проток ниже уровня впадения панкреатического протока сопровождается возникновением воспаления поджелудочной железы.
- Стенозирующий паппилит. Это рубцовое сужение большого дуоденального сосочка, чаще всего возникающее на фоне его травматизации мелкими камнями, проходящими через него. Развитие такого осложнения сопровождается выраженной симптоматикой: частыми болевыми приступами, возможно развитие желтухи, панкреатита, воспаления желчного пузыря и желчных протоков.
- Холангит. Это воспаление общего желчного протока. При этом ко всей вышеописанной симптоматике присоединяется интоксикация и лихорадка.
- Холецистит. Воспаление желчного пузыря. Наиболее часто возникающее осложнение. Сопровождается острыми болями, тошнотой, рвотой, лихорадкой, интоксикацией
Как улучшить отток желчи?
Чтобы улучшить отток желчи, следует обратить внимание на питание и образ жизни, а также освоить технику диафрагмального дыхания
Продукты питания
Вводим в рацион здоровые жиры
Простейший путь к усилению оттока желчи – это употребление здоровых жиров. Они обладают свойством стимулировать производство и вывод секрета. В рацион питания надо включить жирные сорта рыбы, авокадо и орехи.
Важно!
Не пренебрегаем полиненасыщенными жирными кислотами
Полезное свойство полиненасыщенных жирных кислот заключается в том, что они уменьшают содержание холестерина в организме и активизируют выработку желчи, одновременно улучшая ее отток и защищая желчный пузырь от появления холестериновых камней.
Продукты, которые считаются рекордсменами по количеству полиненасыщенных жиров в составе:
- грецкий орех;
- различные виды растительных масел – оливковое, кукурузное, рапсовое, соевое;
- семечки подсолнечника;
- рыба, в особенности лосось, тунец, форель, скумбрия, сельдь.
Пьем козье молоко
Ученые установили, что, выпив стакан козьего молока (200 мл), человек в течение 40 минут может опорожнить содержимое желчного пузыря наполовину.
Добавляем в блюда сельдерей, лук и чеснок
Перечисленные растительные продукты обладают способность активизировать процесс производства желчи в печени. К тому же в чесноке и луке присутствуют вещества, которые предупреждают образование камней в желчном пузыре.
Изменение образа жизни
Освобождаем печень от лишних нагрузок
В функции печени входит расщепление избыточного количества молочной кислоты. Эта нагрузка достаточно велика. Чтобы ее снять, стоит отказаться от тех напитков и продуктов, употребление которых приводит к увеличению содержания молочной кислоты в организме.
К таковым относятся:
- сахар;
- алкогольные напитки;
- кофе;
- любые продукты питания с высокой степенью переработки.
Следим за количеством выпитой воды
Значительная доля в составе желчи принадлежит воде. Поэтому, когда организм испытывает нехватку жидкости, это обязательно отражается на секреции желчи. Она ухудшается. Способ предотвратить данный процесс прост – взрослому человеку необходимо выпивать как минимум 2 литра чистой воды в день. Особенно полезно пить ее по утрам, до приема пищи.
Убираем из рациона полуфабрикаты и сладости
Употребление большого количества сладкого и полуфабрикатов грозит заболеваниями желчного пузыря и холестазом
Если симптомы нарушения оттока желчи проявились, важно немедленно отказаться от перечисленных продуктов и обратиться за медицинской помощью
Сохраняем спокойствие
Когда человек пребывает в состоянии стресса, в его крови растет уровень гормона кортизола, адреналина и оксида азота. Эти соединения сильно нагружают печень, которая должна вывести их из организма. А поскольку выход кортизола и оксида азота происходит вместе с желчью, стресс может привести к тому, что вещества начнут накапливаться
Поэтому важно беречь себя от стрессов, вовремя снимать их
Практикуем интервальное голодание
Для интервального голодания характерен большой промежуток времени, в течение которого человек не принимает пищу. Например, если завтрак проходит в 9 часов утра, а ужин – в 17 часов дня, то до следующего утра у организма остается 16 часов, чтобы отдохнуть от еды.
Активная секреция желчи в печени и накопление жидкости в желчном пузыре происходят между приемами пищи. Устраивая пищеварительной системе продолжительный отдых, можно дать желчному пузырю возможность накопить достаточный объем желчи в нормальной концентрации.
Стимулирование выработки желчи с помощью диафрагмального дыхания
Печень у человека находится вблизи диафрагмы, чуть ниже ее уровня. Для большинства современных людей характерен поверхностный тип дыхания, когда диафрагма задействуется слабо.
При дыхании животом диафрагма работает более активно, воздействуя на желчный пузырь и печень. Такой массаж позволяет стимулировать секрецию желчи и вывод токсинов.
Техника диафрагмального дыхания или дыхания животом, проста. Делая вдох, надо надуть живот, а на выдохе – расслабить его. Грудная клетка при этом не расширяется.
Интересный факт!
Заболевания кишечника:
Хронический энтерит (еюнит, илеит)
Хроническое воспалительное заболевание тонкого кишечника. Хронический энтерит проявляется ощущением давления, распирания и вздутия живота, урчанием, переливаниями в животе, частым (до 15-20 раз в сутки) кашицеобразным, с непереваренными частицами пищи, стулом. После акта дефекации может возникать резкая слабость, сопровождающаяся холодным потом и дрожанием рук. Обострения хронического энтерита может вызвать острая пища, переедание, молочные продукты. Диспепсия сопровождается снижением массы тела, общей слабостью, недомоганием, обезвоживанием организма, сухостью кожных покровов.
Болезнь Крона
Хроническое воспалительное заболевание неизвестной этиологии, затрагивающее все отделы и слои пищеварительного тракта. Из кишечных симптомов характеризуется резкой болью в животе, поносом с примесью слизи (часто и крови), метеоризмом, тошнотой, рвотой. У пациента повышается температура тела, развивается слабость, усталость; наблюдается потеря аппетита и веса. Возможно поражение других органов и систем с развитием кератита, стоматита, холангита, цирроза печени, цистита, пиелонефрита и др. осложнений.
Болезнь Уиппла
Редкое системное заболевание, встречающееся у лиц среднего и пожилого возраста и характеризующееся преимущественным поражением тонкой кишки и нарушением всасывания жиров. Заболевание начинается незаметно и постепенно, с умеренных поносов, но затем быстро прогрессирует. Развивается общее истощение, слабость; может наблюдаться сухой кашель с повышением температуры тела. Стул обильный, светлый, пенистый; отмечаются коликоподобные боли в животе.
Хронический колит
Хроническое воспалительное поражение толстой кишки, являющееся одним из наиболее частых заболеваний системы пищеварения. Основным симптомом является нарушение стула: поносы от 3 до 15 раз в сутки или запоры; часто поносы и запоры чередуются. Характерным является симптом недостаточного опорожнения кишечника. Часто проявляется тупыми болями в животе с локализацией в боковых или нижних отделах, усиливающимися после еды и перед дефекацией. Больные жалуются на потерю аппетита, метеоризм, тошноту, отрыжку, чувство горечи во рту, урчание в животе.
Неспецифический язвенный колит
Хроническое заболевание, характеризующееся воспалительным процессом с развитием кровоизлияний, язв и гноеобразованием в толстом кишечнике, протекающее с периодами обострений и ремиссии. Больные предъявляют жалобы на боли в животе и диарею с примесью кровянистой слизи, гноя или чистой крови. Острое течение сопровождается лихорадкой. Наблюдается похудание, обезвоживание организма, бледность кожных покровов, слабость, недомогание.
Дискинезия кишечника
Функциональное заболевание, связанное с нарушением моторной функции кишечника. Заболевание часто начинается в возрасте около 30 лет. Симптомы: вздутие живота, болезненная дефекация, слизь в кале и чувство неполного опорожнения кишечника. Боль в животе может изменяться от ощущения легкого дискомфорта до режущей и распирающей; распространяется по всему животу или в разное время возникает в различных областях живота; усиливается после приема пищи. Расстройство стула может проявляться в виде поноса или запора. Отмечается изжога, метеоризм (особенно после еды), боль в области спины, слабость, головокружение, сердцебиение, учащенное мочеиспускание.
Методы диагностики желчнокаменной болезни
При появлении первых признаков дискомфорта в правом подреберье следует обратиться к врачу-гастроэнтерологу. Необходимо будет пройти обследование, включающие лабораторные и инструментальные исследования.
Общий анализ крови
При желчнокаменной болезни внимание обращается, прежде всего, на такие показатели общего анализа крови, как количество нейтрофилов в крови и СОЭ. Повышение количества нейтрофилов (нейтрофильный лейкоцитоз) и СОЭ говорит о развитии воспалительного процесса (остром холецистите).. Биохимический анализ крови
Биохимический анализ крови
Биохимический анализ крови используется для оценки состояния печени (такие показатели, как АЛТ, АСТ, билирубин, белок, щелочная фосфатаза, СРБ)
При желчнокаменной болезни это важно, так как камень может перекрыть желчный проток и вызвать холестаз (застой желчи), что может привести к повреждению печени.. Общий анализ мочи
Общий анализ мочи
Наиболее важным показателем общего анализа мочи при желчнокаменной болезни является билирубин.
УЗИ органов брюшной полости
УЗИ органов брюшной полости и, в частности, желчного пузыря позволяет обнаружить камни в желчном пузыре и пузырном протоке (их размер и расположение). Камни в общем жёлчном потоке с помощью УЗИ удаётся разглядеть не всегда. Исследование также способно выявить воспаление или деструкцию стенок желчного пузыря, расширение внутри- и внепечёночных жёлчных протоков. УЗИ является базовым методом диагностики ЖКБ (желчнокаменной болезни).
Эндоскопическая ретроградная холангиопанкреатография
В некоторых случаях данных УЗИ недостаточно (например, если есть основания предполагать наличие камней в общем жёлчном протоке). И тогда требуются дополнительные инструментальные исследования. Для уточнения диагноза часто применяется метод эндоскопической ретроградной холангиопанкреатографии (ЭРХПГ), предполагающий введение рентгенконтрастного вещества во внепечёночные жёлчные протоки с помощью эндоскопического оборудования. Далее проводится рентгенографическое исследование, выявляющее камни.
Магнитно-резонансная томография (МРТ)
В настоящее время всё большее применение находит МРТ-холангиография, информативность которой сравнима с ЭРХПГ.
МРТ-холангиография является неинвазивным методом. Введения контрастного вещества не требуется. Метод позволяет получать компьютерную реконструкцию трехмерного изображения желчных путей.
Чтобы точно продиагностировать заболевание, запишитесь на прием к специалистам сети «Семейный доктор».
Лечение народными средствами
После консультации с врачом, для снятия воспалительных процессов можно прибегнуть к народной медицине:
- Рецепт напитка из березовых листьев: небольшое количество листьев залить 0,5 л кипяченой воды, 10 минут кипятить на огне. Принимать можно до трех раз в день по 100 мл. Нельзя пить детям, беременным, людям с острой печеночной недостаточностью.
- Травяной отвар. Способ приготовления: в равных долях Зверобой, кукурузные рыльца, цветки Бессмертника залить кипятком, 30 мин. кипятить на огне. После процеживания, отвар принимать по 25 мл до трех раз в день за полчаса до еды. Противопоказано применение более двух недель, а также при повышенной кислотности и проблемах с желудком.
- Крапиву и шиповник 10 г и 20 г, соответственно залить 200 мл кипяченой воды, настаивать около часа. Принимать два раза в сутки не больше двух недель. Нельзя применять при тромбозах, варикозах, а также индивидуальной непереносимости.
- Рецепт масляного средства: 1 ст.л. меда смешать с 3 каплями масла мяты. Применение: 3 раза в сутки, не более 4 недель. Противопоказания: мужчинам от 50 лет, при индивидуальной непереносимости, детям, беременным и в период лактации.
- Лимонное масло можно добавить в напитки по 1 капле. Применяется: до 2 раз за день не более 4 недель. Противопоказания: аллергия, детский возраст, беременность.
- Свекольный салат. Принимают четыре раза в день по 1 ст. л. Ограничения в применении при болезнях желудка.
Народные методы используют только с разрешения врача.