Астенозооспермия — что это значит и подробно о лечении
Содержание:
- Как правильно сдавать эякулят?
- Либеральные критерии оценки морфологии сперматозоидов
- Тест по Крюгеру: внедрение в практику
- Правила подготовки к спермограмме
- Этиология аспермии с отсутствием сперматозоидов в эякуляте
- Процесс оплодотворения
- Что представляет собой сперматозоид?
- Качество спермы
- Сперматогенез начинается в головном мозге
- Строение сперматозоида
- Можно ли удлинить жизнеспособность гаметы?
- Лечение тератозооспермии
- Медицинские препараты, повышающие активность сперматозоидов
- ММП и емкость
- Характеристики
- Существование вне организма
- Движение и подвижность
- Как определяется подвижность сперматозоидов
- Характеристика эякулята
- Движение сперматозоидов человека
Как правильно сдавать эякулят?
Для того чтобы получить достоверные результаты анализа спермограммы, мужчина перед сдачей материала должен соблюдать некоторые рекомендации:
- За неделю, а еще лучше за десять дней нужно полностью отказаться от алкоголя.
- В течение 2-3 дней перед сдачей анализа воздержаться от секса и мастурбации.
- Накануне противопоказаны интенсивные физические нагрузки, психоэмоциональное перенапряжение.
- Ночью перед сдачей спермограммы нужно хорошо выспаться.
- В течение 2,5 месяцев следует воздержаться от посещения бань, саун и других тепловых процедур.
- Непосредственно перед сдачей анализа нужно помочиться, чтобы очистить мочеиспускательный канал, помыть с мылом руки, половые органы.
Либеральные критерии оценки морфологии сперматозоидов
За последние 70 лет было разработано несколько классификаций для оценки морфологии сперматозоидов.
Ранние вклады, подчеркивающие важность морфологии сперматозоидов, были сделаны в начале 1930-х. Дальнейшая история оценки морфологии разделяется на два этапа: ранний либеральный подход (50-е годы) и строгий (тигербергский) подход (Menkveld, Kruger)
В раннем подходе, описанном Маклауд и Голд, представлены очевидные отклонения в строении головок сперматозоидов. Все сперматозоиды без четко определенных дефектов считались нормальными.
Чтобы добиться лучшей стандартизации, Элиассон в 1971 году сделал акцент на важности размера сперматозоидов. Также он классифицировал аномалии сперматозоидов на три группы: аномалии головки, средней части и хвосты
Нормальная голова должна была быть правильной овальной формы.
Однако сперматозоиды встречаются в почти бесконечном разнообразии форм, и хотя были приведены стандарты для размеров «нормальной» головки сперматозоидов человека, ни биологических, ни клинических основ для этих «нормальных значений» не было.
Тест по Крюгеру: внедрение в практику
В 1987 Крюгером и коллегами было проведено следующее исследование. На основании новых строгих критериев оценки нормальной морфологии сперматозоидов пациенты были разделены на 2 группы. В I группе (25 пациентов) нормальная морфология сперматозоидов составляла менее 14%, а во II группе (71 пациент) нормальная морфология сперматозоидов превышала 14%. Частота оплодотворения (на ооцит) составили в среднем 48% в группе I и 87% в группе II. Процент беременностей составил 4,5% и 18,4%. Это исследование демонстрирует ценность анализа морфологии сперматозоидов с использованием критериев, рекомендуемых с точки зрения прогнозирования оплодотворения и, возможно, исхода беременности.
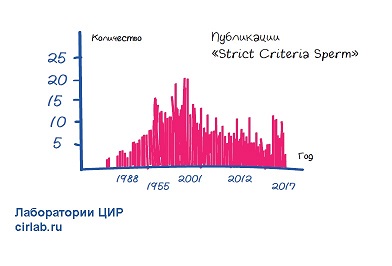
После первых статей каждый год появлялось в среднем 15 статей про использование строгих критериев.
В материале 1999 Крюгер пишет: «Оценка спермморфологии по строгим критериям является простым, экономически эффективным методом и может использоваться для повседневного использования клиницистами для принятия обоснованных клинических решений».
В 1994 году коллеги из института репродуктивной медицины в Норфолке написали, что строгие критерии морфологии являются отличным биомаркером способности оплодотворения сперматозоидов, независимо от подвижности и концентрации.
Ранние исследования были позже подтверждены тестами с зоной pellucida яйцеклетки и тестами на связывание сперматозоидов.
Правила подготовки к спермограмме
- Половое воздержание в течение 3 дней (не менее 2 и не более 5)
- За 10 дней до анализа исключить локальное перегревание мошонки (бани, сауны), прием любых лекарственных препаратов, алкоголя
- Если вы перенесли простудную инфекцию или любое другое воспалительное заболевание, подождите в течение 2 недель после выздоровления
Интерпретация спермограммы
Нарушения в спермограмме могут выражаться в снижении количества сперматозоидов (олигозооспермия), ухудшении подвижности (астенозооспермия), повышении количества дефектных, патологических форм сперматозоидов (тератозооспермия).
Воспалительный процесс в половой системе проявляется повышенным количеством лейкоцитов и бактерий в сперме (пиоспермия) или только лейкоцитов лейкоцитоспермия). Крайним вариантом патологических изменений в спермограмме является азооспермия — полное отсутствие сперматозоидов в сперме, что служит причиной мужского бесплодия.
Азооспермия может быть связана с тяжелым поражением сперматогенного эпителия яичек (так называемый секреторный или необструктивный тип азооспермии) или с блоком транспорта сперматозоидов на уровне семявыносящих путей — обструктивный тип азооспермии.
Этиология аспермии с отсутствием сперматозоидов в эякуляте
Второе название такого заболевания – азооспермия. В 20% всех случаев мужского бесплодия оно является причиной бесплодия. Секреторная форма аспермии возникает при отклонении на стадии формирования яичек. По этой причине вылечить такую аспермию практически невозможно. Ещё в ряде причин возникновения такой формы заболевания размещаются употребление наркотиков и алкоголя, приём антибиотиков и стероидов, химиотерапия, гормональный дисбаланс.
Обструктивная форма азооспермии возникает при наличии травмы, варикоцеле, инфекционных заболеваний, эпидидимита.
Самая сложная форма аспермии с отсутствием сперматозоидов – это совокупность характеристик необструктивной и обструктивной форм.
Процесс оплодотворения
Для успешного осуществления процесса, дальнейшее движение должно продолжать не мене 10000000 сперматозоидов.
Оплодотворение яйцеклетки происходит в расширяющейся около яичника части маточной трубы.
Следующим препятствием для доступа к яйцеклетке становится лучистый венец пласт фолликулярных клеток вокруг неё.
Этот слой должен быть разрушен ферментами акросом сперматозоидов. Большое количество сперматозоидов, стремящихся достигнуть яйцеклетки, разрушают структуру, лучистого венца.
Первый сперматозоид, достигнувший блестящей оболочки яйцеклетки, имеет больше всего шансов оплодотворить яйцеклетку.
Затем, сперматозоид с помощью ферментов акросомы растворяет мукополисахаридную оболочку яйцеклетки, создавая отверстие для головки. После этого его головка проникает внутрь яйцеклетки. При этом тело и хвост остаются за её пределами. Во время слияния гаплоидных яйцеклетки и сперматозоида образуется диплоидная зигота, содержащая 46 хромосом.
Что представляет собой сперматозоид?
Сперматозоидом называют созревшую мужскую половую клетку.
Процесс, в ходе которого осуществляется появление и созревание половых клеток мужчин, называют сперматогенезом. Происходит он в семенных канальцах, которыми наполнена мошонка зрелого мужчины приблизительно на 89%. Данный процесс начинает свою активность, когда в организме происходит выработка и выброс полового гормона, у подростков это называют половым созреванием. Это может начаться в любом возрасте в зависимости от организма человека, а впоследствии данные действия происходят регулярно и совершенно естественно.
Основной функцией сперматозоидов является оплодотворение яйцеклетки, что происходит после интимной близости. В процессе этого происходит передача генетических сведений отца в яйцеклетку матери, то есть сливаются две клетки и образуется околоплодный пузырь, в котором будут присутствовать хромосомы обоих родителей.
Сперматозоид – это самый подвижный элемент в организме. В нем есть ядро, щека, тело и жгутик, за счет которого происходит передвижение во влагалище. Некоторые специалисты называют жгутик хвостом клетки.
В ядре находится самое важное, а именно наличие отцовского генетического материала. Головка клетки расположена так, что впереди есть акросома, с ее помощью осуществляется проникновение для последующих действий
Шейка и тело имеют состав из митохондрий и спиральной нити, что позволяет сперматозоиду беспрепятственно передвигаться по влагалищу.

Основной качественной характеристикой является подвижность клетки, что происходит при помощи каждого однотипного удара жгутика.
В семенной жидкости важно не количество, а качество, или активность клеток. Если при исследовании выявляется менее 40 таких единиц, то это может свидетельствовать о патологии в организме и о снижении шанса успешно зачать
Регулярно проводятся исследования в области гинекологии и урологии, и сейчас при диагностировании астенозооспермии выполняется процедура, в ходе которой искусственным образом доктора осуществляют повышение активности сперматозоидов и увеличивают скорость их передвижения.
Причина обратного явления в том, что в организме может присутствовать инфекция, воспаление, бактерии или такие факторы, как бесплодие и врожденная патология.
В медицинской практике известны и случаи, когда в сперме вовсе отсутствуют сперматозоиды, – азооспермия. В основном такая патология появляется из-за врожденного нарушения, а также при воздействии сильных токсинов, например алкоголя, наркотиков и радиации.

Качество спермы
Сбои в процессе формирования и созревания сперматозоида, уменьшение количества активных клеток и их подвижности, сопутствующие нарушения хромосомного ряда могут повлиять на репродуктивную функцию мужского организма. Мужское бесплодие требует ряда исследований и анализов для точной постановки диагноза и формирования методов лечения.
От качества спермы зависит способность мужчины к оплодотворению. Важный показатель — количественный и качественный состав сперматозоидов в эякуляте. Для его оценки используется спермограмма.
Число сперматозоидов, их концентрация и морфология может значительно отличаться у одного и того же мужчины – в зависимости от множества факторов (длительности полового воздержания, рациона питания, интенсивности нагрузок, применения лекарственных средств и т.д.).
Если сперматозоиды «застаиваются» в мужском организме слишком долго, то они становятся непригодны к выполнению своей «работы». Оптимальный для зачатия качественный и количественный состав сперматозоидов достигается у здорового мужчины при половой жизни раз в два дня.
Однако, если при всех прочих благоприятных факторах зачатие так и не наступает, следует обратиться к специалисту и сдать сперму на анализ.
При мужском факторе бесплодия, при низких показателях качества спермы показано лечение с применением процедур ЭКО, ИКСИ. В последнем случае достаточно всего лишь одного сперматозоида нужного качества для того, чтобы успешное зачатие состоялось.
Сперматогенез начинается в головном мозге
Мы только что кратко описали весь процесс образования сперматозоидов, который происходит в яичках. Но на самом деле, правы и те, кто скажет вам, что сперматогенез начинается в головном мозге.
В самом начале сперматогенеза, зародышевые клетки начинают деление из-за действия на них гормона тестостерона. Тестостерон синтезируется прямо в яичках между трубочками семенных канальцев.
В головном мозгу гипоталамус постоянно отслеживает уровень тестостерона в организме и если он снижается, гипоталамус отправляет сигнал в гипофиз, заставляя его синтезировать лютеинизирующий гормон (ЛГ) и фолликулостимулирующий гормон (ФСГ).
Лютеинизирующий гормон из гипофиза перемещаются в яички и заставляет специальные клетки Лейдига синтезировать тестостерон. А фолликулостимулирующий гормон распределяет тестостерон по семенному канальцу, где под его воздействием и начинается деление круглых зародышевых клеток и превращение их в сперматозоиды. Тестостерон из семенного канальца поглощают клетки Сертоли, чтобы потом «кормить» спермии до созревания.
Зачем сперматозоид стремится оплодотворить яйцеклетку?
Чтобы передать свою часть ДНК. В головке сперматозоида хорошо упакована одна молекула ДНК, в которой хранится не просто точный дубликат ваших генов, а какая-то уникальная их комбинация.
Что влияет на процесс образования спермы и может его нарушить?
Из факторов, влияющих на сперматогенез, наибольшее воздействие оказывают температура, гормональный баланс, иммунная система, интоксикации, питание и образ жизни.
О влиянии каждого этого фактора мы подготовим отдельный материал.
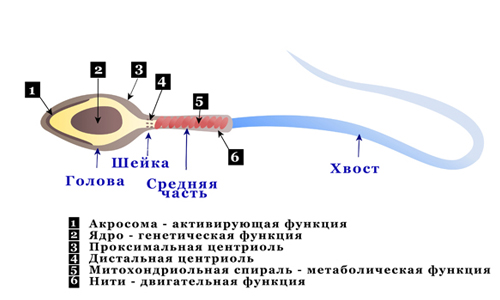
Строение сперматозоида
Строение сперматозоида очень простое, он состоит из головки, тела и хвоста (жгутик).
Головка несет генетическую информацию, с помощью нее сперматозоид внедряется в яйцеклетку.
Функция хвоста заключается в выполнении двигательной функции. С помощью него сперматозоид передвигается.
Строение сперматозоида
Есть сперматозоиды – «мальчики», которые несут в своем генетическом материале Y-хромосому и «девочки» с Х-хромосомой. Y-сперматозоиды настоящие спринтеры, они двигаются быстрее, так как немного легче и меньше по размерам. Х-сперматозоиды – это стайеры, они более выносливые и могут преодолевать более длинный путь.
В общей популяции сперматозоидов есть и дефективные, их количество составляет около 7%. У них могут наблюдаться различные морфологические нарушения:
- Недоразвитая головка или хвост
- Имеется 2 головы или 2 хвоста
- Нарушение формы хвоста и так далее
Синтезируются сперматозоиды непрерывно в яичках мужчины со скоростью 1500 штук в секунду.
Можно ли удлинить жизнеспособность гаметы?
Наукой доказано, их существование можно продлить, и при этом не придется отправляться в клинику. К примеру, использование фруктозы, а не сахара, увеличивает не только срок существования, но и активность клеток мужчины. При помощи сахарозы происходит заряд энергии организма, соответственно, и сперматозоидов, они могут потратить меньше сил и продвинуться намного дальше по маточным трубам.
Также данное вещество может повлиять на пол будущего малыша. Некоторые пары в период планирования беременности и зачатия меняют свой рацион практически до неузнаваемости. Накануне полового акта мужчина съедает много сладкого, в том числе виноград и другие фрукты, но это нужно, если пара хочет девочку, так как считается, что именно это может заглушить мужскую хромосому и дать волю женским гормонам.
Сахароза – это реальная подпитка для мужского организма, а значит, и улучшение половой жизни с последующим зачатием малыша. Продлевая жизнь сперматозоидам, можно улучшить результат полового акта для зарождения нового человека.
Лечение тератозооспермии
- Вспомогательные репродуктивные технологии ИКСИ. Применяется такая технология оплодотворения в тех случаях, когда нарушения способностей сперматозоидов происходят из-за недостаточной подвижности, отсутствия действия фермента, растворяющего оболочку яйцеклетки.
- Вспомогательные репродуктивные технологии ПИКСИ. Метод дополнительной селекции мужских половых клеток, применяемый в случаях серьёзных нарушений их строения.
- Процедура ЭКО. Экстракорпоральное оплодотворение – сравнительно простое мероприятие, при котором во взятый у мужа объём спермы помещают яйцеклетку. Повреждённые мужские половые клетки находятся в непосредственной близости с женской. Им не нужно «прилагать усилия» для достижения её. Такая процедура производится при морфологических изменениях элемента передвижения сперматозоида – хвостика (укорочение, искривление, расщепление).
- Медикаментозное лечение. Таблетки и инъекции, призванные стимулировать сперматогенез. Увеличенное количество вырабатываемой спермы повышает шанс обнаружиться достаточному для оплодотворения объёму половых клеток. Умеренная тератозооспермия успешно лечится без сложного оперативного вмешательства. Простого повышения объёмов эякулята при не сложных формах болезни достаточно.
- При наличии варикоцеле назначается оперативное лечение, восстанавливающее нормальный кровоток в яичках и протоках. После проведения оперативного вмешательства назначается лечение по показаниям. Чаще – медикаментозное.
- Биопсия TESA. Получение сперматозоидов возможно и из самого яичка. Такая процедура исключает процесс «старения» половых клеток, разбавление её жидкостью. Это исключает проявление вискозипатии – увеличенной вязкости семенной жидкости.
ЭТО ВАЖНО! До выяснения конкретной причины появления проблемы запрещено принимать препараты самостоятельно. Последствия такого самолечения значительно превосходят по тяжести само заболевание
ВОПРОС – ОТВЕТ
- Что такое тератозооспермия, как и чем лечить?
– Патологии формы клеток семени. Лечение назначается лечащим врачом после обязательного всестороннего обследования пациента.
- К какому врачу идти?
– Проблемами с мужским здоровьем занимается врач – андролог. Именно к нему необходимо прийти на первичный приём. Направления, выданные на анализы и приёмы к сторонним узким специалистам, необходимы для установления точного диагноза и методов лечения. Дальнейшая терапия будет происходить под его руководством.
- Астенозооспермия и тератозооспермия что это такое, есть ли связь?
– Часто именно нарушения правильной морфологии половых клеток приводит к их обездвиживанию. Астенозооспермия является как последствием основного заболевания, так и проявляется самостоятельно у внешне здоровых семенных клеток.
С уважением врач уролог-андролог к.м.н. Александрова Л.М.
Медицинские препараты, повышающие активность сперматозоидов
Если причина снижения подвижности сперматозоидов не авитаминоз и элементарная усталость, уролог назначает лечение медицинскими препаратами. В зависимости от причины, вызвавшей патологию подбираются:
- Противовоспалительные и антибактериальные препараты, вылечивающие половые инфекции. Если обнаружены ИППП ни о каком зачатии до полного излечения мужчины говорить нельзя. При этом обязательно обследуется и лечится партнерша, так как если даже она забеременеет, высок риск родить ребенка с серьезными патологиями.
- Лекарства, улучшающие региональный кровоток.
- Гормоны — антиэстрогены, средства тестостерона.
- Препараты цинка, фитопрепараты, гонадотропины, снижающие вязкость спермы и увеличивающие подвижность сперматозоидов, стимулирующие сперматогенез.
ММП и емкость
Во время капситации сперматозоиды приобретают способность оплодотворять ооцит. In vitro это происходит при промывании и очистке сперматозоидов. В настоящее время 20% населения нуждаются в вспомогательных репродуктивных технологиях , поэтому они важны для развития нашего общества. 15% бесплодия обусловлено мужским фактором, поэтому было разработано несколько стратегий для восстановления функциональных сперматозоидов. Измерение MMP (Миллион подвижных прогрессивных клеток на миллилитр) является синонимом емкости и является очень полезным параметром, чтобы вместе со спермограммой решить, какое лечение необходимо. Он основан на проценте восстановления. В зависимости от процента мы будем определять качество восстановления подвижных сперматозоидов: оптимальным считается от 15 до 25 миллионов сперматозоидов / мл, от 5 до 15 миллионов считается достаточным, а менее 5 миллионов считается субоптимальным или недостаточным. Что касается полученных нами значений, наряду с результатами спермограммы, будут отображаться различные методы.
Например, если обнаружено более 1,0 × 10 6 прогрессивно подвижных сперматозоидов на миллилитр, будет рекомендован половой акт, а если это не удастся, следующим шагом будет внутриматочная инсеминация, а затем обычное экстракорпоральное оплодотворение .
Имея менее 1,0 × 10 6 прогрессивно подвижных сперматозоидов на миллилитр, мы выполним интрацитоплазматическую инъекцию сперматозоидов . В случае азооспермии (отсутствие сперматозоидов в эякуляте) мы проведем биопсию яичек, чтобы проверить, есть ли в семенниках сперматозоиды или сперматозоиды не производятся.
Характеристики
Поскольку у спермия есть четко обозначенная специализация, устроен он так, чтобы максимально точно и быстро выполнять возложенные на него природой обязанности. Выглядит клетка как головастик, плывущий головкой вперед. Сперматозоиду предстоит преодолеть женские половые пути, и это «путешествие» будет не быстрым и не легким. Когда мужская клетка добирается до яйцеклетки, с помощью головки заостренной формы ему нужно сделать брешь в плотных оболочках ооцита и проникнуть внутрь. Яйцеклетки достигают миллионы клеток, но оплодотворить ее должен только один представитель этой многочисленной «армии».
После оплодотворения спермий отдает яйцеклетке ДНК – набор мужчины, который сливается с набором женской клетки. Так зарождается новая, уникальная, неповторимая жизнь, аналогов которой на планете нет. С момента зачатия сперматозоид определяет, какого пола ребенок через 9 месяцев появится на свет. Виды сперматозоидов включают в себя два типа клеток – несущие половую Х и несущие хромосому Y. Если яйцеклетка оплодотворена спермием Х, рождается девочка, если же первым успевает гамета Y, родится мальчик, наследник.
В момент зачатия в результате слияния ДНК матери и отца с первых же минут определяется, какого цвета будут у ребенка волосы и глаза, какого роста он будет, где будут расположены родинки и веснушки, какими талантами и способностями малыш будет обладать, какими врожденными недугами может страдать. Как минимум половину этой информации несет в себе сперматозоид.
Размер спермия очень маленький. Эта клетка по праву считается самой мелкой в организме, если учитывать размер только одной головки и не брать в расчет хвостик. В длину сперматозоид в среднем равен 55 мкм, причем около 45 мкм (то есть большая часть длины) – это хвостик. Природа создала мужскую гамету такой маленькой не случайно – мелкие размеры способствуют большей подвижности. Когда клетка созревает, сам организм мужчины не допускает, чтобы хоть одна из гамет выросла больше, чем нужно. Особые процессы искусственно подавляют рост клетки – ядро уплотняется, лишняя цитоплазма выбрасывается наружу в виде цитоплазматической капли, внутри не остается ничего лишнего – только самое необходимое.
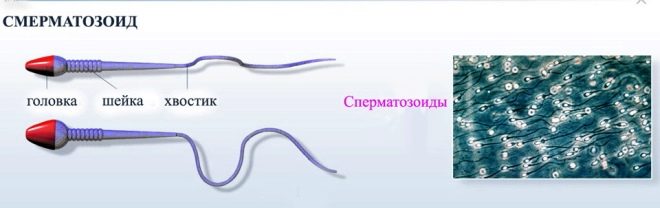
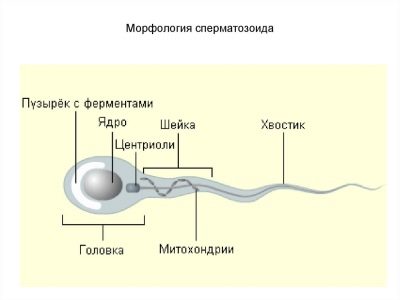
Схема строения сперматозоида, несмотря на кажущуюся сложность, довольно проста и понятна. Гамета состоит из трех основных частей – головки, средней части и жгутика-хвоста.
Головка – округлая часть в форме эллипсоида с небольшими «вмятинками» по бокам. Они делают головку похожей на ложку. В головке располагается наиважнейшая часть спермия – ядро, несущее одинарный набор хромосом. Во время зачатия два одинарных набора (сперматозоиды и яйцеклетки) составят полноценный диплоидный набор, который будет нести информацию как о матери, так и об отце. Так формируется набор аутосом и половой хромосомы плода.
В составе головки находится и акросома – специальный пузырек, наполненный ферментами. Эти ферменты сперматозоиду пригодятся на самом финише пути, чтобы растворить оболочки женской половой клетки. Более 15 видов ферментов, которые входят в эту «боевую» смесь, выйдут наружу только тогда, когда сперматозоид столкнется головкой с яйцеклеткой.
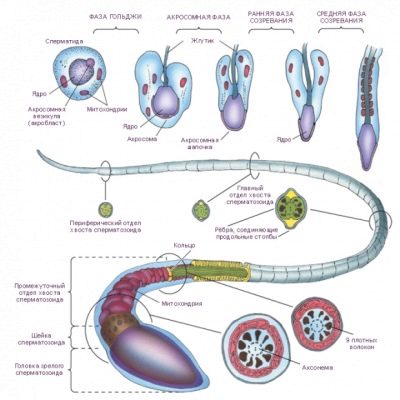
В головке также находится место своеобразному аналогу центра управления полетом – центросоме. Это центр, регулирующий работу микротрубочек, отвечающих за движение хвостика.
Средняя часть – это перешеек, соединяющий головку и хвост. Через среднюю часть тянется сеть микротрубочек. Но хвостик ни за что не стал бы двигаться, если бы в средней части не было специальных митохондрий, которые вырабатывают АТФ и этот уникальный природный источник энергии позволяет хвостику двигаться.
Хвостик – это самая длинная и самая тонкая часть половой клетки мужчины. Состоит он из фибрилл. Форма хвостика может быть различной и это в конечном итоге определяет его подвижность, быстроту реакции на кислотность и скорость движения.
Некоторые источники добавляют к стандартному строению клетки еще одну часть – шейку. Подразумевается, что это небольшое сужение расположено между средней частью и головкой и представляет собой «крепление» между ними.
Существование вне организма
В период выхода спермы из семенного канала огромное количество клеток движется по направлению к единственной яйцеклетке. При отсутствии яйцеклетки или при ее неактивности все эти возможные будущие плоды остаются неиспользованными, что в скором времени приводит к их гибели.
По статистике, только 3 миллиона из всех имеют шанс на то, чтобы оплодотворить яйцеклетку, но лишь одному сперматозоиду размером в 60 мкн удастся попасть в цель и начать развитие. Мощь фермента такого крохи и рвение к жизни делает его более сильным и активным, что и позволяет прорвать мембрану на яйцеклетке, оплодотворив ее.
Природой устроено так, что мужские клетки с генами при попадании во влагалище направляются по верному пути и не сбиваются с него. Мнения о том, что нужно принять определенную позу при половом акте, иначе клетки не найдут дороги, крайне ошибочны. Сперматозоиды, выходя из семенного канала на открытый воздух, сразу теряют свои свойства, а значит, те, кто желает ограничиться ласками, могут не переживать о наступлении нежелательной беременности.
https://www.youtube.com/watch?v=Jej_ZFA4woY
Внутриматочная искусственная инсеминация. Донорство спермы. Корсак В. С. Изд. Н-Л, 2002.
Искусственная инсеминация. Букин Г. И. Изд. Москва, 1996.
Движение и подвижность
Способность двигаться у спермия приобретается за счет наличия хвостика-жгутика. По время движения хвостик интенсивно вращается вокруг своей оси, придавая гамете нужное ускорение. Движется клетка со скорость 0,1 мм в секунду или 30 сантиметров в час. Это невиданная скорость для таких маленьких клеток, именно она позволяет им избежать гибели в кислой среде влагалища и добраться до ампулярной части фаллопиевой трубы (именно там находится вышедшая из фолликула и готовая к оплодотворению яйцеклетка).
Движение начинается за доли секунд до оргазма. Малоподвижные и пока неактивные спермии, вяло ворочая по инерции хвостиками, направляются по семявыводящим путям, подталкиваемые сокращением мышц семенных канальцев, семявыносящего протока. Происходит семяизвержение, в ходе которого пассивные спермии получают солидную дозу сока простаты. Это их заметно бодрит.
А дальше начинается сражение за первенство. Плыть маленьким, но очень упрямым сперматозоидам приходится против течения. Семенная жидкость стремится к выходу из влагалища, а крошечные клетки – по половым путям выше. Куда плыть, каждый спермий «знает» на генетическом уровне. Акросома в головке очень чувствительна к кислотности и «направляет» всю клетку туда, где кислотность ниже, то есть из влагалища в матку, а оттуда в фаллопиевы трубы.
Семенная жидкость помогает только на начальном этапе – она немного снижает кислотность внутри женского влагалища, затем она попросту вытекает, исчерпав свои возможности. Часть гамет погибает еще на старте, часть – при прохождении влагалища, часть – при прохождении цервикального канала шейки матки. До яйцеклетки добирается лишь незначительный процент «пловцов». Обычно это самые сильные, здоровые и подвижные клетки, слабые «сходят с дистанции» раньше.
Чтобы зачатие все-таки состоялось, из общего количества клеток, попавших после семяизвержения во влагалище, до ампулярной части фаллопиевой трубы должно добраться не менее 10 тысяч спермиев. Все они дружно атакуют яйцеклетку, активируя ферменты акросомы. Тот, кто первым сделает брешь в защитной оболочке женской клетки, с большой долей вероятности и оплодотворит ее. Сразу после этого оболочки становятся непроницаемыми для остальных «соискателей» и они через несколько дней погибают.
Ученые выяснили, что в ходе движения сперматозоиды способны на настоящие чудеса, объяснить которые с точки зрения науки пока не удается. Так, мужские гаметы могут не только пробиваться против течения, но и преодолевать препятствия, а также заниматься активным поиском. До сих пор неясно, каким именно образом сперматозоиды находят яйцеклетку в широкой части маточной трубы, но они никогда не используют метод хаотичного брожения (авось, попадется яйцеклетка), все спермии четко плывут только туда, где она расположена, безошибочно определяя направление (правая или левая труба), место дислокации клетки в ампулярной части трубы, а также ее готовность к зачатию.
При патологических формах гамет, если у сперматозоида нарушена структура головки, хвостика, имеется сразу два или три хвостика, клетка не сможет полноценно двигаться, она будет кружиться на месте, пока ее не убьет кислотность во влагалище, или поплывет зигзагами, или же вообще отправится вместе с семенной жидкостью в обратном направлении – к выходу из влагалища.
Как определяется подвижность сперматозоидов
Чтобы выявить активность половых клеток, мужчина сдает спермограмму. Это единственный анализ, определяющий способность мужчины к зачатию
Важно понимать, что отклонения от нормы снижают вероятность зачатия, но это ещё не означает абсолютное бесплодие — подвижность сперматозоидов в большинстве случаев можно увеличить
В сперме, собранной в стерильный контейнер, определяют концентрацию спермиев, в т.ч., активных. Для этого ее рассматривают под микроскопом. Подсчет ведется при помощи специального приспособления — камеры Горяева.
Согласно классификации, принятой ВОЗ, спермии имеют несколько классов активности:
- А – активные с прямолинейным движением;
- В – обладающие пониженной активностью, но движущиеся вперед;
- С – слабые, двигающиеся маятникообразно;
- D – нежизнеспособные.
При астенозооспермии количество активных форм снижается, а малоподвижных и неподвижных — увеличивается. От их соотношения зависит степень нарушения:
- Первая — количество спермиев, относящихся к группе А, падает ниже 25%, а общее количество групп А и В — ниже 50%. Беременность у партнерши может наступить даже без лечения или при незначительной коррекции спермограммы.
- Вторая — содержание активных сперматозоидов падает ниже 40%. Остальные 60% малоподвижны или неподвижны. Без медицинской помощи стать отцом такому мужчине не удастся.
- Третья — содержание нормальных спермиев падает ниже 30%. Эта степень сложно корректируется даже с помощью медицины.
Характеристика эякулята
Объем
При нормальной эякуляции, как правило, выбрасывается от полутора до пяти миллилитров эякулята, при этом и сила выброса, и объем эякулята у разных особей мужского пола существенно отличаются.
Количество сперматозоидов
В семени количество сперматозоидов довольно дифференцированно, и зависит от таких факторов:
- температура яичек;
- временной промежуток, истекший с момента предыдущей эякуляции;
- возраст мужчины;
- количество принятой жидкости и пищи;
- уровень тестостерона.
Пониженное количество сперматозоидов в семени именуется олигозооспермией, а уменьшенный объем семенной жидкости, которая выбрасывается при эякуляции, именуется олигоспермией. Если в сперме полностью отсутствуют жизнеспособные сперматозоиды, это состояние называется азооспермией. Также выделяют астенозооспермию, то есть понижение количества сперматозоидов с двигательной активностью в сперме, а также уменьшение их скорости.
Движение сперматозоидов человека
Сперматозоид человека движется при помощи жгутика. Во время движения сперматозоид обычно вращается вокруг своей оси. Скорость движения сперматозоида человека может достигать 0,1 мм в сек. или более 30 см в час. У женщины приблизительно через 1-2 часа после коитуса с эякуляцией первые сперматозоиды достигают ампулярной части фаллопиевой трубы (той части, где происходит оплодотворение).
В организме мужчины сперматозоиды находятся в неактивном состоянии, движения жгутиков у них незначительны. Перемещение сперматозоидов по половым путям мужчины (семенные канальцы, проток эпидидимиса, семявыносящий проток) происходит пассивно за счет перистальтических сокращений мышц протоков и биения ресничек клеток стенок протоков. Сперматозоиды приобретают активность после эякуляции за счет воздействия на них ферментов простатического сока.
Движение сперматозоидов по половым путям женщины является самостоятельным и осуществляется против движения жидкости. Для осуществления оплодотворения сперматозоидам необходимо преодолеть путь длиной около 20 см (цервикальный канал — около 2 см, полость матки — около 5 см, фаллопиева труба — около 12 см).
Среда влагалища является губительной для сперматозоидов, семенная жидкость нейтрализует влагалищные кислоты и частично подавляет действие иммунной системы женщины против сперматозоидов. Из влагалища сперматозоиды движутся по направлению к шейке матки. Направление движения сперматозоид определяет, воспринимая pH окружающей среды. Он движется по направлению уменьшения кислотности; pH влагалища около 6,0 , pH шейки матки около 7,2. Как правило, большая часть сперматозоидов не способна достичь шейки матки и погибает во влагалище (по критериям ВОЗ, используемым в посткоитальном тесте, спустя 2 часа после коитуса во влагалище не остается живых сперматозоидов). Прохождение канала шейки матки является для сперматозоидов сложным, из-за наличия в нём цервикальной слизи. После прохождения шейки матки сперматозоиды оказываются в матке, среда которой благоприятна для сперматозоидов, в матке они могут достаточно долго сохранять свою подвижность (отдельные сперматозоиды до 3х-4х дней).
Среда матки оказывает на сперматозоиды активирующее действие, их подвижность значительно возрастает. Это явление получило название «капацитация». Для успешного оплодотворения в матку должно проникнуть не менее 10 млн сперматозоидов. Из матки сперматозоиды направляются в фаллопиевы трубы, направление к которым и внутри которых сперматозоиды определяют по току жидкости. Показано, что сперматозоиды имеют отрицательный реотаксис, то есть стремление двигаться против течения. Ток жидкости в фаллопиевой трубе создают реснички эпителия, а также перистальтические сокращения мышечной стенки трубы. Большая часть сперматозоидов не может достичь конца фаллопиевой трубы — так называемой «воронки», или «ампулы», где происходит оплодотворение. Из нескольких миллионов сперматозоидов, вошедших в матку, лишь несколько тысяч достигают ампулярной части фаллопиевой трубы. Каким образом сперматозоид человека разыскивает яйцеклетку в воронке фаллопиевой трубы, остаётся неясным. Доказано наличие у сперматозоидов человека хемотаксиса — движения по направлению к аттрактантам, выделяемым яйцеклеткой.
Наблюдения in vitro показывают, что движение сперматозоидов является сложным — сперматозоиды способны обходить препятствия и осуществлять активный поиск.
Продолжительность жизни сперматозоидов человека
После периода созревания, составляющего около 64 дней, сперматозоид может сохраняться в организме мужчины до месяца. В эякуляте они способны выжить в зависимости от условий среды (свет, температура, влажность) до 24 часов. Во влагалище сперматозоиды погибают в течение нескольких часов. В шейке матки, матке и фаллопиевых трубах сперматозоиды остаются живыми до 3 суток.