Нормы артериального давления и пульса
Содержание:
- Чем измерить сатурацию в домашних условиях
- Перспективы дальнейших исследований
- Измерение
- Отклонения от нормы
- Надёжность и достоверность
- Частота пульса при беременности
- Причины тахикардии
- Частота пульса
- Как тренировка влияет на ВСР?
- Пульсовые зоны в кардиотренировках
- Нормальная частота пульса в спокойном состоянии
- Тип пульсовой кривой
- Синдром слабости синусового узла
- Стресс-эхокардиография – ответы на вопросы пациентов
- Почему пульс изменяется: физиологические нормы
- Частота пульса в зависимости от пола и возраста
Чем измерить сатурацию в домашних условиях
Врачи измеряют такой параметр физиологических данных больного с помощью пульсоксиметра. В продаже имеются профессиональные медицинские приборы, которые используются в стационаре и врачами скорой помощи, а также приборы для домашнего использования. Стоимость последних колеблется от 1 500 до 6 000 руб.
Ряд продавцов мобильных девайсов рекламирует определенные виды фитнес-браслетов как те, что измеряют сатурацию. Следует помнить, что подобные устройства – не медицинское оборудование, поэтому с их помощью получить точные данные невозможно.
Опасность использования такого непрофессионального оборудования состоит в том, что они могут показать высокое содержание кислорода в крови, когда на самом деле у пациента в организме его уровень резко понижен.
Измерять сатурацию у больных COVID-19 следует регулярно, если присутствует риск развития дыхательной недостаточности. При большом поражении легочной ткани нарушается газообмен в организме.
Кроме этого, ряд медиков считает, что опасный вирус меняет структуру гемоглобина, из-за чего он перестает доставлять кислород к разным органам и тканям. Опасность состоит в том, что на раннем этапе сложно выявить воспалительный процесс в легких при коронавирусе, так как в самом начале заболевание может протекать бессимптомно.
Пациент может чувствовать себя хорошо, но при этом в его легких идет острый воспалительный процесс. В такой ситуации резкое понижение значения сатурации может произойти в считанные минуты.
Поэтому всем инфицированным коронавирусом, находящимся дома, следует регулярно проводить замеры насыщенности крови кислородом, используя для этого специальную аппаратуру медицинского назначения. Точное показание значений критического уровня кислорода в крови поможет врачу выбрать оптимальный способ респираторной поддержки пациента в острый период воспаления легких.
У тяжелых больных в стационаре и реанимации врачи проводят постоянный мониторинг уровня кислорода в крови с помощью пульсоксиметрии. Принцип работы такого метода основан на способности гемоглобина по-разному поглощать свет. Это зависит от степени его насыщенности кислородом.
Пульсоксиметр – прибор, контактная часть которого имеет форму прищепки. Ее фиксируют на пальце или мочке уха человека. Данные, которые получает такая «прищепка», выводятся на дисплей.
|
Состояния человека |
Значения индекса оксигенации |
Диагноз |
|
У здорового человека |
Более 400 |
Человек не заражен коронавирусом, у него нет воспалительных процессов в легких |
|
При острой форме коронавирусной инфекции |
Менее 300 |
Острое повреждение легочных тканей |
|
При тяжелых осложнениях двухсторонней пневмонии легких при коронавирусной инфекции |
Менее 200 |
Тяжелое повреждение легочных альвеол, вызывающее развитие респираторного дистресс-синдрома |
При низких показаниях сатурации больного срочно госпитализируют в инфекционную клинику, где проводят комплексную диагностику, позволяющую выбрать оптимальную терапевтическую стратегию. Все эти данные нужны для выбора режима подключения к ИВЛ и способа подачи кислорода в организм больного.
Больным коронавирусной инфекцией, которые были оставлены на амбулаторном режиме, следует регулярно проверять уровень кислорода в крови – сатурацию. Если в доме нет специального медицинского прибора, то следует очень внимательно прислушиваться к своему состоянию.
Любой симптом, свидетельствующий о нехватке кислорода в организме, должен заставить вызвать врачей на дом, чтобы провести точные замеры уровня сатурации. В случае подозрения на дистресс-синдром госпитализировать пациента в стационар.
Перспективы дальнейших исследований
В связи с укреплением репутации показателя как эффективного маркера состояния восстановления и вероятного маркера болезни и травмы, дальнейшие исследования нужно направить на выяснения истинного потенциала ВСР. Это значит, что в будущих исследованиях нужно выяснить:
- взаимосвязь между ВСР и заболеваниями
- взаимосвязь между ВСР и травмой
- тренировка силы и мощности на основании ВСР
- срочное и хроническое влияние контроля ВСР на работоспособность
- надёжность ВСР для детей
- насколько точно ВСР отражает состояние восстановления в различных спортивных популяциях (спортсмены, тренирующие выносливость, силу/мощность, из групповых видов спорта) и различных других популяциях (мужчины, женщины, гериатрические и педиатрические).
Измерение
Замер пульса обычно проводится на запястье. Человеку достаточно подсчитать количество пульсовых волн за 1 минуту. Для получения более точных данных рекомендуется провести замер на обеих конечностях. В качестве комплексного обследования в больничных условиях врач сначала узнает ЧСС, затем он займется подсчетом числа дыхательных движений (ЧДД) за 1 минуту и определением типа дыхания. Полученный показатель особо важен для оценки развития ребенка.
Во время измерения пульса нужно обратить внимание на его ритмичность. Толчки должны быть одинаковой силы и через равный промежуток времени
При отсутствии отклонений, процедуре достаточно уделить 30 секунд, а затем умножить результат на 2. Если обнаружено явное нарушение в сердцебиении, то лучше потратить на замер не менее 1 минуты и обратиться к врачу. Специалист назначит инструментальные методы обследования. Основной среди них является электрокардиография (ЭКГ). Она позволит оценить электрическую активность сердца и выявить причинный фактор аритмии. В качестве дополнения назначаются следующие тесты:

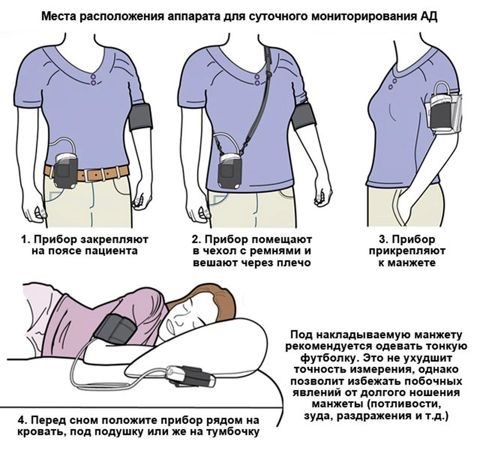
- Суточный мониторинг ЭКГ позволит увидеть изменения в работе сердца на протяжении дня под влиянием различных факторов.
- Тредмил-тест назначается с целью оценки сердечного ритма под влиянием физической нагрузки.
Из-за проблем с сосудами или полученных травм иногда приходится подсчитывать пульсовые волны на прочих артериях. Вместо запястья можно провести пальпацию шеи. Колебания будут исходить от сонной артерии.
Отклонения от нормы
При некоторых заболеваниях уровень пульса может отклониться от нормы. Основные моменты:
- Низкий пульс при нормальном давлении. Основные причины возникновения расстройства — нарушение функционирования сердца, вегетососудистая дистония, тревожное расстройство, эндокринные болезни, нарушение работы щитовидной железы и так далее. Временно повысить давление можно с помощью специальных лекарств («Изадрин», сульфат атропина и другие) и продуктов (кофе, шоколад и другие).
- Высокий пульс при нормальном давлении. Основные причины — тяжелые физические нагрузки, плохая экология, некоторые болезни сердца, проблемы с печенью и желудком, эндокринные расстройства и так далее. Временно понизить давление можно с помощью лекарственных препаратов (Валидол, нитроглицерин и другие) или травяных настоек.
После стабилизации пульса рекомендуется обратиться к врачу, чтобы он выписал надежные лекарства. Принимать препараты нужно согласно лечебному плану, а самостоятельно прекращать прием лекарств запрещено. Также стоит не забывать, что самолечение может принести гораздо больше вреда, чем пользы, поэтому самому лечить повышенный или пониженный пульс в домашних условиях не рекомендуется (лекарствами или продуктами можно временно стабилизировать пульс — но после этого нужно отправиться в больницу).
Надёжность и достоверность
ВСР проявила себя надёжным и достоверным показателем функции АНС (10). К тому же, помимо электрокардиограммы (ЭКГ), существуют более практичные методы измерения ВСР, такие как ремни с датчиками (3) и импульсные датчики на пальце (4), которые также показали надёжность и достоверность измерений. В добавок к этому, некоторые известные торговые марки, такие как Polar, выпустили часы, достоверно и надёжно измеряющие ВСР (41, 42, 43). В других исследованиях также подтверждено применение определённых технологий, например, Omega Wave System (43) и даже приложений для смартфонов, например, ithleteTM app (3).
При контроле ВСР в плане тренировке спортсмена вместо RMSSD набирает популярность интересный показатель для измерения срочных и хронических колебаний состояния восстановления – коэффициент изменений. Но эта тема не будет подробнее обсуждаться в данной статье.
Возраст/популяция
Согласно современным исследованиям, ВСР очень надёжно измеряет функцию АНС у пожилых людей (1, 44, 45, 46). Оценка ВСР в течение дня и между днями также показала высокую надёжность у элитных спортсменов (47). Тем не менее, данные исследований с участием детей (6 – 12 лет) противоречивы; в некоторых надёжность подтверждается (48, 49) в других нет (50, 51). Таким образом, необходимы исследования надёжности и достоверности ВСР для детей.
Продолжительность
Обычно для точного измерения ВРС необходимо десять минут (пять минут стабилизации состояния, затем пять минут записи), но с развитием технологий и проведением исследований теперь доступно ультракороткое измерение. Ультракороткое измерение всего лишь за одну минуту способно обеспечить надёжную оценку ВСР (47, 52 – 54, 3).
Положение
Возможно надёжное измерение с ультракороткой записью ВСР (одна минута) в следующих положениях:
- лёжа на спине (3, 53 – 55)
- сидя (47, 53)
- стоя (53).
Частота пульса при беременности
В
связи с тем, что в период вынашивания ребенка организм будущей матери работает
«за двоих», ударный объем сердца существенно увеличивается. В первом триместре
беременности частота пульса у женщины в норме может достигать 75-90 ударов в
минуту (в зависимости от индивидуальных особенностей организма).
Начиная
со второго триместра, когда у плода уже произошла закладка всех жизненно важных
систем и органов, объем циркулирующей крови увеличивается на 25-30%. Как
следствие, сердце вынуждено работать в усиленном режиме. После шестого месяца
ЧСС может увеличиваться до 100-120 ударов в минуту.
Состояние,
при котором сердечная пульсация превышает 100 ударов в минуту, в клинической
практике называется тахикардией при беременности. Она бывает физиологической
(возникающей при физических или психоэмоцианальных нагрузках),
экстракардиальной (внесердечной) и кардиальной (состояние, сигнализирующее о
наличии первичного поражения сердца).
Учащенное
сердцебиение при беременности может стать причиной головокружения, одышки,
болей в груди, повышенной утомляемости, обморочных состояний, и, в особо
тяжелых случаях, онемения различных частей тела. Поэтому данное состояние в
обязательном порядке требует консультации специалиста. Только врач после
проведенного диагностического обследования сможет установить истинную причину
учащенного пульса и, при необходимости, порекомендовать лечение.
Причины тахикардии
Тахикардия проявляется учащением ЧСС и делится на физиологическую и патологическую. Первая форма возникает под влиянием следующих факторов:
- болевые ощущения;
- физические и умственные перегрузки;
- прием медикаментов;

- стрессы;
- жаркая погода;
- вредные привычки;
- употребление кофе и энергетиков.
Проходит физиологическая тахикардия самостоятельно и редко вызывает осложнения. Патологическая форма является следствием различных заболеваний и сбоев в организме:
- ишемическая болезнь сердца (ИБС);
- гипертония (высокое кровяное давление);
- патологии нервной системы;
- онкологические заболевания;
- пороки развития сердечной мышцы;
- болезни, вызванные инфекциями;
- эндокринные сбои;
- анемия (малокровие).
Женщин причина тахикардии может заключаться в меноррагии. Она представляет собой нарушение в менструальном цикле, для которого характерны большие кровопотери при менструации.
В подростковом периоде основной причиной учащенного сердцебиения является вегетативный сбой. Он развивается под влиянием раздражающих факторов (стрессов, переутомления) и гормональных всплесков. Проходит проблема самостоятельно по завершении периода полового развития.
Частота пульса
В норме данный показатель колеблется в диапазоне от 60 до 90 ударов в минуту и может существенно изменяться в течение суток, в зависимости от физической активности, вида деятельности, общего самочувствия. Во многом частота пульса у здоровых людей зависит от уровня физического развития, тренированности организма. Так частота пульса от 60 до 70 ударов в минуту в состоянии покоя свидетельствует о хорошем уровне физической подготовки. У профессиональных спортсменов и лиц, активно занимающихся фитнессом, частота пульса может опускаться ниже 60 ударов в минуту, что в подобных ситуациях принято рассматривать как вариант нормы. У лиц с низкой физической активностью, избыточным весом и ожирением частота пульса может достигать 80 и выше ударов в минуту
Важно отметить, что в зависимости от различных внешних условий, частота пульса может варьировать в значительных диапазонах, существенно превышающих нормальные значения. Так, в период сна частота пульса может составлять менее 60 ударов в минуту, а при выраженных физических нагрузках – достигать 120-140 ударов
Поэтому, при первичной оценке результатов, убедитесь, что исследование проводилось в комфортных условиях, в спокойном состоянии.
При получении вами результатов выше или ниже общепринятых нормальных значений, не стоит опираться на единичные измерения. Оцените динамику показателей в течение нескольких дней или недель, с этой целью предусмотрена специальная опция прибора – просмотр тенденций. Проводите измерения в период спокойного бодрствования, например утром, после ночного сна. Показатели, полученные при измерении в вечерние время, могут быть несколько хуже истинных значений, из-за последствий рабочего дня, таких как стресс, усталость, ношение неудобной обуви или одежды и т.д.
Изменение показателей частоты пульса менее 60 или более 90 ударов в минуту, в ряде случаев, может быть врождённой, обусловленной конституционно особенностью работы сердечно-сосудистой системы. Особенно, если отклонения от нормы незначительны, от 90 до 100 или от 50 до 60 ударов в минуту, и регистрируются непостоянно. Значительные колебания частоты пульса могут быть связаны с серьёзными заболеваниями сердечно-сосудистой и эндокринной системы. При наличии стойкой тенденции к снижению частоты пульса менее 60 или к увеличению более 90 ударов в минуту, следует обратиться к врачу, особенно если изменения частоты пульса сопровождаются другими жалобами, такими как слабость, чувство дурноты, потери сознания, или сердцебиение, потливость, дрожание рук и т.п. Кроме этого, на начальном этапе обследования, существенную информацию о работе сердца может дать грамотный анализ электрокардиограммы.
Как тренировка влияет на ВСР?
Не вдаваясь в детали, поскольку это выходит за рамки данной статьи, мы кратко остановимся на том, как работоспособность проявляется через ВСР.
Увеличение парасимпатической модуляции (способности ПНС модулировать/контролировать свои функции, например, понижая ЧСС) и ВСР – результат классических физиологических адаптаций, как правило, проявляющихся после воздействия тренировок на выносливость. Если коротко, тренировки на выносливость повышают объём нагрузки на сердце, что ведёт к увеличению объёма и толщины стенки левого желудочка, а также конечно-диастолического объёма (вследствие повышения объёма плазмы и снижению периферического сопротивления), в конечном счёте, происходит увеличение ударного объёма. Повышенный ударный объём означает снижение ЧСС для поддержания аналогичного сердечного выброса (по крайней мере, в покое и при субмаксимальных нагрузках). Это приводит к снижению метаболической нагрузки на сердце, повышая эффективность взаимосвязи время-давление. Уменьшение ЧСС в покое отчасти связана с повышением парасимпатической модуляции, которая и отражается через увеличение ВСР (6).
Пульсовые зоны в кардиотренировках
При выполнении любых видов аэробной нагрузки различают зоны интенсивности, которые определяются с помощью ЧСС.
Они также являются контрольными точками во время выполнения кардио.
К наиболее распространенным видам кардиотренировок относят:
- Ходьба или бег
- Езда на велосипеде
- Плавание
- Занятия на специальных кардиотренажерах (орбитрек, велотренажер, степпер, гребля)
Теперь разберемся, как рассчитать пульс для кардио.
Для начала надо определить его максимально допустимый порог.
Максимальная частота сердечных сокращений определяется по формуле: 220-возраст
Например, вам 20 лет. Тогда максимально допустимая ЧСС равна 200 ударам в минуту (220-20=200).
Настоятельно не рекомендуется приближаться к зоне своего максимума, тем более его превышать!
Это пограничная черта, при которой физическая нагрузка может нанести вред здоровью.
Оптимальной интенсивностью при кардиотренировках принято считать частоту сердечных сокращений (ЧСС) в диапазоне 55-85% от максимального.
В зависимости от тренировочного воздействия, различают три основные зоны интенсивности:
- Сжигание жира – частота пульса 55-65% от ЧСС max
- Тренировка сердца (аэробная нагрузка) – 65-75%
- Тренировка для развития выносливости – 75-85%
Пульс для сжигания жира
Пульс при кардиотренировке для сжигания жира должен находиться в зоне низкой интенсивности — 55-65% от максимального.
То есть, при ЧСС max в 200 ударов в минуту, рабочая зона для уменьшения жировой массы — 110-130 ударов.
При низкоинтенсивной нагрузке организм в качестве основного источника энергии использует жиры.
На более высоких показателях ЧСС механизм энергообеспечения — глюкоза (углеводы).
Получается, чем больше скорость бега (ходьбы, плавания и так далее), тем меньше организм использует жиры. Вот такая биохимия.
Пульс для тренировки сердца
Следующий уровень – 65-75% от максимума. Это зона аэробной нагрузки. При такой частоте развивается и укрепляется сердечно-сосудистая система.
Конечно, она также подходит для похудения, ведь калории продолжают сжигаться несмотря на частоту сердечных сокращений.
Но вместе с жиром “горят” и мышцы
Поэтому атлетам, которые следят за процентом мышечной массы, следует относиться к этим нагрузкам с осторожностью
Пульс для повышения физической тренированности
Пульс при кардиотренировке от 75% и выше используется для развития выносливости и в основном спортсменами.
Это уже существенные нагрузки для организма обычного человека. Целесообразность таких тренировок – ваше личное решение.
Но если учесть, что большинство любителей занимаются кардио с целью похудения, то регулярные кардионагрузки с частотой сердечных сокращений свыше 75% от максимума считаются нерациональными.
Нормальная частота пульса в спокойном состоянии
Частота пульса постепенно становится медленнее, от детства к юности. В зависимости от возраста, нормальным считается следующая частота ударов в минуту:
— новорожденный ребенок — 140 — от рождения до 1 года — 110-130 — от 1 года до 2 лет — 90-100- от 3 до 9 лет — 80 — 90- от 10 лет и выше — 60 — 80
Пульс человека постоянно меняется, поднимаясь в ответ на некоторые условия – физические упражнения, температура и положение тела (например, если Вы резко встали), сильные эмоции и т. д.
Патологическими являются состояния:
Тахикардия
сердце бьется слишком быстро в состоянии покоя, свыше 100 ударов в минуту.
Если же тахикардия развивается без видимой причины – это весомая причина посетить врача-терапевта. Подобные аномалии могут сигнализировать о болезнях сердечно — сосудистой системы (ишемия, пороки сердца, гипертония, миокардиты), болезнях, вызванных инфекциями, заболеваниях щитовидной железы, климактерических изменений в организме.
Брадикардия
пульс слишком медленный, менее 55-60 ударов в минуту.
Причинами могут быть: сердечно-сосудистые заболевания, старение организма, различные дефекты сердца, сахарный диабет, прием некоторых лекарственных препаратов и т. п.
Это не менее опасно, чем тахикардия, ведь в результате организм не получает достаточное количество кислорода и необходимых питательных веществ.
Тип пульсовой кривой
По типу пульсовой волны можно косвенно судить об эластичности стенок артерий. Различают три типа пульсовых волн: А, В и С. Формирование различных форм пульсовых волн происходит в зависимости от временного интервала между двумя компонентами пульсовой волны: прямой и отражённой волной. В норме, первый компонент пульсовой волны, прямая волна формируется ударным объёмом крови во время систолы, и направляется от центра к периферии. В местах разветвлений крупных артерий формируется второй компонент пульсовой волны, отражённая волна, которая распространяется от периферических артерий к сердцу. У молодых, здоровых людей без заболеваний сердца, отражённая волна достигает сердца в конце сердечного сокращения или в начале фазы расслабления, что позволяет сердцу работать легче и способствует улучшению кровотока в сосудах сердца (коронарных сосудах), так как их кровенаполнение происходит преимущественно в период диастолы. При этом, формируется тип кривой пульсовой волны С, на которой отчётливо видны две вершины, первая соответствует максимуму прямой волны, вторая, меньшая – максимуму отражённой волны. Ниже — иллюстрация пульсовой волны типа С:
С увеличением жёсткости артерий скорость распространения по ним пульсовых волн возрастает, при этом отражённые волны возвращаются к сердцу в период ранней систолы, что значительно увеличивает нагрузку на сердце, т.к. каждая предыдущая отражённая волна «гасит» следующую прямую волну. Другими словами, сердцу, качающему кровь, приходится совершать дополнительную работу для сопротивления несвоевременно пришедшей, наслаивающейся на сокращение пульсовой волне. Временной интервал между максимумами прямой и отражённой волн уменьшается, что графически выражается в формировании кривой пульсовой волны типа А и В. Данные типы пульсовых волн характерны для пожилых лиц, а также для больных с заболеваниями сердечно-сосудистой системы. Ниже проиллюстрированы типы пульсовых волн B и A.
Важно отметить, что в формирование пульсовых волн определённого типа существенный вклад вносит не только системная жёсткость крупных артерий, величина довольно стабильная и мало поддающаяся обратному развитию, но и тонус мелких артерий, показатель, напротив, довольно лабильный, и в норме легко изменяющийся под действием различных внешних факторов. Поэтому, при получении результатов, не соответствующих возрасту, в первую очередь, убедитесь в соблюдении правил проведения исследования
Ориентируйтесь не на результаты единичных случайных измерений, а на изменения показателей в динамике, наибольшей достоверностью обладает серия результатов, зарегистрированных в течение продолжительного времени. Старайтесь проводить измерения в определённое время суток и на одной и той же руке, лучше «рабочей». Оптимальным временем для проведения исследования считаются утренние часы, с 9 до 11.
Синдром слабости синусового узла
Эта патология возраст не выбирает, однако предпочитает определенные условия:
- Поражения миокарда при ИБС и миокардитах;
- Интоксикацию лекарствами, которые больные подолгу принимают от аритмии или необоснованно повышают дозировку, что случается, если человек, считая, что он все знает о своей болезни, начинает лечиться самостоятельно, без участия врача;
- Инфаркт миокарда;
- Нарушение кровообращения различного происхождения.
Заподозрить синдром слабости синусового узла можно по характерным для него признакам:
- Выраженной упорной синусовой брадикардии, которая не реагирует на атропин и физическую нагрузку;
- Появлению (периодами) синоаурикулярной блокады, во время которой могут наблюдаться эктопические (несинусовые, замещающие) ритмы;
- Внезапным исчезновением нормального (синусового) ритма на очень короткий период и замещение его эктопическим на этот промежуток времени;
- Периодическим чередованиям брадикардии и тахикардии, которые называются «синдромом тахикардии-брадикардии».
Последствием синдрома дисфункции синусового узла является внезапное возникновение приступа Адамса-Морганьи-Стокса и асистолия (остановка сердечной деятельности).
Медикаментозное лечение этого синдрома сводится к применению атропина, изадрина, препаратов белладонны. Однако, учитывая, что эффект от консервативного лечения, как правило, небольшой, больным показана имплантация постоянного кардиостимулятора.
Атриовентрикулярная (АВ) блокада — нарушение проведения возбуждения в желудочки из предсердий, с задержкой или прекращением проведения импульса. Она зачастую является спутницей воспалительных и дегенеративных процессов, происходящих в сердечной мышце, инфаркта миокарда или кардиосклероза. Повышенный тонус блуждающего нерва тоже играет определенную роль в формировании атриовентрикулярной блокады.
Атриовентрикулярная блокада, являясь последствием органических поражений сердца, сама дает еще худшие осложнения, в результате которых значительно возрастает опасность летального исхода. Если атриовентрикулярная блокада 1 ст. лечится путем воздействия на основное заболевание, то АВ блокада может переходить в полную, что нарушает кровоснабжение жизненно важных органов, которое приводит к развитию сердечной недостаточности. А это уже плохое последствие, поэтому лечение откладывать нельзя, больного госпитализируют и назначают препараты, стимулирующие сердечную деятельность в инъекционных растворах с постоянным наблюдением за состоянием пациента. Если брадикардия резко выраженная, отмечается тяжелая сердечная недостаточность, больному в экстренном порядке имплантируют искусственный водитель ритма.
Автор статьи
Диденко Максим Викторович
Cердечно-сосудистый хирург высшей категории; заведующий отделением хирургической аритмологии Военно-Медицинской академии, д.м.н.
Стаж работы : c 2000 года, 20 лет
Стресс-эхокардиография – ответы на вопросы пациентов
Стресс ЭхоКГ – это ультразвуковое исследование сердца в сочетании с нагрузкой на него. Оно позволяет выявить на начальной стадии заболевания сердца, которые не проявляются в состоянии покоя.
Суть метода заключается в том, чтобы исследовать сердце в то время, когда оно работает с максимальной частотой и требует большего количества кислорода, чем в покое. Для создания таких условий и применяется нагрузка. Назначает исследование кардиолог или терапевт, проводит процедуру — специалист ультразвуковой диагностики.
Когда назначают стресс ЭхоКГ?
- Если ЭКГ и обычное УЗИ не показали явных нарушений со стороны сердечной мышцы, для подтверждения или исключения ишемической болезни сердца.
- Если стресс-ЭКГ исследование оказалось малоинформативным.
- Если необходимо точно выявить работоспособные и пораженные заболеванием участки миокарда.
- Если Вам предстоит операция на сердце, исследование позволяет оценить Ваше состояние перед операцией и предупредить возможные осложнения.
- Если необходимо оценить эффективность лечения ишемической болезни сердца.
Как подготовиться к процедуре?
Чтобы получить максимально достоверные результаты диагностики, нужно соблюдать несколько правил:
- Заранее выясните у своего лечащего врача (который назначил данное исследование) возможно ли Вам отменить за 3 дня до процедуры препараты, снижающие частоту пульса. В случае невозможности отмены препаратов обратитесь за консультацией к врачу, проводящему исследование.
- В течение суток перед обследованием не пейте кофе, крепкий чай, энергетические напитки, алкоголь.
- Воздержитесь от курения.
- За 3–4 часа до процедуры не подвергайте организм никаким физическим нагрузкам.
- Принимайте пищу не позже, чем за 3 часа до процедуры.
- Для процедуры с физической нагрузкой надевайте легкую удобную одежду, не сковывающую движений. Исследование выполняется в нижнем хлопчатобумажном белье. С собой иметь запасные хлопчатобумажные носки.
- В день исследования принять гигиенический душ.
- С собой иметь питьевую воду.
Какие документы принести на исследование?
- Паспорт
- Направление на исследование
Желательно также взять:
- Выписки из стационара
- ЭКГ (срок действия 6 мес.),
- УЗИ сердца (срок действия 6 мес.)
- Если есть аритмия, то результаты холтеровского мониторирования (срок действия 6 мес.)
Как проводится стресс ЭхоКГ?
Все обследование занимает не более 1 часа и проходит в несколько этапов:
1. Сначала делают УЗИ сердца, регистрируют ЭКГ и артериальное давление в спокойном состоянии.
2. Далее Вашу сердечно-сосудистую систему подвергают нагрузочному тестированию. В зависимости от типа проводимой процедуры, это может быть использование велотренажера или введение в вену специальных препаратов.
3. УЗИ сердца и регистрацию ЭКГ продолжают проводить во время нагрузки на сердце.
4. Интенсивность нагрузки увеличивают постепенно. Нагрузку при кручения педалей увеличивают каждые 2–3 минуты. Если используются фармакологические препараты, новую их дозу также вводят каждые 3 минуты.
5. Длительность нагрузки составляет около 10–15 минут.
6. Процедуру могут досрочно прекратить, если у вас возникнет боль в области сердца, тошнота, головокружение, удушье. Стресс ЭхоКГ с физической нагрузкой могут прекратить, если вы почувствуете сильную мышечную усталость.
7. Иногда может понадобиться введение препаратов, которые приводят работу сердца в норму после процедуры.
8. Далее врач проанализирует все полученные данные, сравнит результаты ЭхоКГ до, во время и после нагрузки.
Какие могут быть осложнения при исследовании?
- развитие приступа стенокардии
- нарушения ритма сердца
-
резкое снижение или повышение артериального давления
- инфаркт миокарда
- остановка кровообращения
Для предотвращения тяжелых осложнений только в нашей клинике исследование проводится под контролем опытного врача-реаниматолога, в условиях круглосуточно функционирующего отделения кардиохирургии.
Почему пульс изменяется: физиологические нормы
Пульс – величина непостоянная. Он с легкостью может усиливаться или замедляться. Например, перед экзаменом, когда переживания просто зашкаливают, сердце стучит с такой силой, словно «пытается вырваться из груди»
А если человек слушает интересную историю, которая захватывает все его внимание, то он расслабляется настолько, что пульс немного замедляется
Изменение пульса может наблюдаться под воздействием следующих факторов:
- отдых, расслабление, сон, лежачее положение (ЧСС снижается);
- прием еды, распитие алкоголя, употребление чая, кофе (пульс ускоряется);
- интенсивная физическая нагрузка, спортивные тренировки;
- прием некоторых медикаментов (способен ускоряться или замедляться, информацию можно найти в инструкции к препарату);
- психоэмоциональные переживания: сильный испуг, тревога и даже радость;
- гормональные изменения у женщин, при которых снижается концентрация эстрогена (приводят к повышению пульса);
- лихорадка (ЧСС увеличивается, поскольку сердцу приходится перекачивать загустевающую кровь);
- духота или жара в помещении (пульс ускорится).
Частота пульса в зависимости от пола и возраста
Определяя свою оптимальную частоту пульса, необходимо сделать поправки на пол и возраст.
Известно, что частота сердечных сокращений у мужчин ниже, чем у женщин. Среднее количество ударов в минуту у мужчин – 70, у женщин – 75.
С возрастом ЧСС возрастает в среднем на 5-10 ударов.
Для определения нагрузки рекомендуется следующая схема:
- В возрастном диапазоне 20-40 лет лучше использовать верхние показатели зоны интенсивности
Например, если вы тренируетесь для похудения – ваш диапазон 55-65% от ЧСС max.
Верхняя граница 65%, то есть, именно она рекомендуется для оптимального жиросжигания.
- После 40 лет ориентируйтесь на нижнюю зону целевой ЧСС
- Людям после 60 лет желательно снижать нижнюю границу сердечных сокращений на 5%
Например, при жиросжигающих тренировках использовать пульс в 50% от максимального.
На этом все! Теперь вы знаете все о зонах ЧСС!
Правильно используя эту информацию и рассчитывая необходимую нагрузку, вы достигнете результатов гораздо быстрее!
голоса
Рейтинг статьи