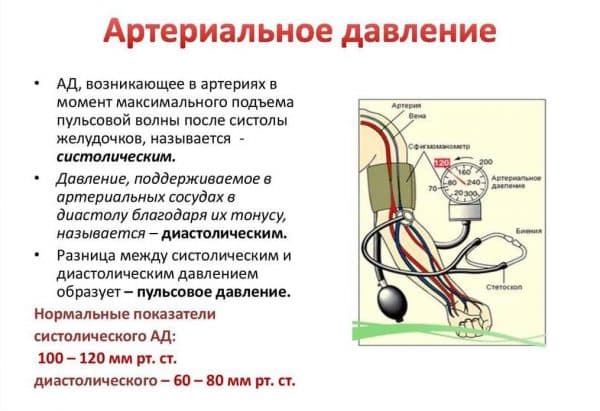
Что делать, если болят колени?
Содержание:
- Диагностика
- Что собой представляет блокада суставов?
- Наши медицинские центры
- Народная медицина против болей в коленях
- Первая помощь при травме
- Травмы и заболевания, вызывающие боли в колене
- Лечение артритов
- Причины состояния — безопасные и опасные
- Системная красная волчанка
- Артрит
- Эпидемиология /Этиология
- Симптомы подагры
- Плюсы и минусы процедуры
- Применение медикаментозных средств
- Частые вопросы
- Больно вставать на колени: причины
- Методы лечения болей в пятке
- Группы повышенного риска
Диагностика
По характеру боли и внешнему виду пораженного сустава предварительный диагноз (артрит или артроз) может поставить даже неспециалист. Но за подтверждением предположений поспешите в районную поликлинику!
К какому врачу обратиться?
При боли в суставе следует записаться к участковому терапевту. Он выполняет функции медицинского диспетчера: фиксирует жалобы и клинические симптомы, направляет больного на обследование и по его результатам решает, у какого врача следует проконсультировать каждого конкретного больного. В поддержании здоровья суставов задействованы самые разные специалисты:
- артролог,
- травматолог-ортопед,
- ревматолог,
- вертебролог (если поражены суставы позвоночника),
- подолог (если речь идет о суставах стопы),
- хирург,
- онколог,
- невролог (если сустав уже подлечили, а боль в нем осталась),
- диетолог (если суставы болят на фоне метаболических нарушений, например подагры или если есть излишки веса).
Какие анализы сдать и исследования сделать?
Обследование начинается с самого простого – клинического (из пальца) и биохимического (из вены) анализа крови на предмет признаков воспаления, а также общего анализа мочи. При некоторых заболеваниях суставов в патологический процесс вовлекаются почки. Избыток солей мочевой кислоты в моче может указывать на подагру как причину заболевания суставов.
Обнаружить воспалительный процесс и уточнить его характер помогает лабораторное исследование синовиальной жидкости, которая находится внутри сустава. Ее получают путем прокола суставной сумки – пункции. При необходимости выполняют гистологическое исследование фрагмента синовиальной оболочки, выстилающей полость сустава изнутри.
Проверенный метод диагностики – рентгенография сустава в двух стандартных проекциях. Она поможет визуализировать сужение суставной щели, костные выросты, остеопороз и остеосклероз (участки пониженной и повышенной плотности костной ткани, рис. 3).
Рисунок 3. Рентгенограмма правого запястья. Развитие остеопороза (b, c) в ходе лечения с помощью человеческих моноклональных антител. Стрелками отмечены двухслойные склеротические полосы после двух курсов препарата. Источник : Elsevier Ltd/The Lancet
В настоящее время исчерпывающие сведения о состоянии сустава предоставляет магнитно-резонансная томография.
Что собой представляет блокада суставов?
Процедура представляет собой введение в пораженный дегенеративно-дистрофическим заболеванием сустав лекарственных препаратов одной либо нескольких групп для купирования боли, устранения воспаления, отечности и нормализации функционирования сочленения. Кроме этого, блокада голеностопного сустава, тазобедренного, коленного, плечевого или лучезапястного помогает избежать негативных последствий, которые могли бы возникнуть при пероральном употреблении некоторых видов препаратов. Если дегенеративная суставная болезнь прогрессирует, блокады назначаются как обязательные процедуры, входящие в схему комплексной терапии.
Наши медицинские центры
-
Северное отделение (МРТ и КТ)
Удельная
Развернуть
м. Удельная, пр-т Энгельса, д. 33
ПН-СБ: с 8.00 до 22.00ВС: с 9:00 до 18:00 (МРТ)
МРТ и КТ
-
Центральное отделение (Клиническое отделение)
Фрунзенская
Развернуть
м. Фрунзенская, ул. Киевская, д. 5 к.4
ПН-СБ: с 8.00 до 20.00ВС: 09.00 до 17.0002.05.2021 — выходной
Клиническое отделение
-
Центральное отделение (МРТ и КТ)
Фрунзенская
Развернуть
м. Фрунзенская, ул. Киевская, д. 5 к.5
ПН-ВС: с 8.00 до 22.00
МРТ и КТ
-
Южное отделение (МРТ и КТ)
Ленинский проспект
Развернуть
м. Ленинский проспект, Ленинский пр., д. 160
ПН-ВС: с 8.00 до 0.00 (МРТ)ПН-ВС: с 8:00 до 22:00 (КТ)
МРТ и КТ
-
Южное отделение (Клиническое отделение)
Ленинский проспект
Развернуть
м. Ленинский проспект, Ленинский пр., д. 160
ПН-СБ: с 8:00 до 17:00ВС: выходной
Клиническое отделение
Народная медицина против болей в коленях
Народные способы лечения коленей могут быть как самостоятельным средством победы боли, так и одной из составляющих комплексного лечения. Самый простой способ лечения колена – это применение всяческих компрессов:
1. Цветы каштана, сирени и одуванчика смешать в равных долях и плотно утрамбовать в банку, затем залить водкой и выдержать в темном месте 14 дней. Готовой настойкой пропитывать марлевую салфетку и перематывать ею беспокоящую часть ноги на ночь. Уже через два-три раза такой компресс значительно снимет боль.
2. Хорошо зарекомендовали себя маски из желтой глины. Желтая глина смешивается с водой до густой кашицы и накладывается на больное место под пленку и теплую повязку. Выдерживается такой компресс так же всю ночь. Курс должен составлять минимум 7 процедур, после которых его можно делать уже дважды в неделю в качестве профилактики.
Еще один популярный метод лечения в домашних условиях – это всевозможные мази, приготовленные своими руками на основе таких активных компонентов, как: мумиё, мёд, чистотел, зверобой, горчичный порошок. Когда при занятиях спортом организм отзывается неприятными ощущениями – это побуждающий сигнал к тому, чтобы внести в свои тренировки изменения, снизить их интенсивность или дать телу период покоя. Нагрузки во время упражнений должны быть адекватными и соответствовать возможностям, здоровью и физической подготовке человека.
Когда при занятиях спортом организм отзывается неприятными ощущениями – это побуждающий сигнал к тому, чтобы внести в свои тренировки изменения, снизить их интенсивность или дать телу период покоя. Нагрузки во время упражнений должны быть адекватными и соответствовать возможностям, здоровью и физической подготовке человека.
Нужно следить за правильной техникой выполнения пробежки и положением ног во время нее. Бегать следует только в удобной подходящей специальной обуви.
Ни в коем случае нельзя бегать в кедах или, тем более, в совершенно неспортивной обуви. Нога в кроссовке должна быть хорошо зафиксирована, кроссовок должен сидеть «как перчатка», но в то же время стопа должна чувствовать себя естественно.
Если в течение трех суток после забега боли в колене не проходят, надо обратиться к врачу и описать ему всю картину: когда получена травма, какой характер ощущений, какое уже проводилось лечение и т.д. Возможно, спазмы – показатель начала развития болезни сустава. Лечение на ранней ее стадии будет гораздо проще и эффективнее, чем в запущенной ситуации.Самолечение при травмированном колене может не только не помочь, но и навредить и оттянуть начало лечения и, тем самым отодвинуть выздоровление и понизить благоприятный прогноз.
После окончания лечения и полного восстановления работы сустава, возможно вернуться к тренировкам с разрешения своего лечащего врача, начиная с минимальных нагрузок и постепенно старательно наращивая их до желаемых.
Первая помощь при травме
Вне зависимости от того, что вы выявили при самодиагностике, если вы получили травму голеностопного сустава и ощущаете любой из вышеперечисленных симптомов, вам нужно сделать следующее:
По возможности, добраться до травмопункта либо, хотя бы, до дома, не наступая на поврежденную ногу.
Зафиксировать стопу в максимально неподвижном положении. Для этого можно использовать эластичный бинт либо ортез. В крайнем случае, подойдет высокий ботинок с жесткой фиксацией голеностопа, пока вы не обзаведетесь эластичным бинтом. Бинтовать сустав нужно «восьмеркой». Первый тур бинта накладывается над областью лодыжек, второй- вокруг стопы, третий- по первому, четвертый- по второму, каждый раз чередуем место перехода предыдущего тура- то со стороны медиальной лодыжки, то со стороны латеральной. Повязка должна плотно стягивать сустав, ограничивая его подвижность и препятствуя образованию отека когда вы ходите.
Приложить к месту повреждения холодный компресс. В идеале – ледяной компресс. Это может быть грелка со льдом, замороженные ягоды, замороженный кусок мяса, а зимой – даже обычный снег. Прикладывать такой компресс нужно к месту наибольшего отека на 20-30 минут, не более того. После нужно сделать перерыв (около 20 минут) и повторить процедуру. Вместо льда можно использовать этилхлорид. Он создает охлаждающий эффект, испаряясь с того места, на которое был нанесен. В арсенале спортивной медицины также имеются специальные пакеты с хладореагентом. Они также могут пригодиться, однако срок их «жизни» слишком незначителен.
Положить ногу на возвышение так, чтобы область голени располагалась выше области тазобедренного сустава. Это обеспечит улучшение венозного оттока и несколько уменьшит артериальный приток. Таким образом, отек немного спадет, а значит, болевые ощущения тоже незначительно уменьшаться. Помните, в большей степени именно отек провоцирует болевые ощущения за счет чисто механического давления на ткани изнутри. Давление ухудшает отток венозной крови и это, в свою очередь, еще сильнее увеличивает отек, замыкая порочный круг.
Не мешкайте с визитом к травматологу, чтобы провести рентгенологическое исследование
Это очень важный момент! Важно исключить или же подтвердить наличие перелома костей голеностопа. В зависимости от того, что покажет снимок, будет целиком и полностью зависеть тактика лечения
Либо вы поедите домой и будете выполнять рекомендации доктора, либо поедете в специализированный стационар, со всеми вытекающими отсюда последствиями. В данной ситуации, не нужно бояться больницы: неправильно сросшиеся кости голеностопа могут создать вам существенные проблемы в будущем: затруднение ходьбы с формированием хронической хромоты; лимфотсаз; тромбоз вен нижней конечности; хронический болевой синдром и прочее.
Luis Santos — stock.adobe.com
Травмы и заболевания, вызывающие боли в колене
Самой частой патологией, сопровождающейся болями в колене, являются:
- Закрытые и открытые травмы колена с внутрисуставными переломами, вывихами, разрывами менисков. Все они приводят к развитию воспалительных процессов (артритов), переходящих затем в дегенеративно-дистрофические (артрозы) с формированием постоянного болевого синдрома и нарушения функции колена. Это самая частая причина боли в коленях. В группе риска спортсмены. Даже незначительный ушиб колена может вызывать разрушение клеток суставных тканей, что приводит к развитию воспалительного процесса. При значительных травмах все эти процессы носят выраженный характер и сопровождаются длительными болями. Большое значение имеет нестабильность колена, развивающаяся при повреждении связочного аппарата. Со временем нестабильность нарастает, травмируются близлежащие ткани, что приводит к усилению боли в суставе колена, особенно, при спуске с лестницы. При отсутствии правильного лечения процесс может осложниться инфицированием, стать гнойным, угрожающим жизни больного или перейти в хронический с постепенным прогрессированием и разрушением сустава, сопровождающимся сильными болями.
- Артриты коленного сустава – воспалительные процессы различного происхождения, сопровождающиеся повышением температуры тела и нарушением общего состояния больного. Больные жалуются, что боль в колене ноет постоянно. Болезнь может иметь инфекционный, инфекционно-аллергический, аутоиммунный, обменный характер. Протекает воспалительный процесс также по-разному, в зависимости от вызвавшей его причины (гнойные, ревматоидные, псориатические, подагрические и другие артриты). Иногда возможно осложнение артрита кистой Бейкера, расположенной в подколенной области. Тогда появляется боль под коленом сзади. От разрушения сустава и инвалидизации спасет только адекватное лечение, назначенное врачом травматологом или ревматологом.
- Артрозы коленного сустава — дегенеративно-дистрофические процессы в суставе, развивающиеся после травм, острых и хронических воспалительных процессов и на фоне возрастных обменных нарушений у пожилых людей. Происходит разрушение или истончение хрящевой амортизационной ткани (менисков и хрящевого слоя, покрывающего суставные поверхности костей). Разрушение сустава прогрессирует медленно, но неуклонно. Беспокоят болезненность и хруст при движении. В пожилом возрасте это основная причина боли в коленях. Кости трутся друг о друга, строение их разрушается, сустав деформируется, все это сопровождается сильными болями.
- Кисты и опухоли.
Лечение артритов
Претерпело большие изменения за последнее время. В один промежуток времени лечение артритов заключалось в назначении аспирина, тепловых процедур и иммобилизации поврежденных суставов с помощью различных ортопедических ортезов. Оказалось, что иммобилизация, для якобы снятия болей, больше приносит вреда, чем пользы. В настоящее время суставам дают меньше времени на отдых и постоянная подвижность в них залог сохранения его функций. Современное лечение остеоартрита состоит в комбинации упражнений, физиотерапии, медикаментов, внутрисуставных инъекций и снижения веса. Отмечается очевидная связь избыточного веса с поражением крупных суставов (коленных, тазобедренных). И снижение веса очень благотворно действует в этих случаях.
В лечении ревматоидного артрита отмечен тоже прогресс. В середине 20 века был впервые применен преднизолон и первые результаты лечения были очень обнадеживающими. Но оказалось, что побочных действий у стероидов не меньше, чем терапевтических. Определенные надежды связывают с недавно открытыми селективными иммунодепрессантами Адалимумаб (Хумира) и другими. Время покажет их эффективность.
Медикаментозное лечение
В настоящее время существует целая группа препаратов: аспирин, индометацин, ибупрофен, напроксен, ингибиторы ЦОГ-2 (целебрекс), стероиды, траматодол, метотрексат, пеницилламин, различные кремы и гели, хондроитинсульфат.
Все медикаменты обладают в той или иной степени рядом побочных действий и их назначение, дозировка и длительность являются исключительной прерогативой врача.
Физиотерапия. Современные физиотерапевтические методики помогают в ряде случаев уменьшить отечность в суставе, увеличить подвижность, снизить болевые ощущения. Но иногда даже длительные курсы физиопроцедур не дают эффекта.
Физические упражнения
Пациенты с болями в суставах стараются избегать физических упражнений, дабы их не травмировать. И, казалось бы, такие виды активности, как длительная ходьба, велоэргометрия или занятия на тредмиле являются уделом только здоровых людей. Но разумные нагрузки с постепенным увеличением объема выполненных упражнений очень благотворно воздействуют на больных с артритом. Наряду с медикаментами и ортезами, физические упражнения помогают улучшить следующие параметры: снизить скованность в суставе и боль, увеличит эластичность мышц и связок сустава, улучшить кровоснабжение хрящевой ткани, улучшить общее самочувствие (сон, настроение), снизить вес.
Причины состояния — безопасные и опасные
Боли и хруст могут быть спровоцированы как физиологическими причинами, так и патологическими факторами. В том случае, если постоянно хрустит колено и опухает или болит, если вы замечаете ограничение подвижности в ноге, необходимо обратиться к врачу — специалист направит на обследование, определит источник хруста и назначит терапию.
Среди распространенных причин выделяют:
- Гонартроз – состояние, при котором сустав недополучает нормального питания, что приводит к дистрофическим изменениям — хрящ начинает разрушаться.
- Ревматоидный артрит: колени хрустят и болят при приседании, движении, при прикосновении боль усиливается, а суставы выглядят припухшими.
- Повреждение менисков. Колено в этом случае будет не просто хрустеть, но и сильно беспокоить — приседать или даже просто ходить очень сложно. При этом во время движения будут слышны щелчки.
- Подагрический артрит. Если в организме пациента нарушается обмен мочевой кислоты, в суставах будут откладываться соли, что и вызывает щелчки.
Хруст часто сигнализирует о серьезном недуге. Что делать, если колени болят и хрустят? Не ждать, а идти в клинику.
Системная красная волчанка
Системная красная волчанка относится к аутоиммунным заболеваниям. Этиология этого заболевания пока не известна. Предполагают определенную генетическую детерминированность . Провоцирующими факторами могут быть инфекции, стрессы, солнечная инсоляция, ультрафиолетовое облучение, изменения уровня гормонов при беременности или при приеме контрацептивов. Причина образования аутоантител непонятна. Женщины болеют в 9 раз чаще мужчин и, как правило, дебют происходит в фертильном возрасте. СКВ характеризуется чередованием обострений и ремиссий, причем эти периоды могут быть разной продолжительности. При обострении может быть подъем температуры, воспаление и боли в суставах. Периоды ремиссии могут быть длительными и на этот период времени до 20% пациентов не нуждаются в лечении. При СКВ возможно поражение других органов и систем ( почки, сердце, кожные покровы).
Артрит
Лидером среди всех воспалительных заболеваний в области колена является артрит. При развитии данного заболевания происходит проникновение инфекционных агентов в ткани коленного сустава. В результате развивается подагрический или ювенильный артрит.
Наиболее опасным является ревматоидный артрит. Это заболевание аутоиммунного характера, его невозможно вылечить. Оно быстро прогрессирует, провоцируя полное разрушение костных структур. При развитии артрита происходит деформирование сустава, это сопровождается резкой болью, особенно во время сгибания и разгибания колена.
Болевой синдром во время сгибания коленного сустава характерен на любом этапе развития артрита. При наличии обострения болезни возникают такие дополнительные симптомы:
- припухлость;
- отечность;
- покраснение и гиперемия;
- местная гипертермия.
Во время движения коленом человек ощущает распирание, появляется отечность коленной чашечки, она становится горячей на ощупь. При сильном обострении становится очень трудно двигаться. Когда человек находится в состоянии покоя, симптоматика постепенно угасает.
Если же патологический процесс спровоцирован бурситом, при котором воспаляется суставная сумка, неприятные ощущения не проходят, даже если пациент находится в состоянии покоя. В этом случае сустав печет изнутри. Также при развитии синовита, который сопровождается воспалением синовиальной оболочки, возникают сильные болевые ощущения во время сгибания и разгибания колена.
Эпидемиология /Этиология
ПФБС может быть связан с травмой надколенника, но чаще это сочетание нескольких факторов: чрезмерное использование или перегрузка пателлофеморального сустава, анатомические или биомеханические аномалии, мышечная слабость, дисбаланс или дисфункция. Более вероятно, что ПФБС ухудшается и плохо лечится из-за сочетания нескольких факторов.
Одной из основных причин ПФБС является ориентация и положение надколенника. Когда коленная чашечка имеет другую ориентацию, она может скользить больше в одну сторону относительно межмыщелковой ямки, что приводит к избыточному давлению в этой части бедренной кости и, соответственно, раздражению, дискомфорту и боли. Есть разные причины, которые могут спровоцировать такие отклонения.
Ориентация надколенника варьируется от одного пациента к другому. Она также может отличаться от левого колена к правому у одного и того же человека, а может быть результатом анатомических аномалий. Небольшое отклонение надколенника может вызвать мышечный дисбаланс и биомеханические нарушения, которые, возможно, и приведут к ПФБС. И наоборот, мышечный дисбаланс или биомеханическая аномалия могут вызвать отклонение надколенника, что приведет в возникновению ПФБС. Например, когда медиальная широкая мышца бедра (МШМБ) недостаточно сильная, латеральная широкая мышца бедра может генерировать большую силу, что может приводить к латеральному скольжению, латеральному наклону или латеральному вращению надколенника, и, следовательно, нарастанию давления на латеральной с стороне межмыщелковой ямки, ее раздражению и боли в колене. Возможна обратная ситуация, но медиальное скольжение, наклон или вращение встречаются редко. Еще одна мышца и связка, которые могут вызвать отклонение надколенника, — это илиотибиальный тракт и медиальная поддерживающая связка надколенника (в случае дисбаланса или слабости одной из этих структур).

Один из механизмов неправильного позиционирования надколенника
ПФБС также может быть вызван гиперэкстензией коленного сустава, латеральным вращением большеберцовой кости, вальгусным или варусным положением колена, увеличением угла Q, напряжением илиотибиального тракта, хамстрингов или икроножной мышцы.
Иногда боль и дискомфорт локализуются в колене, но источник проблемы находится где-то в другом месте. Pes planus (плоская стоп — пронация) или pes cavus (полая стопа — супинация) также могут провоцировать ПФБС. Пронация стопы (которая чаще встречается при ПФБС) вызывает компенсаторную внутреннюю ротацию большеберцовой или бедренной костей, что нарушает пателлофеморальный механизм. Супинация стопы обеспечивает меньшую амортизацию для ноги, когда она касается плоскости опоры, что может приводить к росту нагрузки на пателлофеморальный (ПФ) сустав. Кинематика тазобедренного сустава также может влиять на колено и провоцировать ПФБС. Результаты одного исследования показали, что у пациентов с ПФБС могут быть слабыми абдукторы бедра, что будет приводить к увеличению приведения бедра во время бега.
Мышечная этиология ПФБС
- Слабость квадрицепса:
- Слабость медиальной части квадрицепса:
- Напряжение илиотибиального тракта:
- Напряженные хамстринги:
- Слабость и укорочение мышц бедра:
- Напряженные икроножные мышцы:
Симптомы подагры
Первую стадию подагры описывают как гиперурикемию (повышенное содержание мочевой кислоты в крови). Гиперурикемия выявляется с помощью биохимического анализа крови. При этом в большинстве случае иных симптомов заболевания не обнаруживается. Иногда могут наблюдаться общая слабость, потливость, зуд кожи, запоры.
Собственно о подагре стоит говорить с момента начала острых подагрических атак. Спровоцировать приступ подагрического артрита могут:
-
приём алкоголя (единократное употребление значительной дозы);
-
переохлаждение;
-
травма сустава;
-
обычное ОРЗ.
В первую очередь, как правило, страдает сустав большого пальца ноги (I плюснефаланговый сустав). Типично поражение сустава только на одной ноге. Довольно часто затрагиваются другие мелкие суставы – лучезапястные или фаланги пальцев. В дальнейшем от подагрических атак могут пострадать и остальные суставы. У женщин заболевание может охватить сразу же несколько суставов уже в самом начале.
Обычно приступ подагрического артрита длится не более 5-7 дней, после чего наступает полная ремиссия (какие бы то ни было симптомы исчезают) – до следующего приступа. Такое течение подагры называют интермиттирующей («интервальной») стадией. Затем заболевание может перейти в хроническую стадию.
Приступ подагрического артрита
Приступ подагрического артрита проявляется острой болью в суставе. Довольно быстро область поражённого сустава отекает и краснеет. Цвет кожи над суставом может приобрести синюшный оттенок. Больной ощущает озноб, повышается температура, — возможно повышение до 38 °C и выше. Любое прикосновение к суставу усиливает боль, сустав полностью теряет подвижность. Боль может быть очень интенсивной и не сниматься анальгетиками.
В большинстве случаев приступ случается ночью, к утру боль обычно ослабевает. Однако в тяжелых случаях сильная боль может продолжаться до 3-х дней, потом её интенсивность медленно уменьшается.
Хроническая подагра
Если приступы подагрического артрита становятся частыми и протекают достаточно тяжело (периоды боли преобладают над периодами ремиссии), диагностируется хроническая подагра. Хроническая форма заболевания характеризуется усилением дисфункции пораженных суставов, а поскольку больной перестаёт ими пользоваться, развивается атрофия суставных мышц.
Специфическим симптомом подагры является образование тофусов. Тофус – это подкожное или внутрикожное скопление уратов (солей мочевой кислоты). Тофусы выглядят как узелки – плотные образования округлой формы. Диаметр их может варьироваться от 2-х мм до 5 см и более. Тофусы появляются обычно приблизительно через 5 лет после первого приступа подагры, медленно увеличиваясь в размерах. Однако при неблагоприятном течении их образование может идти более быстро. Типичные места, где они возникают – это пальцы рук и ног, ушные раковины, коленные и локтевые суставы, стопы, надбровные дуги. Трогать эти образования не больно. Кожа над тофусами, как правило, сухая и шероховатая, так как её кровоснабжение нарушено. Со временем в этом месте может образоваться свищ, сквозь который выделяется белая пастообразная масса (собственно ураты).
Тофусы образуются не всегда (только у 50-60% больных).
Хроническая подагра также часто становится причиной мочекаменной болезни. Ураты могут образовывать камни в почках, которые способны вызывать почечные колики, блокировать отток мочи, способствовать развитию пиелонефрита.
Плюсы и минусы процедуры
При очень сильных болях в пораженной области показано проведение блокады. Укол в сустав имеет определенные плюсы и минусы.
Среди основных плюсов нужно отметить такие, как:
- быстрое устранение боли;
- можно многократно применять подобную методику; практически нет побочных проявлений;
- внутрисуставные инъекции не несут риска занесения бактерий в полость суставов;
- наблюдаются терапевтические эффекты.
Однако стоит учитывать, что у подобной методики имеются определенные минусы, среди которых нужно отметить такие, как:
- не является основным методом проведения лечения;
- не приводит к устранению основной причины болезни;
Так как имеются определенные плюсы и минусы проведения подобной процедуры, то ее назначает только лечащий врач, так как она имеет определенные противопоказания, которые обязательно нужно учитывать.
Применение медикаментозных средств
Чтобы избавиться от болевого синдрома в коленном суставе, используются нестероидные противовоспалительные средства, обезболивающие препараты и хондропротекторы.
С помощью нестероидных противовоспалительных средств купируется воспалительный процесс, устраняется болезненность, улучшается микроциркуляция крови и лимфы. К таким препаратам относят мази, гели и таблетки. Обычно врач назначает такие лекарства:
- Дикрофенак;
- Нимесил;
- Индометацин;
- Мелоксикам;
- Кетанов.
С помощью хондропротекторов ускоряется регенерация травмированных и поврежденных тканей в коленном суставе. Такие препараты неспособны избавить от болей, но при прохождении продолжительного курса лечения удается предупредить развитие рецидивов и восстановить работоспособность коленного сустава.
К другим препаратам для лечения заболеваний коленного сустава относят:
- антибактериальные средства — показаны в лечении инфекционного артрита;
- глюкокортикостероидные инъекции — для лечения артроза и ревматоидного артрита;
- лекарства для выведения уратов — при лечении подагры.
Если происходит травма, необходимо приложить холодный компресс. Благодаря этому болевой синдром утихнет, гематома будет рассасываться. Ни в коем случае нельзя греть колено.
Частые вопросы
Почему боль в коленях появляется у маленького ребенка?
Причины могут быть разными: от небольших травм до аутоиммунных процессов после перенесенных инфекций. Чтобы установить причину, нужно провести обследование. Часто такие заболевания имеют наследственную основу
Какие причины появления боли в колене у подростков?
Причины разные, при болях в колене у подростков лучше не затягивать с обследованием: именно в этом возрасте чаще всего развиваются хронические заболевания, приводящие к инвалидности. Только своевременно назначенное лечение убережет подростка от стойкой утраты функции конечности.
Какие самые распространенные причины болей в колене у женщин?
Самое «женское» заболевание — ревматоидный артрит. Женщины болеют им намного чаще мужчин.
Любые боли в колене требуют не только их устранения, но и реабилитации для предупреждения или подавления длительно протекающих воспалительных и дегенеративно-дистрофических процессов в коленном суставе. В медицинском центре «Парамита» (Москва) проводится качественная реабилитация больных с болевым синдромом коленного сустава. Более подробную информацию о лечении в клинике можно найти на нашем сайте.
Литература:
- Гиршин С.Г., Лазишвили Г.Д. Коленный сустав. Повреждения и болевые синдромы. – М., 2007. – С. 112–
- Алексеева Л. И. Рекомендации по ведению больных остеоартрозом коленных суставов в реальной клинической практике // Лечащий Врач. 2015; 1: 64–69.
- Wylde V., Hewlett S., Learmonth I. D., Dieppe Р. Persistant pain aft er joint replacement: Prevalence, sensory qualities, and postoperative determinants // Pain. 2011. Vol. 152. P. 566–572.
- Schaible H. G., Grubb B. D. Aff erent and spinal mechanisms of join pain // Pain 1993. Vol. 55. P. 5–54.
«Вы задумались о собственном здоровье и обратились к нам – этим шагом Вы доверили нам свою жизнь. Мы высоко ценим Ваш выбор, и от имени коллектива клиники «Парамита» я хочу Вас заверить, что мы сделаем всё возможное, чтобы его оправдать.»
Илья ГрачевГлавный врач клиники
Мы всегда рады помочь, ждем ваших звонков+7 (495) 198-06-06
Больно вставать на колени: причины
-
выполнение тяжелых упражнений без предварительной подготовки;
-
занятие тяжелой атлетикой;
-
игровые виды спорта;
-
малоподвижный образ жизни;
-
ношение неудобной обуви;
-
наличие избыточного веса;
-
беременность;
-
неполноценное питание;
-
возраст старше 40 лет;
-
аутоиммунные болезни.
Комментирует врач-ортопед Литвиненко Андрей Сергеевич:
Одной из распространенных причин, почему появилась боль в колене, когда встаешь на него, является травма. Такие жалобы появляются даже после ушиба коленной чашечки. Визит к доктору обязателен с целью обнаружения более серьезных повреждений: вывиха, подвывиха, перелома. Травматолог даст рекомендации, как быстрее восстановиться и вернуться к прежней активности.
Заболевания суставных и околосуставных тканей встречаются более чем у 50% населения, что вызывает боль в колене при нажатии. Они начинают развиваться после травм, а также в связи с возрастными изменениями.
-
Остеоартроз. Первопричиной служит нарушение обменных процессов. Хрящ испытывает полезных веществ, поэтому образует трещины и истирается. На начальной стадии ощущается легкий дискомфорт. По мере прогрессирования патологического процесса болевой синдром беспокоит даже ночью, в состоянии покоя.
-
Бурсит. Воспаление в области суставной сумки. Синовиальная жидкость выделяется излишне. Болезнь чаще затрагивает коленки и локти.
-
Подагра. Характеризуется патологическим отложением солей мочевой кислоты. Больно садиться на колени, если эти вещества откладываются именно в них. Кристаллы вызывают воспаление. При острой форме подагре к месту поражения больно прикоснуться.
-
Артрит. Воспалительный процесс в области суставов. Присутствует чувство тяжести, отечность.
-
Хондромаляция надколенников. Происходит истончение, постепенное разрушение хряща. Выявляется отек, хруст. Жалобы усиливаются при физических нагрузках.
Пациентке кажется: не могу встать на колено, резкая боль пройдет после длительного отдыха. На самом деле этого не происходит. Лечение начинать рекомендуется как можно быстрее. Многие диагнозы, которые начинались с незначительного дискомфорта, способствуют частичной или полной утрате двигательной функции, инвалидности.
Методы лечения болей в пятке
Патологии пяточной области стараются лечить консервативно, но это не всегда возможно. Если консервативная терапия неэффективна — это показание к операции. Хирургическое лечение быстро и навсегда устраняет причину болей в области пятки. Современная хирургия основана на малоинвазивных амбулаторных техниках с минимальной травматизацией и коротким периодом восстановления.
Пяточная шпора
Хирургическое лечение пяточной шпоры показано, если консервативная терапия не дает результата в течение 6 месяцев. Виды операций при пяточной шпоре — удаление остеофита и плантарная фасциотомия.
Вмешательства проводят под местной анестезией. Через небольшой разрез хирург вводит эндоскопический зонд и микрохирургические инструменты. Под контролем микровидеокамеры он иссекает костный нарост, а при необходимости — и воспаленный участок фасции. Чтобы в дальнейшем не сдавливался нерв, рассекают толстую часть приводящей мышцы большого пальца стопы.
Если боль при пяточной шпоре вызвана не остеофитом, а избыточным натяжением подошвенного апоневроза, делают тенотомию — частичное рассечение сухожилия. Операцию выполняют без разрезов — через проколы с помощью электрического тока высокой частоты (радиочастотная тенотомия).
Бурсит
Бурсэктомия — хирургическое удаления синовиальной сумки — показана при неэффективности консервативного лечения бурсита. Операцию делают без разрезов в артроскопической технике.
Через 2-3 прокола диаметром 4-5 мм в сустав вводят микрохирургические инструменты и миниатюрную видеокамеру. Суставную капсулу рассекают и извлекают. На разрезы накладывают стерильную повязку. Длительность процедуры — около 30 минут. Восстановительный период — 2 дня.
Деформация Хаглунда
При неэффективности консервативного лечения деформации Хаглунда показано хирургическое вмешательство. В ходе эндоскопической операции — без разрезов — костный нарост удаляют с поверхности пяточного бугра, после иссекают ретрокальканеальную сумку. Таким образом восстанавливают механические функции ахиллова сухожилия и устраняют причину болей.
Тарзальный тоннельный синдром
Тарзальный тоннельный синдром, вызванный объемными патологическими образованиями в тарзальном канале — как врожденных, так и приобретенных в результате деформации стопы — требует хирургического лечения. В ходе операции патобразования удаляют и восстанавливают нормальную проходимость канала.
Туберкулез пяточной кости
На поздних стадиях туберкулеза, а также при неэффективности консервативной терапии показано хирургическое лечение. В ходе операции иссекают омертвевшие ткани пяточной кости и дезинфицируют образовавшиеся внутри нее полости.
Остеомиелит пяточной кости
При остеомиелите в ходе операции вскрывают гнойный очаг на пяточной кости, очищают его от гноя и мертвых тканей, после чего тщательно дезинфицируют область локализации воспаления.
На первичном приеме врач-хирург либо исключит неотложную патологию и направит вас к профильному специалисту, либо незамедлительно начнет лечение.
Группы повышенного риска
Как и в любых других заболеваниях болям в коленях наиболее часто подвержены определенные группы людей. Это не значит, что у других категорий граждан таких проблем не возникнет априори. Но встречаются они гораздо реже.
В группу риска входят пациенты, у которых:
- присутствуют другие патологии, осложнениями которых выступают боли в коленях;
- наличие генетической предрасположенности – фактор, не зависящий от образа жизни, поведения, физической активности;
- профессиональные спортсмены и жители, активно занимающиеся спортом на любительском уровне;
- ожирение, начиная уже со второй стадии;
- травмы колен;
- проводившиеся ранее операции на коленках могут стать причиной развития болезней;
- при длительном пассивном образе жизни появление резких физических нагрузок приводит к разрывам связок и другим травмам, как следствие, сидячий образ жизни фактически переносит гражданина в группу риска.
Как показывает практика, намного чаще мужчин болями в коленях мучаются женщины. Естественно, наиболее велика вероятность износа или повреждения коленного сустава у представителей старшего поколения.