Ээг видеомониторинг ночной или дневной?
Содержание:
- Показания к прохождению электроэнцефалограммы
- Противопоказания к проведению ЭЭГ мониторинга
- Пробы
- Акустические стволовые вызванные потенциалы (АСВП). Исследование слуховых нервов
- ЭЭГ в неврологической практике
- В каких случаях рекомендуют снять электроэнцефалограмму?
- Энцефалография экспертного класса со срочной расшифровкой в течение 1-2 дней у эпилептолога с опытом 15 лет
- Области применения ЭЭГ
- Электроэнцефалограмма (ЭЭГ) головного мозга для детей и взрослых в Хабаровске
- Этапы проведения
- Международная система расположения электродов «10—20 %» при проведении ЭЭГ
- Когда проводится ЭЭГ
- Особенности проведения ВЭМ
- Что показывает электроэнцефалография головного мозга?
- Термины, используемые при расшифровке ЭЭГ
- Подготовка к ЭЭГ
- Патологические неэпилептиформные изменения на ЭЭГ
- Как подготовится к исследованию
Показания к прохождению электроэнцефалограммы
ЭЭГ головного мозга в большинстве случаев назначается невропатологом или психиатром. Показания для проведения исследования:
- Капризность ребенка и плачь без причины, слезливость.
- Необходимость оценка развития ребенка в случае нарушений речевого (языкового) развития. То есть способности к свободному общению, взаимодействию с окружающими людьми. Одно из самых распространенных нарушений речи – заикание.
- Задержки в психомоторном развитии (интеллектуальные и двигательные навыки).
- Аутические расстройства.
- Синдром Дауна.
- Отклонения в поведении ребенка – агрессивность, вспыльчивость, повышенная возбудимость, гиперактивность, замкнутость и прочие проблемы, беспокоящие родителей, врачей, педагогов.
- Частые головные боли или постоянная усталость.
- Головокружения, синкопальные состояния (обмороки), судороги без установленной причины, эпилептические приступы в анамнезе.
- Воспалительные болезни центральной нервной системы.
- Неврозы.
- Черепно-мозговые травмы, сотрясения.
- Болезни эндокринной системы.
- Сосудистая патология головного мозга.
- Подозрение на новообразование.
- Бессонница или наоборот постоянная сонливость, нарушение длительности и качества сна, внезапные ночные пробуждения. Другие нарушения сна (хождение или говорение во сне, остановки дыхания).
Электроэнцефалограмму проводят не только детям, но и взрослым при возникновении каких-либо проблем, состояний, заболеваний, перечисленных выше или для уточнения диагноза.
ЭЭГ головного мозга, что показывает: с помощью электроэнцефалограммы специалист может точно установить, насколько эффективно и как мозг пациента использует свои функциональные резервы, оценить уровень зрелости мозга. Выявить причины нарушений в поведении и самочувствии, задержки развития. ЭЭГ также проводится для оценки эффективности и динамики лечения, назначенного ранее.
Противопоказания к проведению ЭЭГ мониторинга
Хотя методика не несет в себе вреда, существует ряд противопоказаний к проведению электроэнцефалографии. К таковым относятся открытые раны, сильные ушибы, плохо заживающие послеоперационные рубцы в области наложения датчиков. В этом случае процедура либо временно откладывается до полного заживления поврежденных кожных покровов головы, либо специалистом подбирается альтернативный метод исследования головного мозга пациента.
Особого внимания при проведении ЭЭГ-исследования уделяется пациентам, имеющим подтвержденные расстройства психики. Больные данной группы при установке электродов на поверхность головы часто приходят в крайнее волнение, из-за чего становятся агрессивными, а порой и даже буйными. Выполнять указания специалиста, проводящего процедуру, в таком состоянии они не способны. По этой причине до начала ЭЭГ больному проводится расслабляющий массаж или – в самом крайнем случае – ставится инъекция с успокоительным препаратом. Последний вариант используется только в крайних случаях, так как полученные результаты будут не совсем верными.
Пробы
Через 30 мин после начала исследования (и за 30 мин до его окончания) проводятся функциональные пробы – «провокации» эпилептической активности, судорожных приступов.
- Пациент сидит на стуле спокойно, расслабленно, с закрытыми глазами, не разговаривает 3-5 мин.
- Проба с открыванием-закрыванием глаз (пациента просят открыть глаза, через 5-10 сек закрыть, повторить три раза).
- Проба с РФС (Ритмическая фотостимуляция) – вспышки света различной частоты. Проводится, чтобы выявить «фотосенситивность» – предрасположенность к эпилептическим приступам при воздействии мелькающего света, например телевизора: проводится с закрытыми глазами (по возможности).
- Проба с открыванием-закрыванием глаз.
- Проба с гипервентиляцией (форсированное глубокое дыхание) Пациента просят в течение 3 мин глубоко дышать, полной грудью, после в течение 1 мин дышать спокойно.
- Проба с открыванием-закрыванием глаз.
- Если ребенок не воспринимает обращенную речь и не выполняет команды – проводятся только пробы с РФС.
В период бодрствования, пациент может заниматься повседневными делами: читать книги, смотреть фильмы, слушать музыку, кушать, при необходимость посетить туалетную комнату и т.д.
Акустические стволовые вызванные потенциалы (АСВП). Исследование слуховых нервов
Один из главных приоритетов работы нашей клиники – диагностика и лечение заболеваний нервной системы. Метод исследования акустических стволовых вызванных потенциалов (АСВП, слуховые вызванные потенциалы) позволяет уточнить диагноз и причину болезни, отличить болезни органов слуха, связанных с поражением слуховых нервов от похожих по симптомам заболеваний, вызванных нарушением мозгового кровообращения и другими заболеваниями мозга.
Акустические стволовые вызванные потенциалы (АСВП) или просто слуховые вызванные потенциалы – метод исследования проводящей способности слуховых нервов и проводящих путей к соответствующим отделам мозга, где происходит восприятие слуховых ощущений. Данное исследование не занимает много времени и абсолютно безболезненно: мы наденем на Вас наушники и закрепим небольшие электроды на коже головы для регистрации мозговой активности. Затем в наушники подается серия щелчков и происходит измерение ответа с коры головного мозга. Таким образом, можно оценить состояние слуховых нервов и мозговых путей – поступает ли сигнал от уха к мозгу, и понять, где нарушено проведение – на уровне воспринимающего аппарата уха, слухового нерва или же на уровне коры головного мозга (лечение в этих случаях различно). На все эти вопросы может дать ответ исследование АCВП.
Какие еще исследования мы во многих случаях мы рекомендуем выполнить одновременно с исследованием слуховых вызванных потенциалов:
- . Слуховые и зрительные нервные пути лежат близко друг от друга, и возможно сочетанное поражение слухового и зрительного аппарата. Это можно легко определить, сравнив результаты проведенных слуховых и зрительных вызванных потенциалов.
- Нарушение слуха может быть связано с дефицитом мозгового кровообращения, поэтому часто мы рекомендуем провести ультразвуковое (доплеровское) исследование сосудов головного мозга.
- Исследование восприятия органами слуха различных частот – аудиометрия и состояния слуховой трубы – тимпанометрия (выполняется ЛОР врачом).
- Консультации врачей невролога и оториноларинголога (ЛОР-врача).
ЭЭГ в неврологической практике
Электроэнцефалограф – прибор, используемый для подтверждения различных патологий, в частности, эпилепсии, сосудистых заболеваний, а также выявления последствий черепно-мозговых травм. Устройство позволяет выполнять измерения и регистрировать разносить потенциалов между точками головного мозга. Благодаря этому специалист может сделать прогностические выводы относительно внешних и внутренних раздражителей, оказывающих непосредственное влияние на кору головного мозга.

Изучение результатов ЭЭГ позволяет специалисту определить степень согласованности работы головного мозга пациента. Появление каких-либо отклонений от условной нормы позволяет диагностировать у пациента определенное заболевание. Наиболее эффективно исследование при подтверждении болезни Альцгеймера, а также дегенеративных процессов, протекающих в головном мозге человека. Проведение ЭЭГ оправдано также в целях оценки проводимого лечения.
Показанием к проведению ЭЭГ-мониторирования являются следующие жалобы пациента:
- длительные проблемы со сном;
- регулярные обмороки;
- частые головные боли;
- появление назойливого шума в ушах;
- черепно-мозговая травма в анамнезе;
- эпилептические приступы;
- резкая смена настроения.
Процедура ЭЭГ-видеомониторирования позволяет контролировать состояние головного мозга у больных, пребывающих в состоянии комы, а также находящихся под общим наркозом. В последнем случае снятие электроэнцефалограммы позволяет хирургу отслеживать реакцию находящегося на операционном столе пациента на проводимые манипуляции.
В каких случаях рекомендуют снять электроэнцефалограмму?
В качестве рекомендации, основываясь на данных анамнеза, предъявленных жалоб и осмотра, для прояснения симптоматики и диагноза, данный вид обследования могут посоветовать врачи смежных специальностей: терапевты, педиатры, реабилитологи, остеопаты, вертебрологи и др.
Подобная практика связана с тем, что в последнее время многие пациенты все чаще предъявляют жалобы психосоматического характера, например: жалобы на неприятные ощущения субъективного характера, болевые ощущения неясной локализации, функциональные нарушения неопределенной этиологии и т.п.
ЭЭГ – одно из обязательных в комплексе ряда обследований, которые направлены на выявление медицинских противопоказаний к определённому виду профессиональной деятельности. Например, для получения прав на вождение транспортных средств.
Энцефалография экспертного класса со срочной расшифровкой в течение 1-2 дней у эпилептолога с опытом 15 лет
Электроэнцефалография (ЭЭГ) – это безопасный высокоинформативный вид обследования и диагностики головного мозга, с целью выявления различных нарушений в его работе, например, наличие эпилептических очагов и т.д. Если вас мучают частые головные боли, вы стали терять сознание, жалуетесь на ухудшение памяти, сна, синдром хронической усталости, невролог порекомендует вам сделать ЭЭГ.
Клиника «Epihelp» специализируется на диагностике и лечении неврологических заболеваний у детей и взрослых. Предлагаем пройти электроэнцефалографию (ЭЭГ) в комфортных условиях без очереди по записи. Мы используем высокоточное диагностическое оборудование, которым обладает далеко не каждая клиника.
Области применения ЭЭГ
Электроэнцефалограмма используется:
- выявления эпилептиформных или эпилептических припадков;
- диагностики нарушений сна различной этиологии;
- выявления морфофункциональных изменений в мозге (опухоли головного мозга или нарушений кровообращения);
- выявления заболеваний ЦНС неясной этиологии (энцефалит, повышенное внутричерепное давление и атрофия мозга);
- констатации смерти мозга.
Электроэнцефалография является простым инструментом диагностики эпилепсии. Однако незаметная ЭЭГ не исключает эпилепсии, энцефалита или органических заболеваний. Локализованные изменения мозга в настоящее время диагностируются с использованием современных методов визуализации.
Если мозговые волны не могут быть измерены, это называется нулевой ЭЭГ. Нулевая активность означает тотальную смерть мозга. Смерть головного мозга является предпосылкой для удаления органов у мертвого человека и их пересадки.
Электроэнцефалограф утратил свою значимость, когда были разработаны современные методы визуализации, такие как компьютерная или магнитно-резонансная томографии. Данные исследования обычно лучше отражают повреждение мозга. Поскольку электроэнцефалография может проводиться просто и без осложнений, а также особенно полезна для выявления эпилепсии, она по-прежнему используется в клинической практике. ЭЭГ также используется для выявления возрастных нарушений зрелости головного мозга и нарушений ритма сна.
Электроэнцефалограмма (ЭЭГ) головного мозга для детей и взрослых в Хабаровске
Сделать ЭЭГ ребенку не так просто, как взрослому, особенно если малышу от 1 до 3 лет. Но специалисты медицинского центра «Неокортекс» имеют большой опыт работы с маленькими пациентами. Особенно эффективно и спокойно проходит диагностика детей, родители которых выполнили несложные рекомендации наших врачей и постарались создать оптимальные условия для проведения исследования:
Ребенок записан на процедуру на то время дня, когда он наиболее спокоен.
Ребенок хорошо себя чувствует – не устал, не хочет кушать, в туалет или гулять.
Малыш знает, что его ждет – родители провели с ним подготовительную беседу, поиграли во «врача и пациента».
Малышу не скучно – родители взяли с собой несколько игр и интересных книжек
Также нужно взять игрушку, которая привлечет внимание ребенка в случае необходимости – она должна быть новой, незнакомой малышу.. Со своей стороны сотрудники нашего центра приложат все усилия для того, чтобы ребенок чувствовал себя комфортно и в безопасности
Поэтому ответ на вопрос где сделать ЭЭГ в Хабаровске, может быть только один – конечно, в «Неокортекс».
Со своей стороны сотрудники нашего центра приложат все усилия для того, чтобы ребенок чувствовал себя комфортно и в безопасности. Поэтому ответ на вопрос где сделать ЭЭГ в Хабаровске, может быть только один – конечно, в «Неокортекс».
Этапы проведения
Процедура проведения ЭЭГ не является особо сложной, требующей предварительной подготовки. Пациенту выдвигается несколько требований:
• кожа головы должна быть чистой. Это обеспечит лучший контакт между датчиками пробора и кожей пациента;
• на протяжении нескольких дней перед проведением исследования следует отказаться от употребления спиртных напитков или приема лекарственных препаратов.
Лучше всего проводить исследования в первой половине дня. К коже головы крепятся небольшие датчики, зафиксированные на эластичной сетке. Референтные электроды фиксируются на ушах. Запись импульсов осуществляется около 15 минут.
После того, как запись ЭЭГ обработана и расшифрована доктором, проводившим исследования, результат выдается на руки пациенту или передается его лечащему врачу.
Международная система расположения электродов «10—20 %» при проведении ЭЭГ
➥ Основная статья: Система 10-20
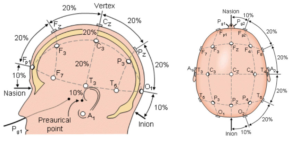 Схема наложения электродов 10-20
Схема наложения электродов 10-20
Биоэлектрическая активность головного мозга может регистрироваться с любых точек на конвекситальной поверхности. Повторяемость результатов, их сравнимость с данными других исследований достигается только при применении всеми специалистами единой стандартной системы расположения электродов.
В 1958 г. Генри Джаспер предложил оригинальную схему размещения электродов. В основу «системы координат», предложенной Джаспером, положено строгое соотношение расстояний между электродами в «координатной сетке» на конвекситальной поверхности. Система «меридианов и параллелей» строится относительно линии «затылочный бугор — переносица» и интераурикулярного «экватора», проходящего через макушку. Исходя из выбранного соотношения расстояний между электродами, схема Джаспера имеет название «система 10—20 %». В настоящее время система размещения электродов «10—20 %» рекомендована Международной федерацией клинических нейрофизиологов (IFCN) как стандартная.
Буквенные символы обозначают основные области мозга и ориентиры на голове: О — occipitalis, Р — parietalis, С — centralis, F — frontalis, Т — temporalis, А — auricularis. Нечетные цифровые индексы соответствуют электродам над левым, а четные — над правым полушарием мозга. Электродам, расположенным по сагиттальной линии, присваивается индекс «z».
Точки расположения электродов в системе отведений «10—20 %» определяют следующим образом. Измеряют расстояние по сагиттальной линии от затылочного бугра (inion) до переносицы (nasion) и принимают его за 100 %. В 10 % этого расстояния от опорных точек (inion и nasion) устанавливают соответственно нижний лобный (Fpz) и затылочный (Oz) сагиттальные электроды. Остальные сагиттальные электроды (Fz, Cz и Pz) располагают между этими двумя на равных расстояниях, составляющих 20 % от расстояния inion-nasion. Вторая основная линия проходит между двумя слуховыми проходами через vertex (макушку). Нижние височные электроды (ТЗ и Т4) располагают соответственно в 10 % этого расстояния над слуховыми проходами, а остальные электроды этой линии (СЗ, Cz, С4) — на равных расстояниях, составляющих 20 % длины биаурикулярной линии. Через точки ТЗ, СЗ, С4, Т4 от inion к nasion проводят линии и по ним располагают остальные электроды. По средней сагиттальной линии (через Cz) располагают электроды Oz, Pz, Fz. По линиям, проходящим через СЗ и С4, располагают электроды 01, РЗ, F3, Fpl слева и 02, Р4, F4, Fp2 — справа. По нижним линиям, проходящим через электроды ТЗ и Т4, размещают электроды F7 и Т5, F8 и Тб. На мочки ушей помещают клипсы-электроды: А1 — на левое ухо и А2 — на правое.
Преимуществом схемы «10—20 %» является большое количество электродов, что позволяет получить детальную картину распределения потенциалов по конвекситальной поверхности и выполнять процедуры картирования.
Американским нейрофизиологическим сообществом в начале 1990-х гг. (1991) была предложена система отведений «10—10». Дополнительные электроды в этой системе устанавливаются на расстоянии, равном половине расстояния между электродами в системе «10—20». Данная система, как и системы с еще большим количеством электродов (до 64—128), представляют попытку повышения «разрешающей способности ЭЭГ». Под «разрешающей способностью ЭЭГ» условно можно принять возможность определить два источника биоэлектрической активности головного мозга как самостоятельные независимые источники.
Когда проводится ЭЭГ
В основе данного исследования лежит способность нейронов передавать информацию посредством электрических импульсов. В ходе любой деятельности в мозге происходят электрохимические процессы, но при наличии патологических процессов эта активность претерпевает значительные изменения.
Фиксирование электрических потенциалов в определенный момент времени позволяет выявить большое количество заболеваний, среди них такие:
• эпилепсия и судорожные состояния. При помощи электроэнцефалографии возможно выявить очаг, из которого отправляются патологические импульсы, приводящие к приступу;
• новообразования. В области возникновения злокачественных или доброкачественных опухолей активность очень сильно изменяется;
• патологические изменения в системе кровоснабжения головного мозга;
• психические и психосоматические патологические состояния;
• задержки в умственном и психическом развитии у детей. В ходе обследования можно определить причины этой патологии, что дает возможность корректировать состояние;
• воспалительные заболевания в любых отделах мозга, вызванные патогенными микроорганизмами;
• головные боли;
• обморочные состояния, частые потер сознания;
• невротические патологии, в том числе неврастения, возрастные изменения и резкие перепады настроения.
Электроэнцефалографическое исследование головного мозга обязательно проводится при черепно-мозговых травмах различной тяжести, а также для оценки мозговой активности после инсульта.
ЭЭГ проводится во многих лечебных учреждениях. Данный вид обследования не имеет противопоказаний, поэтому его назначают при малейших подозрениях на наличие патологий в головном мозге.
Особенности проведения ВЭМ
Поскольку исследование может длиться долгое время, то даже спокойный ребёнок способен начать капризничать или скучать. Врачи советуют заранее продумать досуг маленького пациента на время проведения ВЭМ: посмотреть мультфильмы на ноутбуке или планшете, почитать книгу, посмотреть картинки и т.д.
Палаты хорошо отапливаются, в каждой палате есть дополнительный обогреватель. Во время исследования ребенок может свободно передвигаться по палате, смотреть видео (мультфильмы и детские фильмы из нашей коллекции, или вы можете принести свои записи для просмотра на флешке или диске).
Желательно присутствие с ребенком сопровождающего лица, способного дать подробное описание истории заболевания ребенка.
Что показывает электроэнцефалография головного мозга?
Электроэнцефалограмма, как метод исследования, исторически использовался во многих клинических ситуациях. По разнице получаемых сигналов, по превалирующим ритмам мозга определяли очаговые образования мозга. Также некоторые невротические состояния, ДЦП и другие пороки развития имеют свои особенности, проявляющиеся на ЭЭГ. Однако в современной медицине у неврологии осталась малая ниша показаний. ЭЭГ используют для диагностики эпилепсии, также, гораздо реже, ЭЭГ показана для диагностики редких заболеваний, например, спонгиоморфных энцефалопатий (в частности, болезни Крейтцфельдта-Якоба). Также исследование может служить методом оценки эффективности проводимой противосудорожной терапии.
ЭЭГ показывает организованность и превалирование ритмов мозга, позволяет обнаруживать патологические ритмы и феномены. Наличие патологических элементов, разница ритмов и их дезорганизованность по различным отведениям, может указывать на дисфункцию различных отделов мозга. Также эпилептиформные феномены позволяют диагностировать эпилепсию. Абсолютно достоверным считается такой диагноз, при котором во время записи исследования был зафиксирован приступ эпилепсии, имеющий свои характерные особенности на пленке.
Термины, используемые при расшифровке ЭЭГ
При диагностической оценке ЭЭГ учитывают частотный состав ЭЭГ, ее компоненты и характер организации (паттерн) биоэлектрической активности
Чтобы правильно описать и интерпретировать ЭЭГ, важно хорошо владеть специальной терминологией, принятой Международной федерацией клинической нейрофизиологии
Волна – одиночное колебание потенциала любой амплитуды и формы.
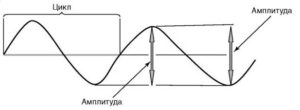 Схема определения амплитуды и периода отдельной волны
Схема определения амплитуды и периода отдельной волны
Амплитуда волны – величина колебания потенциала от пика до пика, измеряется в микровольтах и милливольтах.
Период (цикл) – длительность интервала между началом и концом одиночной волны или комплекса волн. Период отдельных волн ритма ЭЭГ обратно пропорционален частоте этого ритма.
Частота – число волн или комплексов волн в секунду.
Полоса частот – часть спектра синусоидальных колебаний электромагнитных излучений, лежащая в определенных пределах.
Диапазон частот – участок частотного спектра изменчивости потенциалов головного мозга, ограниченный определенными частотными рамками. Современная классификация частот выделяет следующие диапазоны: δ-диапазон – 0,5-4 колебаний/с, θ-диапазон – 4,5-7 колебаний/с, α-диапазон – 8-12 колебаний/с, ß1-диапазон – 16-20 колебаний/с, ß2-диапазон – 20-35 колебаний/с, γ-диапазон – выше 35 колебаний/с.
Компонент – любая отдельная волна или комплекс волн, различаемых на ЭЭГ.
Комплекс (волновой комплекс) – активность, состоящая из двух или нескольких волн характерной формы, отличных от основного фона, и имеющая тенденцию сохранять свою структуру при повторении.
Ритм ЭЭГ – спонтанная электрическая активность мозга, состоящая из волн, имеющих относительно постоянный период).
На ЭЭГ взрослого человека выделяют α- и ß-ритмы, а также сенсо-моторный, или σ-ритм – 13-15 колебаний/с.
Патологическими для взрослого бодрствующего человека являются δ- и θ-ритмы.
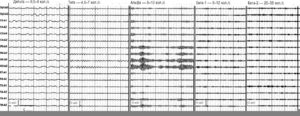 Примеры электроэнцефалографических ритмов различных частотных диапазонов
Примеры электроэнцефалографических ритмов различных частотных диапазонов
Индекс – относительный показатель выраженности какой-либо активности ЭЭГ. Индекс α (θ, δ и т.д.) – время (в %), в течение которого на каком-либо отрезке кривой выражена данная активность. Интегральный индекс, характеризующий структуру ЭЭГ в целом, отношение интенсивности быстрых (α + ß) и медленных (δ- и θ-) ритмов.
Визуальный анализ ЭЭГ включает описание главных, наиболее выраженных компонентов α-, ß-, θ- и δ-ритмов по степени выраженности, частоте, амплитуде (очень низкая – до 10 мкВ, низкая – до 20 мкВ, средняя – 40-50 мкВ, высокая до 70-80 мкВ, очень высокая – выше 80 мкВ) и по зональным различиям.
Кроме того, отмечают локальные патологические знаки, наличие пароксизмальной и эпилептической активности, описывают отдельные типы биоэлектрических потенциалов и их характер.
Footnotes
- Зенков Л.Р. Электроэнцефалография. В кн.: Зенков Л.Р., Ронкин М.А. Функциональная диагностика нервных болезней. 2-е издание. М.: Медицина. 1991, с. 7-146.
- Friedlander W. J. Equivocation in EEG Reporting: the clinicians responce. Clin, electroencephalogr., 1979, v. 10, p. 219—221.
- Maurer К. et а!., 1989; GiannitrapaniD. etal., 1991; IznakA.F. etal., 1992
- Nagata К., 1990
- Болдырева Г.И., 1994
- Зимкина A.M., Домонтович Е.Н., 1966
- Maurer К. etal., 1989
- MoultonR. etal., 1988
- Русинов B.C., Гриндель О.М., 1987
- Монахов К.К. и др., 1983; Стрелец В.Б., 1990
- Карлов В.А., 1990; Сараджишвили П.М., Геладзе Г.Ш., 1977; PenfieldW., JasperH.H., 1954
Подготовка к ЭЭГ
- Исключить прием энергетических напитков, колы, кофе, крепкого чая, шоколада и других кофеинсодержащих продуктов не менее чем за 12 часов до проведения энцефалограммы.
- Обязательно поесть за 2-3 часа перед диагностикой.
- Сохранять спокойствие, не беспокоиться и не нервничать перед процедурой.
- Не приходить на ЭЭГ со сложными прическами, волосы должны быть чистыми, без использования лака, масел, кондиционеров и других средств, которые могут нарушить контакт электродов с кожей головы.
- Предварительно снять сережки, заколки и другие украшения с головы.
- Прием любых лекарств должен быть согласован с доктором.
- Проведение электроэнцефалографии у пациентов с психиатрическими заболеваниями, с судорожными расстройствами, с гипертензией требует предварительной подготовки. При необходимости перед исследованием больным назначают успокоительные препараты.
Патологические неэпилептиформные изменения на ЭЭГ
Интериктальная ЭЭГ позволяет получить информацию о присутствующих неэпилептиформных электрофизиологических нарушениях
При выявлении таких нарушений обращает на себя внимание их неспецифичность в отношении этиологии заболевания, таким образом, представляя собой нарушения, они не позволяют дифференцировать лежащий в их основе патологический процесс. В то время как методы нейровизуализации дают анатомическое описание, ЭЭГ предоставляет доказательства электрофизиологической дисфункции
ЭЭГ чувствительна в отношении церебральной дисфункции, однако изменения картины ЭЭГ могут отставать по отношению к клиническому улучшению и демонстрировать максимальную выраженность клинических симптомов. Многие паттерны, не имеющие эпилептиформный характер, неспецифичны по этиологии, однако присутствие нарушений на ЭЭГ часто — отражение клинических нарушений и степени дисфункции. ЭЭГ не показывает остроту поражения, проявляющегося неэпилептиформными нарушениями, хотя серия ЭЭГ-исследований в динамике может установить тенденцию к эволюции неврологической патологии в сторону улучшения или ухудшения. Таким образом, ЭЭГ способна объективно подтверждать и определять степень эпилептической энцефалопатии при выявлении диффузных неэпилептиформных нарушения, а также латерализовать (или даже определять локализацию) нарушений при выявлении фокального замедления. Многие неэпилептиформные и эпилептиформные нарушения характеризуют энцефалопатию.
- Изменение биоэлектрической активности головного мозга
- Клинический анализ ЭЭГ
- Диагностика заболеваний по ЭЭГ
- Изменения ЭЭГ при эпилепсии
- Структурно-функциональная модель мозга
Footnotes
- Сергей Гуляев, Инга Архипенко, Анна Овчинникова. ЭЛЕКТРОЭНЦЕФАЛОГРАФИЯ В ПРАКТИКЕ ВРАЧА НЕВРОЛОГА. Lap Lambert Academic Publishing GmbH KG, 2013. стр. 100
- С. Гуляев, И. Архипенко, А. Овчинникова. Электроэнцефалография в практике врача невролога. Saarbrücken: LAP, 2013. С. 75.
- С. Гуляев, И. Архипенко, А. Овчинникова. Электроэнцефалография в практике врача невролога. Saarbrücken: LAP, 2013. С. 76.
- С. Гуляев, И. Архипенко, А. Овчинникова. Электроэнцефалография в практике врача невролога. Saarbrücken: LAP, 2013. С. 76.
- С. Гуляев, И. Архипенко, А. Овчинникова. Электроэнцефалография в практике врача невролога. Saarbrücken: LAP, 2013. С. 77.
- С. Гуляев, И. Архипенко, А. Овчинникова. Электроэнцефалография в практике врача невролога. Saarbrücken: LAP, 2013. С. 77.
- С. Гуляев, И. Архипенко, А. Овчинникова. Электроэнцефалография в практике врача невролога. Saarbrücken: LAP, 2013. С. 84.
- С. Гуляев, И. Архипенко, А. Овчинникова. Электроэнцефалография в практике врача невролога. Saarbrücken: LAP, 2013. С. 84.
- С. Гуляев, И. Архипенко, А. Овчинникова. Электроэнцефалография в практике врача невролога. Saarbrücken: LAP, 2013. С. 85.
- С. Гуляев, И. Архипенко, А. Овчинникова. Электроэнцефалография в практике врача невролога. Saarbrücken: LAP, 2013. С. 85.
- С. Гуляев, И. Архипенко, А. Овчинникова. Электроэнцефалография в практике врача невролога. Saarbrücken: LAP, 2013. С. 86.
- С. Гуляев, И. Архипенко, А. Овчинникова. Электроэнцефалография в практике врача невролога. Saarbrücken: LAP, 2013. С. 86.
- С. Гуляев, И. Архипенко, А. Овчинникова. Электроэнцефалография в практике врача невролога. Saarbrücken: LAP, 2013. С. 87.
- С. Гуляев, И. Архипенко, А. Овчинникова. Электроэнцефалография в практике врача невролога. Saarbrücken: LAP, 2013. С. 87.
- С. Гуляев, И. Архипенко, А. Овчинникова. Электроэнцефалография в практике врача невролога. Saarbrücken: LAP, 2013. С. 88.
Как подготовится к исследованию
Вариант ночного ЭЭГ-мониторирования полностью безопасен для пациента. Но от его проведения придется отказать при наличии открытых ран в области головы. В качестве относительного противопоказания рассматривается период обострения психического заболевания. При переходе пациента в неадекватное состояние врач может использовать успокоительные средства.
Если исследуемый принимает транквилизаторы или противосудорожные препараты, то они временно – после предварительной консультации с лечащим доктором – отменяются.
Подготовка к проведению ЭЭГ-мониторирования включают следующие моменты:
- за 24 часа до проведения исследования необходимо исключить потребление алкоголя, чая и кофе;
- перед процедурой – примерно за 2 часа до начала – нужно плотно поесть;
- в день проведения ЭЭГ запрещено курить;
- голову необходимо помыть, нельзя пользоваться какой-либо косметикой для волос;
- необходимо снять все украшения – кольца, серьги, цепочки, браслеты, пирсинг.
При необходимости – в зависимости от выбранного формата ЭЭГ – пациенту придется провести в состоянии бодрствования в течение 24 часов. Перед началом процедуры пациенту будет предложен прием легкого седативного препарата, что позволит ему расслабиться и заснуть на весь период проведения исследования.





