Гемосидероз
Содержание:
Лечение
Главная цель лечения при выявлении цианоза направлена на устранение основного заболевания. А для устранения именно кислородного голодания больному может назначаться оксигенотерапия и прием некоторых лекарственных препаратов.
Оксигенотерапия
 Человеку с острым цианозом показана кислородотерапия, возможно — в барокамере
Человеку с острым цианозом показана кислородотерапия, возможно — в барокамере
Дополнительная подача кислорода в организм больного позволяет насытить кровь кислородом и уменьшает синюшность кожи. Однако такой метод лечения эффективен только при остром цианозе. При хроническом присутствии синюшности (например, при пороке сердца или анемии) устранение гипоксии тканей таким способом будет временной мерой, и для лечения основного заболевания больному необходимо пройти курс консервативного или хирургического лечения.
Кислородотерапия может осуществляться при помощи:
- кислородной маски (простой, нереверсивной или Вентури);
- носовых катетеров;
- кислородной палатки;
- аппарата искусственной вентиляции легких;
- баротерапии.
Способ подачи кислородной смеси в организм определяется индивидуально и зависит от клинического случая. Оксигенотерапия может проводиться как в условиях стационара, так и дома (при помощи портативных кислородных баллонов или концентраторов).
В оздоровительных целях пациенту могут рекомендоваться такие методики кислородотерапии как прием кислородных коктейлей или ванн.
Медикаментозная терапия
Для устранения цианоза и кислородного голодания тканей больным могут назначаться лекарственные препараты, нормализующие кровоток, усиливающие эритропоэз, деятельность сердца и легких или улучшающих текучесть крови. Цель такой медикаментозной терапии – улучшение поступления кислорода и его доставка к страдающим от гипоксии тканям.
Для уменьшения проявлений цианоза могут назначаться:
- дыхательные аналептики – Цититон, Этимизол и др.;
- бронходилататоры – Беродуал, Сальмбутамол и др.;
- сердечные гликозиды – Коргликон, Строфантин;
- нейропротекторы – Пирацетам, Ноотропил, Фезам и др.;
- антикоагулянты – Фрагмин, Варфарин и др.;
- витаминные препараты.
Если цианоз вызывается хроническим заболеванием, то после проведенного лечения больному рекомендуется диспансерное наблюдение. Такой постоянный мониторинг течения недуга позволяет вовремя корректировать терапию и не допускать развития более тяжелых случаев гипоксии тканей.
Цианоз кожи и слизистых оболочек является симптомом многих заболеваний, но чаще выявляется именно при патологиях органов дыхания, сердца или сосудов. Его появление всегда должно становиться поводом для обращения к врачу. Для устранения причин его возникновения больному следует пройти комплексную диагностику, данные которой позволят врачу составить наиболее продуктивный план лечения. В некоторых случаях, при внезапном появлении и стремительном нарастании синюшности, цианоз указывает на развитие критического состояния и требует оказания неотложной помощи и вызова бригады «Скорой».
Общие сведения о патологии
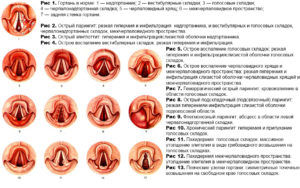
Стеноз гортани – болезнь, часто диагностируемая у детей благодаря анатомическим особенностям, протекать она способна в острой или хронической форме. Специалисты утверждают, острая форма является более опасной, поскольку развивается стремительно, организм при этом не успевает урегулировать нарушения, вызванные недостаточным поступлением кислорода.
Для хронической формы свойственно вялотекущее течение. Насколько бы сильно ни был развит хронический стеноз, он практически никогда не приводит к летальному исходу. Но если пациент не будет заниматься лечением болезни и предпринимать необходимые меры, недуг способен дать осложнения на нервную систему, сердце и другие жизненно важные органы.
Необходимо понимать, при хроническом стенозе гортани страдать будет весь организм, поскольку органы не будут насыщаться необходимым количеством кислорода.

Этиология
Центрогенная Дыхательная недостаточность может быть обусловлена нарушением функций дыхательного центра, напр, при поражении ствола головного мозга (заболевание или травма), а также при угнетении центральной регуляции дыхания в результате отравления депрессантами дыхания (наркотики, барбитураты и др.). Нервно-мышечная Д. н. может возникнуть вследствие расстройства деятельности дыхательных мышц при повреждении спинного мозга (травма, полиомиелит и др.), двигательных нервов (полиневрит) и нервно-мышечных синапсов (ботулизм, миастения, гипокалиемия, отравление курареподобными препаратами) и т. д. Торакодиафрагмальная Д. н. может быть вызвана расстройствами биомеханики дыхания вследствие патологии грудной клетки (перелом ребер, кифосколиоз, болезнь Бехтерева), высокого стояния диафрагмы (парез желудка и кишечника, асцит, ожирение), распространенных плевральных сращений. Важным этиологическим фактором может явиться сдавление легкого выпотом, а также кровью и воздухом при гемо- или пневмотораксе.
Наиболее частой причиной бронхолегочной Д. н. являются патологические процессы в легких и дыхательных путях (рис.). Поражение дыхательных путей, как правило, сопровождается частичной или полной их обструкцией (обструктивная форма); это может быть вызвано инородным телом, отеком или сдавлением опухолью, бронхоспазмом, аллергическим, воспалительным или застойным отеком слизистой оболочки бронхов. Закупорка дыхательных путей секретом бронхиальных желез наблюдается у больных с нарушенным откашливанием, напр, при коматозном состоянии, резкой слабости с ограничением функции мышц выдоха, несмыкании голосовой щели. Одним из важных этиол, механизмов является изменение активности сурфактанта (см.) — фактора, снижающего поверхностное натяжение жидкости, выстилающей внутреннюю поверхность альвеол; недостаточная активность сурфактанта способствует спадению альвеол и развитию ателектазов (см. Ателектаз). Рестриктивная форма бронхолегочной Д. н. может быть вызвана острой или хрон, пневмонией, эмфиземой, пневмосклерозом, обширной резекцией легких, туберкулезом, актиномикозом, сифилисом, опухолью и др.
Причинами диффузионной Д. н. являются пневмокониоз, фиброз легких, синдром Хаммена—Рича (см. Хаммена-Рича синдром); однако в «чистом виде» эта форма Д. н. встречается у взрослых относительно редко. Наряду с этим, как дополнительный фактор в развитии Д. н., нарушение диффузии может иметь место в стадии обострения хрон, пневмонии, при острой пневмонии, токсическом отеке легких. Диффузионная Д. н. существенно усугубляется, если одновременно наблюдаются расстройства кровообращения и нарушение соотношения вентиляция — кровоток в легких, что имеет место при тромбоэмболии легочной артерии, склерозе легочного ствола (см. Айерсы синдром), первичной гипертензии малого круга кровообращения (см.), пороках сердца (см.), острой левожелудочковой недостаточности (см. Сердечная недостаточность), гипотензии малого круга при кровопотере и др.
Одной из причин Дыхательной недостаточности, связанной с нарушением легочного кровообращения и диффузии газов, является так наз. шоковое легкое. Оно может развиться у больных, перенесших тяжелое нарушение гемодинамики (шок, кровопотеря, временная остановка сердца, ожоги и др.). При шоковом легком в результате глубоких нарушений периферической микроциркуляции образуются агрегаты форменных элементов крови, которые вызывают микроэмболию спазмированных легочных капилляров. В дальнейшем развивается отек альвеолокапиллярной мембраны с последующей пролиферацией клеточных элементов в альвеолу и образованием гиалиновых мембран.
План обследования
Перед тем, как идти к врачу, стоит оценить свой питьевой режим и питание. Если в течение 2-х недель после увеличения объёма употребляемой воды и коррекции рациона положительных изменений не произошло, стоит обратиться к врачу. Он оценит состояние и направит к профильному специалисту при наличии необходимости.
Диагностические мероприятия:
- УЗИ вен нижних конечностей;
- общий анализ мочи;
- исследование крови на содержание магния, кальция, калия и натрия;
- рентгеновский снимок или магнитно-резонансная томография позвоночника, особенно нижних отделов;
- оценка уровня гормонов щитовидной железы;
- биохимическое исследование крови на содержание глюкозы, а также гликированного гемоглобина.
По результатам врач ставит предположительный или окончательный диагноз. В первом случае пациент перенаправляется к профильному специалисту.
Записаться на прием к врачу терапевту можно по телефону
или с помощью системы онлайн-записи на сайте
Варианты лечения
Проще всего избавиться от ощущения, что ноги сводит, при обезвоживании. Нужно употреблять достаточное количество чистой воды, и со временем боли исчезнут. Чай, кофе, морсы и другие напитки не могут заменить воду, так как в них нет нужных минеральных веществ и есть много побочных компонентов.
Вода, особенно минеральная, спасёт и при дефиците минеральных веществ.
Дополнительно стоит включить в рацион:
- бананы, авокадо и миндаль (содержат магний);
- молочные продукты;
- шпинат и брокколи (богаты кальцием);
- томаты, картофель и морковь (в них много кальция).
Если исправить ситуацию натуральными средствами не получается, подключают приём препаратов, содержащих необходимый элемент.
При обнаружении варикозной болезни вен нижних конечностей требуется консультация флеболога или сосудистого хирурга. Лечение подбирается исходя из стадии. Это могут быть препараты, повышающие тонус вен, ношение компрессионного трикотажа. Для любой стадии рекомендовано ограничивать время нахождения стоя или сидя, подкладывать подушку под ноги, когда человек лежит, а также поддерживать физическую активность: минимум 30 минут в день 6 раз в неделю прогулки пешком. При неэффективности консервативной терапии применяется хирургическое лечение.
При гипотиреозе часто назначается приём гормональных препаратов. Как и при диабете, пациенты принимают их всю жизнь.
Дегенеративные заболевания позвоночника лечат физиотерапией, массажем, гимнастикой. Реже назначается хирургическое вмешательство.
Диагностика
Для выявления причины развития цианоза врач устанавливает область его локализации, выслушивает жалобы пациента и анализирует его анамнез. Обязательно уточняются следующие моменты:
- когда и при каких обстоятельствах возник цианоз;
- как изменяется синюшный оттенок в течение дня или под воздействием каких-то факторов;
- постоянно или периодически проявляется синюшность.
После этого специалист проводит выслушивание легких и сердца. Для получения более детальных данных могут назначаться следующие виды лабораторной и инструментальной диагностики:
- анализ газового состава крови;
- клинический анализ крови;
- пульсоксиметрия;
- спирография;
- ЭКГ;
- рентгенография органов грудной клетки;
- Эхо-КГ;
- КТ органов грудной клетки.
После постановки диагноза больному могут рекомендоваться другие виды обследований, позволяющие составить более эффективный план лечения основного заболевания.
Диагностика цианоза
Оценка состояния пациента с цианозом включает следующие этапы:
- Анамнез: наличие врожденного порока сердца, приема лекарств или воздействия химических веществ (которые приводят к аномалиям гемоглобинам).
- Медицинское обследование для дифференциации центрального цианоза от периферического;
- Если цианоз локализован на одном конце, исследуется наличие периферической сосудистой обструкции;
- Выявление наличия симптомов барабанных палочек (пальцев Гиппократа): иногда сочетание цианоза с пальцами Гиппократа свидетельствует о наличии врожденных пороков сердца и легочных заболеваний;
- Анализы крови, включая: общий анализ крови, спектроскопический и электрофоретический анализ гемоглобина (для измерения аномального гемоглобина);
- Рентгенограмма грудной клетки;
- Электрокардиограмма (ЭКГ) для измерения электрической активности сердца;
- Проверка дыхательных путей и легочной функции.
Диагноз
Флебограмма бассейна правой подключичной вены при синдроме Педжета — Шреттера: подключичная и подмышечная вены не контрастированы, видна сеть расширенных коллатералей (указаны стрелками).
Диагноз основывается на характерных клин, проявлениях и на данных рентгеноконтрастного исследования — флебографии (см.), к-рую производят с помощью пункции или катетеризации поверхностных вен предплечья. Характерный автографический признак Педжета-Шреттера синдрома — отсутствие контрастирования подключичной и подмышечной вен в сочетании с расширенной сетью венозных коллатералей (рис.).
Дифференциальный диагноз проводят с заболеваниями, сопровождающимися отеком верхней конечности.
Нарушения венозного оттока, обусловленные злокачественными новообразованиями и их метастазами, в отличие от П. —Ш. с., встречаются гл. обр. у лиц пожилого и преклонного возраста и характеризуются медленным развитием, по мере прорастания опухолью венозной стенки и окружающих тканей. Нередко, особенно при опухолях средостения наряду с подключичной сдавливается и плечеголовная (безымянная) вена, что проявляется отеком и цианозом половины лица и шеи, усиливающимися при наклоне туловища вперед. Медленное прогрессирование сдавления вены при опухоли создает благоприятные условия для формирования путей коллатерального оттока, в связи с чем боль обычно отсутствует или носит иной, чем при П. — Ш. с., характер, поскольку является следствием вовлечения в процесс нервов плечевого сплетения.
Резкий отек руки иногда развивается у больных ревматоидным артритом (см.). При этом определяется рыхлый отек кисти и предплечья, более выраженный в дистальных отделах, надавливание пальцем оставляет в отечных тканях долго не исчезающую ямку. Цианоз кожи отсутствует. Кроме того, в анамнезе у таких больных отмечаются повторные непродолжительные отеки голеностопных, лучезапястных, локтевых суставов, связанные с охлаждением.
Тромбоз подключичной вены, развившийся на почве ее катетеризации или длительного введения лекарственных веществ в вены руки, по внешним признакам почти не отличается от П. — Ш. с., но по существу это разные заболевания, дифференцирующиеся гл. обр. по этиологическому признаку. Такой тромбоз, если он не осложняется сепсисом или эмболией, имеет благоприятное течение в связи с относительно быстрой реканализацией тромбированной вены.
Симптомы цианоза
Симптомы цианоза зависят от вида заболевания. Так, для центральной формы характерны:
- синюшность языка;
- пепельно-серый оттенок кожи;
- кожа в местах посинения остается теплой.
Периферический цианоз проявляется:
- посинением отдельных участков тела;
- язык остается розовым;
- синюшные участки кожи холодные на ощупь.
Если Вы обнаружили у себя схожие симптомы, незамедлительно обратитесь к врачу. Легче предупредить болезнь, чем бороться с последствиями.
Лучшие врачи по лечению цианоза
9
Гематолог
Файнберг Марина Рафаиловна
Стаж 19
лет
К+31 на Лобачевского
г. Москва, ул. Лобачевского, д. 42, стр. 4
Проспект Вернадского
1.3 км
Медицинский центр К+31 Петровские ворота
г. Москва, 1-й Колобовский пер., д. 4
Чеховская
690 м
Трубная
680 м
Цветной бульвар
730 м
8 (499) 519-34-12
8 (499) 519-34-15
Диагноз
Важную роль в диагностике Д. н. играют клин, симптомы, а также рентгенол, и инструментальное исследования, которые наряду с данными анамнеза позволяют выявить основное заболевание. При хрон. Д. н. большое значение имеют следующие исследования: спирография (минутный объем дыхания, дыхательный объем, частота дыхания, максимальная вентиляция легких, жизненная емкость легких, резервный объем вдоха и выдоха, объем форсированного выдоха за 1 сек.), пневмотахография (растяжимость легких, коэффициент сопротивления дыхательных путей, работа дыхания), нитрография (равномерность вентиляции легких), капнография (CO2 выдыхаемого и альвеолярного воздуха), миография (функция дыхательных мышц, структура дыхательного акта) и т. д. Большое значение имеет исследование газового состава и кислотно-щелочного равновесия артериальной, венозной и капиллярной крови, особенно при острой Д. н. Комплексное применение нескольких методов позволяет уточнить патогенез Д. н., выявить функциональное состояние аппарата внешнего дыхания и определить леч. тактику (см. Кислотно-щелочное равновесие, Легочная вентиляция, Пневмография, Пневмотахография, Спирография).
Дифференциальный диагноз проводят с сердечной недостаточностью, при к-рой в анамнезе и при обследовании обычно удается выявить заболевание сердца. Сердечная недостаточность начинается с тахипноэ, к-рое более четко связано с физ. нагрузкой и более стабильно, чаще сопровождается чувством сердцебиения. Для аускультативной картины Д. н. более характерны ослабление дыхания или сухие хрипы, а при сердечной недостаточности обычно появляются влажные хрипы в задних и нижних отделах легких, причем их локализация меняется в зависимости от положения больного. При сердечной недостаточности раньше возникают признаки застоя в системе малого и большого круга кровообращения (полнокровие легких, печени, отечный синдром). Состояние больных с сердечной недостаточностью улучшается при применении сердечных гликозидов и мочегонных препаратов. Однако дыхательная и сердечная недостаточность обычно осложняют одна другую, соответственно утяжеляя клиническую картину и затрудняя диагностику,,
Проявления цианоза
Сам по себе цианоз не оказывает влияния на общее самочувствие, но вызывающие его причины всегда нуждаются в устранении и являются поводом для обращения к врачу. В некоторых случаях возникновение синюшности указывает на развитие критических состояний и необходимость оказания больному неотложной помощи. При таком состоянии цианоз появляется внезапно, явно выражен и быстро нарастает.
В зависимости от причины появления синюшность сопровождается различными симптомами: лихорадкой, кашлем, одышкой, тахикардией, болями, интоксикацией и другими признаками. Именно по ним врач может поставить диагноз и определить тактику дальнейшего лечения.
Сам по себе цианоз не нуждается в терапии. Он устраняется после начала лечения основного заболевания и проведения оксигенотерапии. Впоследствии уменьшение его проявлений будет указывать на эффективность предпринятых мер.
Что такое цианоз?
Медицинский термин «цианоз» указывает на голубовато-пурпурный цвет кожи и слизистых оболочек, типичное следствие недостаточного количества кислорода в крови. Следовательно, цианоз может возникать из-за нарушений кровообращения или дыхания, которое возникает в результате снижения уровня кислорода в крови, в частности:
- чрезмерной концентрацией дезоксигенированного гемоглобина в кровеносных капиллярах из-за дефицита центральной оксигенации (с уменьшением оксигенированного Hb);
- замедлением периферического кровообращения (венозный стаз) с последующим увеличением выделения кислорода из гемоглобина тканями;
- увеличением концентрации производных гемоглобина (таких как метгемоглобин или сульфоемоглобин) в капиллярном русле.
Цианоз связан с различными состояниями, многие из которых опасны для жизни: гипоксия, сильное охлаждение (переохлаждение), обструкция дыхательных путей, вызванная инородным телом (удушье), сердечная недостаточность, затруднение дыхательной функции и остановка сердечно-легочной системы. У новорожденных это может проявляться в результате врожденных пороков сердца или респираторного дистресс-синдрома.
Лечение
Больные в острой стадии Педжета-Шреттера синдрома подлежат госпитализации. Пораженной конечности придают возвышенное положение. Лекарственная терапия включает применение комплекса антитромботических препаратов (антикоагулянты прямого и непрямого действия, антиагреганты, фибрино литические средства). В целях улучшения венозного оттока применяют физиотерапевтические процедуры (магнитное поле, токи Бернара). В случае тяжелых нарушений гемодинамики в пораженной конечности показано оперативное лечение — тромбэктомии (см.) в сочетании с пластикой терминального отдела подключичной вены. Операцию производят под общим обезболиванием. Подключичную вену обнажают подключичным доступом и переднюю ее стенку рассекают в продольном направлении. С помощью баллонного катетера и массажа мышц пораженной конечности удаляют свежие тромбы. При органическом сужении вены патологически измененный клапан или организованные тромботические массы захватывают зажимом и иссекают скальпелем. Хороший кровоток с периферии и восстановление нормального просвета терминального отдела подключичной вены гарантируют успех операции. Вмешательство заканчивается ушиванием раны венозной стенки атравматическим П-образным или обвивным швом.
Прогноз для жизни при Педжета-Шреттера синдроме благоприятен. Гангрена при этом заболевании является казуистической редкостью. Тромбоэмболий легочной артерии не бывает, т. к. в основе заболевания лежит стеноз устья подключичной вены, препятствующий распространению тромбов проксимальнее этого уровня.
Формы и причины
Центральный цианоз
Центральный цианоз часто возникает из-за нарушения кровообращения или вентиляции, которое приводит к плохому насыщению кислородом крови в легких. Он развивается, когда сатурация артериальной крови падает ниже 85% или 75%.
Острый цианоз может быть результатом удушья или удушья и является одним из явных признаков блокирования дыхания.
Центральный цианоз может быть вызван следующими причинами:
-
Центральная нервная система (нарушение нормальной вентиляции):
- Внутричерепное кровоизлияние
- Передозировка наркотиками (например, героином )
- Тонико-клонический приступ (например, большой припадок)
-
Дыхательная система :
- Пневмония
- Бронхиолит
- Бронхоспазм (например, астма )
- Легочная гипертензия
- Легочная эмболия
- Гиповентиляция
- Хроническая обструктивная болезнь легких или ХОБЛ ( эмфизема )
-
Сердечно-сосудистые заболевания :
- Врожденные пороки сердца (например, тетралогия Фалло , шунты справа налево в сердце или магистральные сосуды )
- Сердечная недостаточность
- Клапанная болезнь сердца
- Инфаркт миокарда
-
Кровь :
- Метгемоглобинемия
- Полицитемия
- Врожденный цианоз (HbM Boston) возникает из-за мутации в α-кодоне, которая приводит к изменению первичной последовательности , H → Y. Тирозин стабилизирует форму Fe (III) ( оксигемоглобин ), создавая постоянное Т-состояние Hb.
- Сульфгемоглобинемия
- Другие:
- На большой высоте цианоз может развиться при подъемах на высоту> 2400 м.
- Переохлаждение
- Обструктивное апноэ во сне
Периферический цианоз
Периферический цианоз — это синий оттенок пальцев или конечностей из-за неадекватного или затрудненного кровообращения. Кровь, достигающая конечностей, не богата кислородом, и при просмотре через кожу сочетание факторов может привести к появлению . Все факторы, способствующие центральному цианозу, также могут вызывать появление периферических симптомов, но периферический цианоз может наблюдаться при отсутствии сердечной или легочной недостаточности. Мелкие кровеносные сосуды могут быть ограничены, и их можно лечить, повышая нормальный уровень оксигенации крови.
Периферический цианоз может быть вызван следующими причинами:
- Все распространенные причины центрального цианоза
- Снижение сердечного выброса (например, сердечная недостаточность или гиповолемия )
- Холодное воздействие
- Хроническая обструктивная болезнь легких (ХОБЛ)
- Артериальная обструкция (например, заболевание периферических сосудов , феномен Рейно )
- Венозная обструкция (например, тромбоз глубоких вен )
Дифференциальный цианоз
Дифференциальный цианоз — это голубоватое окрашивание нижних, но не верхних конечностей и головы. Это наблюдается у пациентов с открытым артериальным протоком . У пациентов с большим протоком развивается прогрессирующее заболевание легочных сосудов, и возникает перегрузка правого желудочка давлением . Как только давление в легочной артерии превышает давление в аорте, происходит обратное шунтирование (шунт справа налево). Верхняя конечность остается розовой, потому что брахиоцефальный ствол, левая общая сонная артерия и левая подключичная ствол отделяются проксимальнее от ОАП.






